Дисплазия тазобедренных суставов мкб. Диагноз и диагностика
- Дисплазия тазобедренных суставов мкб. Диагноз и диагностика
- Дисплазия мкб-10. ТЕРМИНЫ И ОПРЕДЕЛЕНИЯ
- Дисплазия тазобедренного сустава симптомы. Дисплазия тазобедренных суставов у новорожденных и детей до года: признаки, лечение и последствия
- Дисплазия тазобедренного сустава протокол. Диагностика
- Дисплазия тазобедренного сустава у взрослых. Дисплазия тазобедренного сустава
Дисплазия тазобедренных суставов мкб. Диагноз и диагностика
Такие факторы, как «наличие дисплазии суставов у родителей», «тазовое предлежание», «крупный плод», «деформация стоп», «токсикоз беременности», в особенности у девочек, должны настораживать в плане возможной врождённой патологии суставов. Риск врождённой патологии тазобедренного сустава в этих случаях возрастает десятикратно. Поэтому таких детей, даже если ортопедическая симптоматика отсутствует, относят к группе риска по врождённому вывиху бедра.
.
Дисплазия мкб-10. ТЕРМИНЫ И ОПРЕДЕЛЕНИЯ
Дисплазия (dysplasia; греч. dys- + plasis формирование, образование; син. дисгенезия) – неправильное развитие тканей и органов независимо от времени и причины их возникновения . Новые и узко направленные профессиональные термины в настоящих клинических рекомендациях не используются.
1.1. Определение
Недифференцированные дисплазии соединительной ткани (НДСТ; код по МКБ-10 – М35.8) – это генетически детерминированные состояния, характеризующиеся дефектами волокнистых структур и основного вещества соединительной ткани, приводящие к нарушению формообразования органов и систем, имеющие прогредиентное течение, определяющие особенности ассоциированной патологии, а также фармакокинетики и фармакодинамики лекарственных средств .
Комментарии: генетический дефект может проявляться в любом возрасте в соответствии с временными закономерностями генной экспрессии. Реализация генетических детерминант либо в наибольшей степени определяется внешними условиями, как в случае недифференцированных дисплазий соединительной ткани (несиндромных формах дисплазии соединительной ткани, неспецифических нарушений соединительной ткани), либо мало зависит от внешних условий, как в случае наследственных нарушений соединительной ткани (дифференцированной дисплазии соединительной ткани, синдромных форм дисплазии соединительной ткани) .
1.2. Этиология и патогенез
В основе развития дисплазий соединительной ткани (ДСТ) лежат мутации генов, ответственных за синтез/катаболизм структурных белков соединительной ткани или ферментов, участвующих в этих процессах (рис. 1).
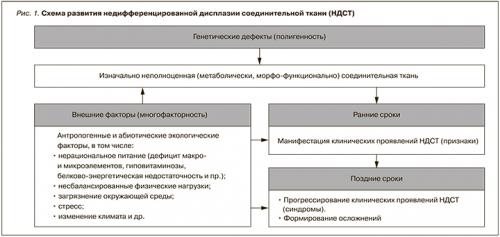
1.3. Эпидемиология
Распространенность НДСТ – 1:5. Отдельные внешние проявления дисморфогенеза соединительной ткани среди молодых – 85,4% .
Критическим периодом проявлений НДСТ является подростковый возраст, когда объем соединительной ткани увеличивается пропорционально росту и развитию организма. Как правило, у абсолютного большинства пациентов с НДСТ в возрасте старше 35 лет основную проблему составляют осложнения клинических синдромов, определяющие инвалидизацию пациентов и летальные потери в группе .
1.4. Кодирование по МКБ-10
 На территории Российской Федерации диагноз устанавливается по ведущему заболеванию, клиническому синдрому и/или симптому, соответствующему МКБ-10 . Для того, чтобы подчеркнуть полиорганность/полисистемность клинических проявлений НДСТ, в разделе «Диагноз» необходимо указать нозологию, послужившую причиной обращения за медицинской помощью, и далее перечислить все выявленные патологические состояния, присущие НДСТ и имеющие код по МКБ-10, указав при этом НДСТ как фоновое заболевание – «Другие уточненные системные поражения соединительной ткани» (М35.8) . При выявлении макро- и микроэлементозов, гиповитаминозов, также необходимо указать коды МКБ-10, например: E61.2 – «Недостаточность магния»; E59 – «Алиментарная недостаточность селена» и т.п. . Наследственные нарушения соединительной ткани имеют свои собственные коды: синдром Марфана (Q87.4), синдром Элерса–Данло (Q79.6) и т.д. .
На территории Российской Федерации диагноз устанавливается по ведущему заболеванию, клиническому синдрому и/или симптому, соответствующему МКБ-10 . Для того, чтобы подчеркнуть полиорганность/полисистемность клинических проявлений НДСТ, в разделе «Диагноз» необходимо указать нозологию, послужившую причиной обращения за медицинской помощью, и далее перечислить все выявленные патологические состояния, присущие НДСТ и имеющие код по МКБ-10, указав при этом НДСТ как фоновое заболевание – «Другие уточненные системные поражения соединительной ткани» (М35.8) . При выявлении макро- и микроэлементозов, гиповитаминозов, также необходимо указать коды МКБ-10, например: E61.2 – «Недостаточность магния»; E59 – «Алиментарная недостаточность селена» и т.п. . Наследственные нарушения соединительной ткани имеют свои собственные коды: синдром Марфана (Q87.4), синдром Элерса–Данло (Q79.6) и т.д. .
1.5. Классификация
В практической работе используется Международная классификация болезней 10-го пересмотра (МКБ-10) . В научных исследованиях можно пользоваться классификацией, предложенной Нью-Йоркской ассоциацией кардиологов, с выделением в нозологическую форму соединительнотканной дисплазии сердца, а также каталогом генов и генетических нарушений человека Mendelian Inheritance in Man (MIM), созданном и редактируемом McKusick V.A. et al., в который вошли такие состояния, как MASS syndrome (Mitral valve prolapse, Aortic root diameter at upper limits of normal for body size, Stretch marks of the skin, Skeletal conditions similar to Marfan syndrome, MIM 604308), Mitral valve prolapse, familial (MIM 157700), Mitral valve prolapse, myxomatous 2, 3 (MIM 607829,610840) и ряд других .
1.6. Клиническая картина
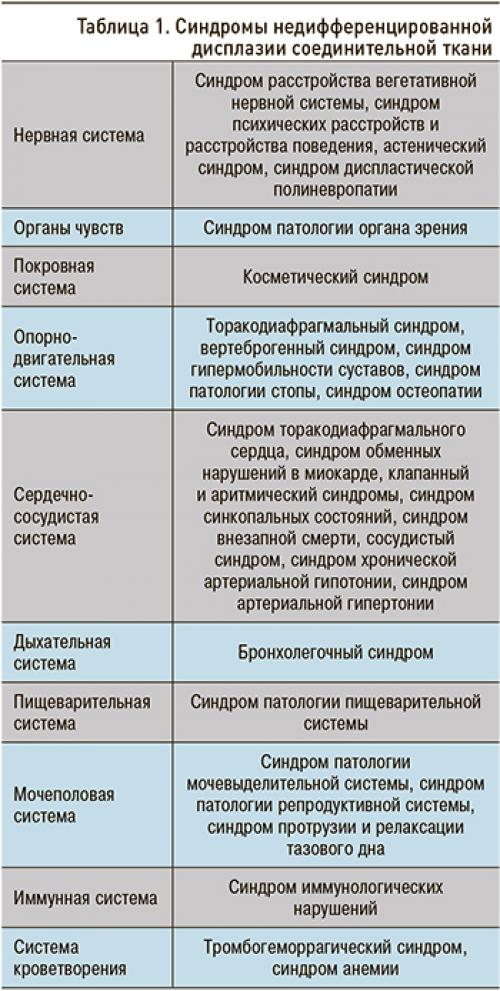
Клинические проявления НДСТ во многом связаны с ведущим клиническим синдромом, затрагивающим ту или иную систему организма (табл. 1). На сегодняшний день выделено 28 синдромов при НДСТ .
Дисплазия тазобедренного сустава симптомы. Дисплазия тазобедренных суставов у новорожденных и детей до года: признаки, лечение и последствия
Дисплазия тазобедренных суставов у новорожденных и детей до года: признаки, лечение и последствия
Дисплазия тазобедренных суставов – распространенная патология, диагностируемая у 3 из 1000 детей в младенческом возрасте. Чаще всего болезнь выявляется сразу после рождения и характеризуется недоразвитостью сустава или слабостью мышечных связок. Меры для коррекции патологии должны применяться сразу во избежание серьезных проблем со здоровьем у ребенка в будущем.
При раннем диагностировании заболевания у новорожденных и грудничков до 6 месяцев дисплазия хорошо поддается лечению и полностью исчезает к моменту первых шагов малыша. Однако при запущенных стадиях или прерванном лечении возможны проблемы с походкой ребенка. Прихрамывания будут сопровождать болезненные воспаления суставов.
Причины дисплазии у детей
Причин незрелости тазобедренных суставов немало. Статистики показывает, что заболеванию больше подвержены девочки (80% случаев), причем дисплазией левого тазобедренного сустава страдает около 60% заболевших. Чаще всего она развивается при беременности. В этот период на появление аномалий влияют следующие факторы:
- Генетическая предрасположенность. Если родители в детстве имели незрелость суставов, велика вероятность развития заболевания у детей.
- Гормональные сбои. Повышенное содержание прогестерона в организме будущей матери на последних сроках может ослабить мышечные связки малыша.
- Неправильное и неполноценное питание беременной женщины, в результате которого развивающемуся плоду не хватает микроэлементов и витаминов, участвующих в строении детского организма.
- Повышенный мышечный тонус матки, который влияет на формирование скелета и органов малыша на протяжении всей беременности.
- Крупный плод при аномальном расположении в утробе матери может подвергаться анатомическому смещению костей.
- Рождение недоношенного малыша может стать причиной отклонений от норм в дальнейшем развитии его органов, мышц и опopно-двигательного аппарата.
- Вредные привычки и прием лекарственных препаратов также негативно сказываются на развитии плода.
- Некоторые заболевания матери и ребенка могут стать причиной недоразвития суставов.
Дисплазия тазобедренного сустава протокол. Диагностика
Диагностические критерии
Жалобы и анамнез: в случаях поздней диагностики, у ребенка в возрасте 12-15 месяцев при самостоятельной ходьбе отмечается нарушение походки в виде хромоты (при односторонних вывихах) или по типу «утиной походки» (при двусторонних вывихах). В случаях ранней диагностики, в возрасте 3-4 месяцев выявляется асимметрия кожных складок на бедрах, укорочение конечности, ограничение отведения в тазобедренных суставах.
Физикальное обследование: нарушение походки (хромота или «утиная» походка), нестабильность в тазобедренном суставе, смещение большого вертела латерально и вверх, ограничение отведения в тазобедренном суставе, укорочение конечности при одностороннем поражении.
Лабораторные исследования: изменений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается.
Инструментальные исследования: на рентгенограммах тазобедренных суставов при подвывихах отмечается смещение головки бедра латерально, часть головки остается непокрытой крышей, линия Шентона нарушена, головка деформирована.
При вывихах головка бедра смещена вверх до крыла подвздошной кости, находится во вновь образованной впадине, расположенной проксимально от первоначальной впадины. Головка имеет деформированную форму, уменьшена в размере. Наружный край вертлужной впадины скошен, впадина мелкая.
Показания для консультации специалистов: ЛОР-врача, стоматолога - для санации инфекции носоглотки, полости рта; при нарушениях ЭКГ - консультация кардиолога; при наличии ЖДА - педиатра; при вирусных гепатитах, зоонозных и в/утробных и др. инфекциях - инфекциониста; при неврологической патологии - невропатолога; при эндокринной патологии - эндокринолога.
Минимум обследования при направлении в стационар:
1. ОАМ, ОАК.
2. Трансаминазы.
3. Анализ на ВИЧ, гепатиты в случае перенесенных ранее оперативных вмешательств.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит, тромбоциты, свертываемость.
2. Определение остаточного азота, мочевины, общего белка, билирубина, кальция, калия, натрия, глюкозы, АЛТ, АСТ.
3. Определение группы крови и резус-фактора.
4. Общий анализ мочи.
5. Рентгенография тазобедренных суставов в прямой проекции.
6. УЗИ органов брюшной полости.
7. ЭКГ.
8. Соскоб кала.
9. ИФА на маркеры гепатитов В, С, Д, ВИЧ по показаниям.
Дополнительные диагностические мероприятия:
1. Анализ мочи по Аддису-Каковскому по показаниям.
2. Анализ мочи по Зимницкому по показаниям.
3. Посев мочи с отбором колоний по показаниям.
4. Рентгенография грудной клетки по показаниям.
5. ЭхоКГ по показаниям.
Дисплазия тазобедренного сустава у взрослых. Дисплазия тазобедренного сустава
Данное клиническое заболевание является врожденным нарушением либо неполноценностью суставной ткани, из-за которого повышается риск получить подвывих или вывих головки костей бедра. Максимальное число случаев неполноценного развития ТБС наблюдается в тех областях, где устойчива социально-экономическая политика.
На территории скандинавских стран врожденная аномалия составляет 4%, на территории Германии – 2%, а в США – 1-1,5%.
На территории РФ и стран постсоветского пространства врождённую дисплазию диагностируют у 50-250 новорождённых из 1000 (примерно 5%). По мнению медицинских экспертов, это связано с неблагоприятной экологической обстановкой в государствах, ранее входящих в состав Советского Союза.
По большей части врождённое заболевание выявляют у младенцев женского пола (в 80% случаев), а также в семьях, где один или оба родителя страдают от «врождённой дисплазии».
Данная врожденная ортопедическая аномалия способна развиться вследствие:
- тазового предлежания будущего малыша;
- медицинской коррекции беременности, которая осложнена токсикозом;
- крупного плода.
Дисплазия у ребёнка может развиться, если его слишком туго пеленают, чтобы выпрямить его ножки.
Японцы с 1975 года отказались туго пеленать новорожденных. Это позволило уменьшить количество вывихов бедренного сустава у младенцев.
Дисплазия у младенцев проявляется такими клиническими признаками:
- ассиметричными кожными складками на ножках;
- выраженным укорачиванием бедра;
- ограничениями при отведении и приведении сустава тазобедренной области.
Характерный признак, благодаря которому можно заподозрить наличие врожденной дисплазии у новорожденного, это симптом Маркса-Ортолани. Если вы отводите бедренный сустав в направлении поверхности, где лежит малыш, можно услышать типичный звук щелчка в районе сустава. Это говорит о том, что бедренная головка соскальзывает в район вертлужной впадины.
Единственная эффективная терапия – использовать корригирующий ортопедический ортез, благодаря которому ноги малыша могут долго находиться в согнутом и отведенном положении под необходимым углом. Со временем новорожденному показано проведение массажа, выполнение лечебной гимнастики с постоянным наблюдением у ортопеда. Если вовремя приступить к лечению, ребёнка чаще всего удается вылечить.