Болевой синдром после эндопротезирования: причины и лечение
- Болевой синдром после эндопротезирования: причины и лечение
- Связанные вопросы и ответы
- Что такое эндопротезирование
- Какие типы эндопротезирования могут вызывать болевые синдромы
- Какие факторы могут увеличивать риск развития болевых синдромов после эндопротезирования
- Ошибки в установке протеза и разрушение кости
- Частые вопросы
- Почему болит нога после эндопротезирования тазобедренного сустава?
- Как проявляется нестабильность эндопротеза тазобедренного сустава?
- Почему болит спина после замены тазобедренного сустава?
- Почему болит в паху после эндопротезирования тазобедренного сустава?
- Полезные советы
- СОВЕТ №1
- СОВЕТ №2
- Какие симптомы могут указывать на наличие болевых синдромов после эндопротезирования
- Какие методы диагностики используются для выявления болевых синдромов после эндопротезирования
- Какие методы лечения используются для устранения болевых синдромов после эндопротезирования
- Какие меры профилактики могут быть приняты для предотвращения развития болевых синдромов после эндопротезирования
- Как можно помочь пациентам, страдающим от болевых синдромов после эндопротезирования
- Какие новые разработки и технологии могут быть использованы для улучшения лечения болевых синдромов после эндопротезирования
Болевой синдром после эндопротезирования: причины и лечение
Операция по замене тазобедренного сустава — это процедура замены изношенного или поврежденного тазобедренного сустава. Цель — облегчить боль и улучшить подвижность у людей с проблемами тазобедренного сустава. Часто это последний шаг, когда другие методы лечения не помогли. Во время этой операции врачи удаляют части тазобедренного сустава и вставляют новые.
Материалы, используемые при замене тазобедренного сустава, рассчитаны на долгие годы. Это могут быть металлические, пластиковые или керамические детали, которые работают как ваш естественный сустав. Этот вид операции со временем стал довольно распространенным и безопасным. После установки нового тазобедренного сустава большинство людей отмечают, что качество их жизни значительно улучшается.
Облегчение боли после операции по замене тазобедренного сустава может изменить жизнь к лучшему. Для некоторых людей ходьба становится легче и менее болезненной всего за несколько недель или месяцев после операции. Тем не менее, важно дать организму время на адаптацию и правильное восстановление.
Время восстановления у каждого человека разное, но планируйте не напрягаться хотя бы несколько недель после операции. Вам, скорее всего, понадобится помощь по дому, когда вы снова начнете вставать на ноги в ходе этого процесса заживления. Физиотерапия также играет важную роль — она помогает укрепить мышцы вокруг нового сустава, чтобы вы могли двигаться более свободно.
Связанные вопросы и ответы:
Вопрос 1: Что такое болевой синдром после эндопротезирования
Болевой синдром после эндопротезирования — это состояние, при котором пациент испытывает боль или дискомфорт в области проведения операции эндопротезирования. Это явление может быть связано с различными факторами, такими как воспаление, травма тканей во время операции, нарушение функции нервов или другие сопутствующие заболевания.
Вопрос 2: Какие факторы могут способствовать развитию болевого синдрома после эндопротезирования
Развитие болевого синдрома после эндопротезирования может быть связано с различными факторами, такими как воспаление в области операции, травма тканей во время операции, нарушение функции нервов, неправильная позиция имплантата, осложнения после операции, сопутствующие заболевания, такие как артрит или остеопороз, а также индивидуальные особенности пациента, такие как возраст, генетика и предыдущие травмы.
Вопрос 3: Как диагностировать болевой синдром после эндопротезирования
Болевой синдром после эндопротезирования диагностируется путем анализа симптомов, которые пациент испытывает после операции. Врач может провести физическое обследование, включая оценку движения и функции сустава, а также может заказать дополнительные тесты, такие как рентген или МРТ, чтобы лучше понять причину боли.
Вопрос 4: Как лечить болевой синдром после эндопротезирования
Лечение болевого синдрома после эндопротезирования зависит от его причины. В некоторых случаях пациенты могут быть выписаны обезболивающие средства, такие как нестероидные противовоспалительные препараты или анальгетики. В других случаях может потребоваться физиотерапия или другие методы реабилитации, чтобы улучшить функцию сустава и уменьшить боль. В некоторых сложных случаях может потребоваться повторная операция.
Вопрос 5: Как предотвратить болевой синдром после эндопротезирования
Предотвращение болевого синдрома после эндопротезирования зависит от многих факторов, таких как правильная подготовка к операции, выбор опытного хирурга и адекватное послеоперационное уход. Пациенты также должны соблюдать все рекомендации врача после операции, включая ограничение физических нагрузок, правильную гигиену и регулярное посещение контрольных осмотров.
Вопрос 6: Каковы перспективы для пациентов с болевой синдромом после эндопротезирования
Перспективы для пациентов с болевой синдромом после эндопротезирования могут варьироваться в зависимости от причины и тяжести синдрома. В некоторых случаях боль может уменьшиться со временем с помощью лечения и реабилитации. В других случаях, особенно при наличии осложнений, пациенты могут испытывать хроническую боль и ограничения в движении.
Вопрос 7: Как пациенты могут справиться с болевой синдромом после эндопротезирования
Пациенты, испытывающие болевой синдром после эндопротезирования, могут справиться с этим, следуя рекомендациям врача и соблюдая все необходимые меры послеоперационного ухода. Они также могут использовать различные методы для снижения боли, такие как охлаждение или нагревание области боли, массаж, а также практикуют различные техники расслабления, такие как дыхательные упражнения или медитация.
Что такое эндопротезирование
Эндопротезирование – это радикальное восстановление функции части тела с помощью имплантата (эндопротеза). Как правило, он изготовлен из искусственных материалов и призван заместить пораженный участок. Наиболее распространенным примером операции эндопротезирования является тотальная замена сустава. Как правило, такая мера эффективна в случае остеоартрита, травмы или других состояний, которые вызывают болезненное и ограниченное движение.
Операция является сложной, требует подготовки и длительной реабилитации. Доверить ее выполнение можно врачам Центра хирургии «СМ-Клиника» в Санкт-Петербурге. Специалисты предложат оптимальные варианты вмешательства и проконтролируют восстановление после него. Точную цену на эндопротезирование суставов в Санкт-Петербурге, а также стоимость других методов лечения можно узнать только после очной консультации у специалиста в Центре хирургии «СМ-Клиника».
Узнайте больше про заболевания и их лечение: Основные принципы хирургического лечения и виды оперативного доступа
Показания и противопоказания
Целесообразно провести эндопротезирование при следующих нарушениях:
- дегенеративно-дистрофических патологиях;
- болезни Бехтерева;
- асептическом некрозе головки бедренной кости;
- внутрисуставных переломах;
- при ложных суставах;
- дисплазии;
- переломе шейки бедра.
Противопоказания следует разделить на абсолютные и относительные. К первым относятся:
- патологии сердечно-сосудистой и бронхиально-легочной системы;
- наличие гнойного процесса в организме;
- психические расстройства;
- невозможность двигательной активности;
- тромбофлебит и тромбоэмболия.
К относительным показаниям эндопротезирования суставов относят:
- злокачественные новообразования;
- хронические заболевания в стадии обострения;
- печеночная и почечная недостаточность;
- ожирение.
Методы эндопротезирования
Выделяется два основных метода протезирования.
- Тотальное эндопротезирование. Это более целесообразный в большинстве случаев вид оперативного вмешательства. В рамках него заменяются обе части сустава. Например, в случае полного протезирования коленного сустава поврежденные головки бедра и голени замещаются специальными имплантами из металла, пластика или другого материала.
- Частичное эндопротезирование. В этом случае заменяется только одна часть сустава. Например, может быть установлена только поврежденная часть коленной чашечки или бедра, тогда как другие элементы сочленения остаются нетронутыми.
Выбор методики зависит от локализации, вида и стадии патологического процесса, а также от индивидуальных особенностей организма пациента.
Наиболее востребованными являются цементные и бесцементные эндопротезы. Первые используются уже многие десятилетия и являются «золотым стандартом» эндопротезирования. Отличаются своей долговечностью и надежностью. Бесцементные протезы представляют собой новое поколение имплантатов. Они основаны на концепции остеоинтеграции, то есть способствуют непосредственному сращению кости с поверхностью протеза. В большинстве случаев они имеют специально обработанную площадку, которая способствует росту костной ткани и ее интеграции с имплантатом. Нельзя сказать, какой протез лучше – и те и другие виды материала активно применяются хирургами.
Какие типы эндопротезирования могут вызывать болевые синдромы
Послеоперационные боли могут возникать по нескольким причинам, и их интенсивность варьируется в зависимости от индивидуальных особенностей пациента, объема хирургического вмешательства и техники проведения операции. Рассмотрим основные причины:
1. Нормальная реакция организма на вмешательство
После операции тканям требуется время для восстановления. Разрезы, повреждение мягких тканей и кости во время установки имплантата вызывают воспаление и отек, что сопровождается болевыми ощущениями. Такая боль обычно снижается через 1–2 недели после операции.
2. Мышечные боли
После операции мышцы вокруг сустава испытывают повышенную нагрузку. Это связано с адаптацией к новым условиям работы. Особенно часто мышечные боли возникают, если до операции пациент длительное время испытывал ограничение подвижности.
3. Неправильная установка протеза
В редких случаях причиной боли может стать неправильная установка эндопротеза. Это может привести к дисбалансу нагрузки на сустав, натиранию или даже повреждению окружающих тканей.
4. Инфекционные осложнения
Инфекция после операции может вызывать боль, покраснение, отек и повышение температуры в области вмешательства. Это требует немедленного медицинского вмешательства.
5. Невропатическая боль
Во время операции возможно повреждение нервов, что приводит к ощущениям жжения, покалывания или онемения. Такая боль может быть более устойчивой к традиционным методам лечения.
6. Сопутствующие патологии
Боль может быть связана с другими заболеваниями, такими как остеопороз, воспаление окружающих тканей или заболевания позвоночника, которые усугубляют восстановление.
Какие факторы могут увеличивать риск развития болевых синдромов после эндопротезирования
Реакции гиперчувствительности развиваются как у людей с отягченным аллергологическим анамнезом, так и у пациентов, которые не страшат никакими аллергическими заболеваниями.
Аллергия может развиться на анестезию и другие медикаменты, на материал, из которого изготавливался протез.
Повышенный риск развития аллергии у следующих пациентов:
- С бронхиальной астмой, хронической крапивницей, атопическим (аллергическим) дерматитом и другими аллергическими заболеваниями, которые предполагают аллергический фон больного;
- Отягощенный аллергологический анамнез у пациента или его родственников. Особенно важно уточнить, не случались ли серьезные реакции на медикаменты, такие как синдром Стивенса-Джонсона, токсический эпидермальный некроз, анафилактический шок;
- С контактным дерматитом, аллергией на какие-либо металлы.
Некоторые реакции могут быть серьезными, приводить к угрожающим жизни состояниям.
ТЭЛАОшибки в установке протеза и разрушение кости
Человеческий фактор играет существенную роль в послеоперационных осложнениях. Хирург может неправильно установить протез, повредить сосуд или нерв, оставить в пациенте салфетку. Это может привести к отторжению протеза, некрозу тканей, тромбозу, кровотечению, шоку.
Во избежание подобных осложнений врачи постоянно проводят консилиумы, консультируются друг у друга, повышают свою квалификацию.
Проведение эндопротезирования требует длительного подготовительного периода, высокой квалификации медицинского персонала, ответственности врачей и пациента на период реабилитации. Держаться такого направления, это и есть правильная методика профилактики любых осложнений операции и послеоперационного периода.
Частые вопросы
Почему болит нога после эндопротезирования тазобедренного сустава?
Такие боли обычно обусловлены раздражением нервных волокон в области установленного эндопротеза и заживлением тканей, ведь любая операция — это вмешательство в тонкий и сложный мир человеческого организма, и поэтому подобные неприятные ощущения являются естественной реакцией на операцию.
Как проявляется нестабильность эндопротеза тазобедренного сустава?
Симптомы асептической нестабильности проявляются следующим образом: Ноющая боль при ходьбе и в состоянии покоя (во время сна), Слабость в нижних конечностях, Снижение опороспособности искусственного сустава.
Почему болит спина после замены тазобедренного сустава?
Это связано с обострением остеохондроза из-за восстановления длины ранее укороченной конечности и увеличения нагрузки на позвоночник. При правильно проведённых реабилитационных мероприятиях боли в спине после эндопротезирования тазобедренного сустава со временем проходят.
Почему болит в паху после эндопротезирования тазобедренного сустава?
Herald после эндопротезирования тазобедренного сустава достаточно часто возникает стеноз верхней и нижней ягодичной артерий, и это является причиной болей в паховой области .
Полезные советы
СОВЕТ №1
После операции по эндопротезированию тазобедренного сустава важно строго соблюдать все рекомендации врача, особенно относительно физической активности и реабилитации.
СОВЕТ №2
При появлении каких-либо новых симптомов или болей в области тазобедренного сустава необходимо незамедлительно обратиться к врачу для профессиональной консультации и диагностики.
Какие симптомы могут указывать на наличие болевых синдромов после эндопротезирования
Сторона реабилитации после эндопротезирования, которая требует особого внимания, — это появление болевых симптомов, которые выходят за рамки ожидаемого курса восстановления. Эти боли, называемые «неплановыми», могут свидетельствовать о том, что возникли осложнения или проблемы, требующих немедленного медицинского вмешательства.
Разновидности неплановых болей
Неплановые боли после замены сустава могут иметь различную природу и локализацию. Они могут быть связаны с развитием инфекции, появлением воспалительного процесса, повреждением нервных волокон или других структур в области хирургического вмешательства, а также неправильным положением или функционированием самого протеза.
Неплановые боли: знаки тревоги
Неплановая боль часто имеет следующие характеристики: она внезапна, остро нарастает, сопровождается отеком, краснотой, повышением температуры или изменениями в движении. Также она может быть постоянной или значительно ухудшаться ночью. Если боль не уменьшается с течением времени или усиливается при физической активности, это может быть признаком проблемы.
Неплановая боль может быть связана с рядом возможных осложнений . Например, инфекция, которая может вызывать боли и отеки; вывих эндопротеза, который может привести к внезапной острой боли и ограничению движения; перипротезный перелом, который обычно проявляется болезненностью вокруг сустава; невропатия седалищного нерва, которая может вызывать боль, онемение или слабость в ноге.
Реакция на неплановые боли
При появлении неплановых болей важно без промедления обратиться к медицинскому специалисту. Он проведет диагностическое исследование, чтобы установить причину боли и предложить соответствующую стратегию лечения. Это может включать в себя изменение режима применения анальгетиков, применение антибиотиков или других препаратов, физиотерапию или, в редких случаях, повторное хирургическое вмешательство.
Профилактика неплановых болей включает в себя строгое соблюдение рекомендаций врача в отношении режима дня, физической активности, приема лекарственных препаратов, соблюдение гигиенических норм и внимательное отношение к своему здоровью. Особенно важно обращать внимание на возможные признаки инфекции или воспаления и незамедлительно обращаться к врачу при их появлении.
Какие методы диагностики используются для выявления болевых синдромов после эндопротезирования
Если Ваш коленный сустав значительно поражен артритом или в результате травмы, это может ограничивать Вашу физическую активность, например во время прогулки или ходьбе по лестнице. Вы можете даже испытывать боль в покое.
Если медицинские препараты, снижение уровня физической активности и использование дополнительной опоры при ходьбе больше не помогают, может быть рассмотрен вопрос о тотальном эндопротезировании коленного сустава. В результате этой операции могут уйти болевые ощущения, исправиться деформация конечности и вернуться нормальная физическая активность.
Одно из наиболее значительных достижений в ортопедии XX века, тотальное эндопротезирование коленного сустава впервые было осуществлено в 1968 году. Совершенствование хирургических материалов и техники с тех пор значительно повысило эффективность этой операции. В США приблизительно 300000 таких операций выполняется ежегодно.
Что изменится после тотального эндопротезирования коленного сустава?
Важное значение при решении вопроса о проведении операции имеет осознание того, что Вас ожидает без операции и что Вам может дать хирургическое лечение.
Более 90 процентов людей из тех, кому выполнена эта операция, ожидает полное исчезновение болевого синдрома и значительное повышение подвижности для возможности нормальной, активной жизни. Однако тотальное эндопротезирование коленного сустава не может сделать более того, что Вы могли до развития артрита.
После операции Вы должны остерегаться определенных движений и видов спорта, включая бег и контактные виды спорта.
Даже при нормальном использовании эндопротеза, его компоненты, в особенности полимерная прокладка, будут изнашиваться. Если Вы испытываете повышенные нагрузки на сустав или страдаете повышенным весом, процесс изнашивания может ускориться и вызвать нестабильность протеза и возобновление болей. При адекватном использовании эндопротез коленного сустава может прослужить много лет.
Опасные виды активности после операции: бег, прыжки, контактные виды спорта, аэробика.
Активность, превышающая обычные рекомендации после операции: слишком длительные или утомительные прогулки, большой теннис, подъем тяжестей свыше 25 кг.
Разрешенная активность после операции: неутомительные прогулки, плавание, гольф, вождение автомобиля, «неэкстремальный» туризм, бальные танцы, подъемы по невысокой лестнице.
Какие методы лечения используются для устранения болевых синдромов после эндопротезирования
Реабилитация после замены сустава носит комплексный характер. Она включает медикаментозную терапию, ЛФК, физиотерапию, контроль веса и физической активности.
Без проведения соответствующей реабилитации невозможно восстановить подвижность сустава полностью. У таких пациентов повышается риск развития ограничения амплитуды движения, хромоты и хронической боли.
Продолжительность реабилитации будет зависеть от локализации операции и эффективности восстановления. Так, при эндопротезировании тазобедренного сустава на восстановление подвижности может уйти более трех месяцев.
В среднем, для восстановления трудоспособности пациентам требуется около 10 недель. При осложненном течении сроки реабилитации увеличиваются минимум в два раза.
Реабилитация после эндопротезирования состоит из нескольких этапов. Каждый из них включает изменение лечебно-восстановительного комплекса согласно возможностям пациента и достигнутого ранее результата. А также вспомогательные процедуры. Например, применение физиотерапии, посещение бассейна.
Поэтапное и систематическое лечебное воздействие на протезированный сустав позволяет не допустить послеоперационных осложнений, предупредить болезненность, устранить отечность, восстановить работоспособность. Особенно это актуально при эндопротезировании конечностей.
Общими признаками реабилитации при эндопротезировании являются:
предотвращение развития осложнений;
стимуляция правильного сращивания костной ткани пациента с протезом;
нормализация деятельности и укрепление мышечно-связочного комплекса;
купирование боли в ранний послеоперационный период;
ликвидация и предупреждение отеков любой этиологии (в т.ч., лимфореи).
Планирование и контроль физической нагрузки осуществляет врач-реабилитолог. Задача пациента после выписки из стационара – выполнять предписания врача. Они включают не только комплексы упражнений, но и противопоказания к некоторым видам деятельности. Ограничения будут зависеть от локализации эндопротезирования.
В период амбулаторной реабилитации пациент показывается специалисту в назначенное время, а также отслеживает любые негативные изменения (гематома, болезненность, отечность) и обращается к реабилитологу внепланово.
Какие меры профилактики могут быть приняты для предотвращения развития болевых синдромов после эндопротезирования
К сожалению, иногда боль после эндопротезирования может быть связана с осложнениями. Важно понимать их природу, чтобы вовремя обратиться за медицинской помощью.
Инфекция
Одним из самых серьезных осложнений является инфекция в области эндопротеза. Хотя современные методы стерилизации и антибиотикопрофилактики значительно снизили риск инфекции, она все еще встречается в 1-2% случаев. Инфекция может развиться как в раннем послеоперационном периоде, так и спустя месяцы или даже годы после операции.
Симптомы инфекции включают усиление боли, покраснение и отек в области сустава, повышение температуры тела. При подозрении на инфекцию необходимо немедленно обратиться к врачу. Лечение может включать курс антибиотиков, а в тяжелых случаях – повторное хирургическое вмешательство.
Нестабильность компонентов эндопротеза
Со временем компоненты эндопротеза могут расшататься или сместиться, что приводит к болям и нарушению функции сустава. Это можно сравнить с расшатавшимся креплением в механизме – оно начинает «гулять» и вызывать дискомфорт при работе всей системы.
По данным исследований, риск нестабильности компонентов в течение первых 10 лет после операции составляет около 5%. Факторы риска включают избыточный вес, высокий уровень физической активности и некоторые особенности конструкции эндопротеза. При подозрении на нестабильность проводится рентгенологическое обследование, и в случае подтверждения диагноза может потребоваться ревизионная операция.
Перипротезные переломы
Переломы кости вокруг эндопротеза – редкое, но серьезное осложнение. Они могут возникнуть как во время операции, так и в послеоперационном периоде, особенно у пациентов с остеопорозом. Симптомы включают внезапную сильную боль, невозможность опереться на ногу, деформацию конечности.
Лечение перипротезных переломов часто требует хирургического вмешательства и длительной реабилитации. Для профилактики важно соблюдать рекомендации по нагрузке на оперированную конечность и принимать препараты для укрепления костной ткани, если они назначены врачом.
Как можно помочь пациентам, страдающим от болевых синдромов после эндопротезирования
В большинстве современных исследований рассмат-ривается эффективность различных реабилитационных методик, таких как CPM-терапия (continuous passive motion) после ЭКС, упражнения на стабилизацию и двигательный контроль, на укрепление мышц бедра оперированной ноги, реабилитация в воде, много работ посвящено поиску опти-мальных сроков начала и целесообразной продолжительности реабилитационных мероприятий .
Реабилитационные мероприятия после ЭКС часто включают CPM-терапию, т. е. длительные пассивные движения в коленном суставе, задаваемые в определенном объеме аппаратом. Считается, что CPM-терапия улучшает восстановление и имеет другие терапевтические преимущества. Однако неясно, действительно ли CPM-терапия столь эффективна .
L. Harvey и соавт. провели метаанализ, рассматривающий эффективность длительной пассивной разработки коленного сустава (CPM-терапия) после эндопротезирования. На основании 24 рандомизированных исследований получены доказательства с высоким уровнем достоверности отсутствия клинически значимого результата по увеличению объема активного сгибания в коленном суставе, улучшению качества жизни пациентов по сравнению с контрольной группой, также практически отсутствовала разница в выраженности болевого синдрома между опытной и контрольной группами. Данный анализ ставит под сомнение целесообразность использования CPM-терапии в рутинной практике . Другой метаанализ, проведенный S. Milne и соавт. , также показал, что CPM-терапия не вызывает существенного улучшения пассивного и активного сгибания в коленном суставе после эндопротезирования, однако при сочетанном применении CPM-терапии и физических упражнений отмечались больший угол активного сгибания в коленном суставе (на 4,30°) и меньшая продолжительность пребывания в стационаре (на 0,69 дня) по сравнению с контрольной группой, выполняющей только физические упражнения.
Какие новые разработки и технологии могут быть использованы для улучшения лечения болевых синдромов после эндопротезирования
Результаты наблюдений
Наши многолетние наблюдения показали, что короткий, 10–12-дневный, курс второго этапа МР пациентов, поступивших из хирургического стационара, облегчает их адаптацию к функционированию в новых биомеханических условиях и приближает стереотип ходьбы к физиологическому паттерну, снижая выраженность асимметрии с 16 до 10 % между оперированной и неоперированной конечностями по показателю одиночной опоры до и после курса МР соответственно. Программа реабилитации пациентов после эндопротезирования коленного и тазобедренного сустава, поступивших из хирургического стационара на 2 этап МР, представлена в таблице 1.
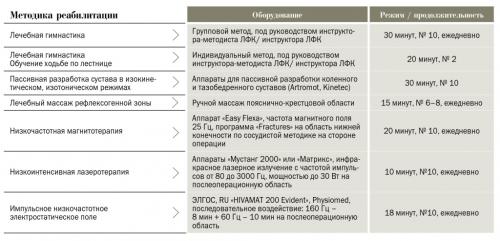
Таблица 1 | Программа реабилитации пациентов после эндопротезирования коленного и тазобедренного суставов, поступивших из многопрофильного стационара на 2 этап медицинской реабилитации
Из медицинских учреждений по месту жительства на 2 этап МР пациенты поступают в среднем через 3–4 месяца после операции с жалобами на ограничение подвижности в оперированном суставе, низкую двигательную активность и быструю утомляемость, боль при физической нагрузке в суставах контралатеральной конечности при ходьбе. У этих пациентов отмечается хромота, нередко использование дополнительных средств опоры в виде трости, недостаточная подвижность оперированного сустава, выраженная гипотрофия мышц голени, бедра, ягодиц на больной стороне, напряжение мышц — разгибателей спины, нарушение осанки. Учитывая сроки после операции, пациентам назначается больший объем физической нагрузки с привлечением современных аппаратных методик восстановления подвижности суставов, проприоцепции, силы и баланса мышц, координации движения.
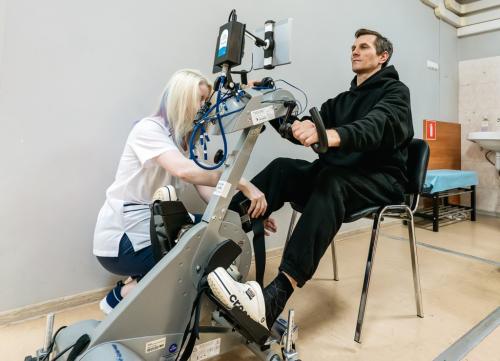
Роботизированная велоэргометрия с программируемой функциональной электростимуляцией. Фото: НИИОЗММ ДЗМ
С целью совершенствования глобальных двигательных актов назначают тренировки на увеличение дистанции ходьбы, в том числе со скандинавскими палками. Особенно эффективны методики функциональной многоканальной электростимуляции (ФМЭС), иное название — программируемая электромиостимуляция (ПЭМС), которые позволяют синхронизировать при ходьбе мышечную активность не только обеих ног, но и туловища и рук и формировать физиологический паттерн движения. Выполнение комплекса лечебной гимнастики, занятия на циклических и силовых тренажерах в сочетании с назначением бальнеотерапевтических процедур, грязелечения, массажа оказывают положительный функциональный эффект. Необходимо отметить, что подразделения ГАУЗ МНПЦ МРВСМ имени С. И. Спасокукоцкого ДЗМ располагают уникальными возможностями назначения природных лечебных (рапы) и преформированных физических факторов. На территории филиала № 2 «Специализированной клиники восстановительного лечения» располагается скважина глубиной более 1100 м, из которой природная минеральная вода высокой минерализации (рапа) поступает в отделение бальнеолечения для отпуска процедур. Программа МР пациентов после эндопротезирования коленного и тазобедренного сустава, поступивших по направлению из медицинских организаций здравоохранения ДЗМ по месту прикрепления на 2 этап МР, представлена в таблице 2.