Дисплазия код МКБ: что это такое и как ее диагностировать
- Дисплазия код МКБ: что это такое и как ее диагностировать
- Связанные вопросы и ответы
- Что такое дисплазия код МКБ
- Как диагностируется дисплазия код МКБ
- Каковы симптомы дисплазии код МКБ
- Какие факторы риска могут привести к развитию дисплазии код МКБ
- Какие методы лечения используются для дисплазии код МКБ
- Как можно предотвратить развитие дисплазии код МКБ
- Как влияет дисплазия код МКБ на качество жизни пациентов
- Какие последствия могут возникнуть при нелеченной дисплазии код МКБ
Дисплазия код МКБ: что это такое и как ее диагностировать
Болезнь может затрагивать различные слои клеток поверхностного эпителия. В зависимости от глубины патологического процесса, выделяют несколько степеней выраженности дисплазии шейки матки, лечение которых имеет свои принципиальные различия. Чем больше слоев эпителия на шейке поражено, тем тяжелее степень дисплазии.
Согласно МКБ-10 • N87 в настоящее время врачи выделяют следующие степени развития дисплазии шейки матки (1, 2 и 3):
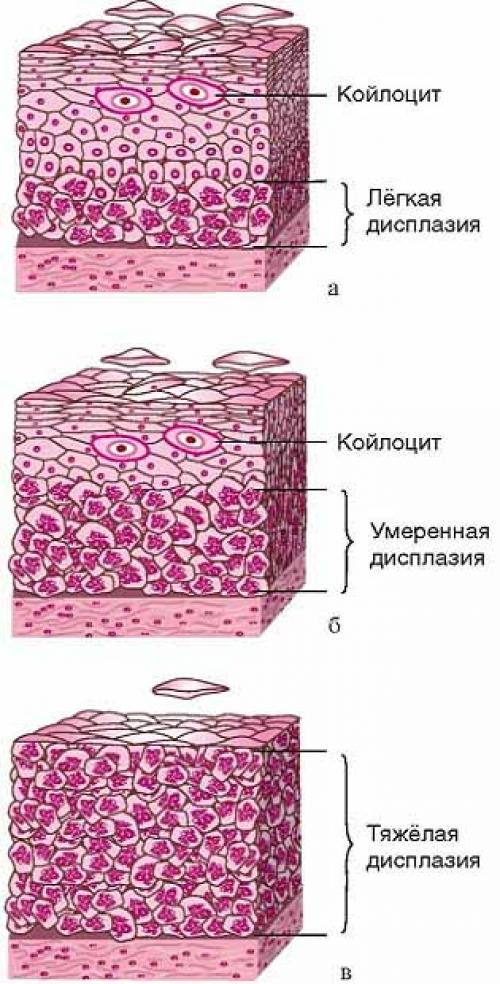
✔ Дисплазия шейки матки 1 степени (легкая, сквамозное интраэпителиальное повреждение малой, слабой степени) - умеренная пролиферация эпителиальных клеток базального и парабазального слоев.
✔ Дисплазия шейки матки 2 степени (умеренная, средней тяжести) - патологические изменения захватывают всю нижнюю половину эпителиального пласта.
✔ Дисплазия шейки матки 3 степени (тяжёлая, carcinoma in situ) - патологические изменения встречаются во всей толще эпителиальных клеток, но не распространяются на сосуды, мышцы, нервные окончания. Данная форма относится уже к предраковым состояниям. Объединение тяжёлой дисплазии шейки матки и рака in situ в одну категорию оправдано ввиду сложности их цитологической дифференцировки. Окончательный диагноз врачи устанавливают после биопсии на основании гистологического заключения.
Как степень дисплазии шейки матки определяет возможное течение заболевания?
Анализ исходов диспластических изменений плоского эпителия шейки матки показывает, что при дисплазии 1 степени регрессия наблюдается в 57%, персистенция - в 32%, прогрессия - в 11%, а развитие инвазивного рака происходит только в одном - трёх процентов случае. В то же время при тяжелой дисплазии шейки матки (3 степень регрессия прослеживается в 32%, а малигнизация происходит более чем в 12 % случаев.
Связанные вопросы и ответы:
Вопрос 1: Что такое дисплазия кода МКБ
Ответ: Дисплазия кода МКБ - это патологическое состояние, характеризующееся нарушением нормального развития ткани кости, что приводит к изменениям в ее структуре и функции. Дисплазия кода МКБ может быть связана с различными заболеваниями, такими как остеоартроз, остеохондроз, остеопения и другими.
Вопрос 2: Какие симптомы могут быть связаны с дисплазией кода МКБ
Ответ: Симптомы дисплазии кода МКБ могут включать боль в суставах, ограничение движений, сколиоз, плохое питание костей, атрофию мышц и другие проблемы со здоровьем.
Вопрос 3: Как диагностируется дисплазия кода МКБ
Ответ: Диагностика дисплазии кода МКБ включает в себя медицинское обследование, рентгенографию, компьютерную томографию, магнитно-резонансную томографию и другие методы.
Вопрос 4: Какие методы лечения используются для дисплазии кода МКБ
Ответ: Методы лечения дисплазии кода МКБ могут включать медикаментозную терапию, физиотерапию, хирургическое вмешательство, а также изменение образа жизни и диету.
Вопрос 5: Может ли дисплазия кода МКБ быть наследственной
Ответ: Дисплазия кода МКБ может быть связана с наследственными факторами, такими как генетические мутации, а также с воздействием окружающей среды и других факторов риска.
Вопрос 6: Может ли дисплазия кода МКБ быть предотвращена
Ответ: Нет, дисплазия кода МКБ не может быть предотвращена, но ее прогрессирование может быть замедлено с помощью ранней диагностики и лечения.
Вопрос 7: Каков прогноз для пациентов с дисплазией кода МКБ
Ответ: Прогноз для пациентов с дисплазией кода МКБ зависит от конкретного типа заболевания и его тяжести. В некоторых случаях, лечение может улучшить качество жизни пациента и замедлить прогрессирование заболевания.
Вопрос 8: Как можно поддерживать здоровье костей при дисплазии кода МКБ
Ответ: Для поддержания здоровья костей при дисплазии кода МКБ рекомендуется следовать диете, богатой кальцием и витамином D, заниматься физической активностью, избегать курения и чрезмерного употребления алкоголя, а также принимать лекарства, рекомендованные врачом.
Что такое дисплазия код МКБ
Нижний, узкий, цилиндрический отдел матки, частично расположенный в брюшной полости и частично вдающийся во влагалище (соответственно надвлагалищная и влагалищная часть), представляет собой шейку матки.
Влагалищную часть шейки матки обследуют при помощи влагалищных зеркал во время гинекологического осмотра. Внутри по шейке матки проходит узкий цервикальный (шеечный) канал длиной 1-1,5 см, один конец которого (наружный зев) открывается во влагалище, а другой (внутренний зев) – в полость матки, соединяя их.
Изнутри цервикальный канал выстлан слоем эпителиальных цилиндрических клеток и содержит шеечные железы, продуцирующие слизь. Слизистый секрет шеечного канала препятствует заносу микрофлоры из влагалища в матку. Эпителиальные цилиндрические клетки имеют ярко-красный цвет.
В зоне наружного маточного зева эпителиальные цилиндрические клетки шеечного канала переходят в многослойный плоский эпителий, покрывающий стенки влагалища, влагалищной части шейки матки и не имеющий желез. Плоский эпителий окрашен в бледно-розовый цвет и имеет многослойную структуру, состоящую из:
- базально-парабазального слоя - самого нижнего, глубокого слоя эпителия, образуемого базальными и парабазальными клетками. Базальный слой плоского эпителия граничит с нижерасположенными тканями (мышцами, сосудами, нервными окончаниями) и содержит молодые клетки, способные к размножению путем деления;
- промежуточного слоя;
- функционального (поверхностного) слоя.
В норме клетки базального слоя округлой формы, с одним крупным круглым ядром. Постепенно созревая и перемещаясь в промежуточный и поверхностный слои, форма базальных клеток уплощается, а ядро уменьшается в размере. Достигнув поверхностного слоя, клетки становятся уплощенными с очень маленьким ядром.
Дисплазия шейки матки характеризуется нарушениями в строении клеток и слоев плоского эпителия. Измененные эпителиальные клетки становятся атипичными – крупными, бесформенными, с множественными ядрами и исчезновением разделения эпителия на слои.
Дисплазия шейки матки может затрагивать различные слои клеток плоского эпителия. Выделяют 3 степени дисплазии шейки матки в зависимости от глубины патологического процесса. Чем больше слоев эпителия поражено, тем тяжелее степень дисплазии шейки матки. По международной классификации выделяют:
- Легкую дисплазию шейки матки (CIN I, дисплазия І) – изменения в строении клеток выражены слабо и затрагивают нижнюю треть многослойного плоского эпителия.
- Умеренную дисплазию шейки матки (CIN II, дисплазия ІІ) – изменения в строении клеток наблюдаются в нижней и средней трети толщи плоского эпителия.
- Тяжелую дисплазию шейки матки или неинвазивный рак (CIN III, дисплазия ІІІ) – патологические изменения встречаются во всей толще эпителиальных клеток, но не распространяются на сосуды, мышцы, нервные окончания, как при инвазивном раке шейки матки, затрагивающем эти структуры.
Как диагностируется дисплазия код МКБ
Дисплазия (dysplasia; греч. dys- + plasis формирование, образование; син. дисгенезия) – неправильное развитие тканей и органов независимо от времени и причины их возникновения . Новые и узко направленные профессиональные термины в настоящих клинических рекомендациях не используются.
1.1. Определение
Недифференцированные дисплазии соединительной ткани (НДСТ; код по МКБ-10 – М35.8) – это генетически детерминированные состояния, характеризующиеся дефектами волокнистых структур и основного вещества соединительной ткани, приводящие к нарушению формообразования органов и систем, имеющие прогредиентное течение, определяющие особенности ассоциированной патологии, а также фармакокинетики и фармакодинамики лекарственных средств .
Комментарии: генетический дефект может проявляться в любом возрасте в соответствии с временными закономерностями генной экспрессии. Реализация генетических детерминант либо в наибольшей степени определяется внешними условиями, как в случае недифференцированных дисплазий соединительной ткани (несиндромных формах дисплазии соединительной ткани, неспецифических нарушений соединительной ткани), либо мало зависит от внешних условий, как в случае наследственных нарушений соединительной ткани (дифференцированной дисплазии соединительной ткани, синдромных форм дисплазии соединительной ткани) .
1.2. Этиология и патогенез
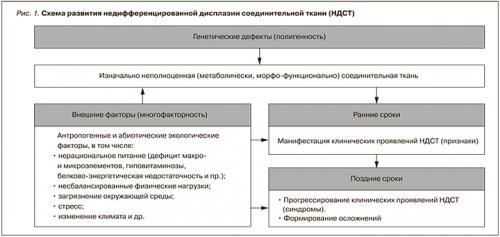
В основе развития дисплазий соединительной ткани (ДСТ) лежат мутации генов, ответственных за синтез/катаболизм структурных белков соединительной ткани или ферментов, участвующих в этих процессах (рис. 1).
1.3. Эпидемиология
Распространенность НДСТ – 1:5. Отдельные внешние проявления дисморфогенеза соединительной ткани среди молодых – 85,4% .
Критическим периодом проявлений НДСТ является подростковый возраст, когда объем соединительной ткани увеличивается пропорционально росту и развитию организма. Как правило, у абсолютного большинства пациентов с НДСТ в возрасте старше 35 лет основную проблему составляют осложнения клинических синдромов, определяющие инвалидизацию пациентов и летальные потери в группе .
1.4. Кодирование по МКБ-10
 На территории Российской Федерации диагноз устанавливается по ведущему заболеванию, клиническому синдрому и/или симптому, соответствующему МКБ-10 . Для того, чтобы подчеркнуть полиорганность/полисистемность клинических проявлений НДСТ, в разделе «Диагноз» необходимо указать нозологию, послужившую причиной обращения за медицинской помощью, и далее перечислить все выявленные патологические состояния, присущие НДСТ и имеющие код по МКБ-10, указав при этом НДСТ как фоновое заболевание – «Другие уточненные системные поражения соединительной ткани» (М35.8) . При выявлении макро- и микроэлементозов, гиповитаминозов, также необходимо указать коды МКБ-10, например: E61.2 – «Недостаточность магния»; E59 – «Алиментарная недостаточность селена» и т.п. . Наследственные нарушения соединительной ткани имеют свои собственные коды: синдром Марфана (Q87.4), синдром Элерса–Данло (Q79.6) и т.д. .
На территории Российской Федерации диагноз устанавливается по ведущему заболеванию, клиническому синдрому и/или симптому, соответствующему МКБ-10 . Для того, чтобы подчеркнуть полиорганность/полисистемность клинических проявлений НДСТ, в разделе «Диагноз» необходимо указать нозологию, послужившую причиной обращения за медицинской помощью, и далее перечислить все выявленные патологические состояния, присущие НДСТ и имеющие код по МКБ-10, указав при этом НДСТ как фоновое заболевание – «Другие уточненные системные поражения соединительной ткани» (М35.8) . При выявлении макро- и микроэлементозов, гиповитаминозов, также необходимо указать коды МКБ-10, например: E61.2 – «Недостаточность магния»; E59 – «Алиментарная недостаточность селена» и т.п. . Наследственные нарушения соединительной ткани имеют свои собственные коды: синдром Марфана (Q87.4), синдром Элерса–Данло (Q79.6) и т.д. .
1.5. Классификация
В практической работе используется Международная классификация болезней 10-го пересмотра (МКБ-10) . В научных исследованиях можно пользоваться классификацией, предложенной Нью-Йоркской ассоциацией кардиологов, с выделением в нозологическую форму соединительнотканной дисплазии сердца, а также каталогом генов и генетических нарушений человека Mendelian Inheritance in Man (MIM), созданном и редактируемом McKusick V.A. et al., в который вошли такие состояния, как MASS syndrome (Mitral valve prolapse, Aortic root diameter at upper limits of normal for body size, Stretch marks of the skin, Skeletal conditions similar to Marfan syndrome, MIM 604308), Mitral valve prolapse, familial (MIM 157700), Mitral valve prolapse, myxomatous 2, 3 (MIM 607829,610840) и ряд других .
1.6. Клиническая картина
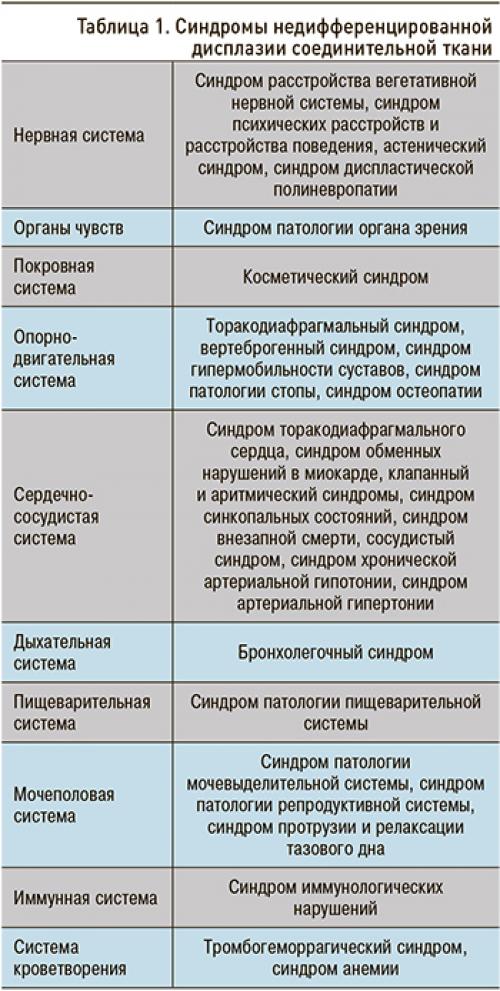
Клинические проявления НДСТ во многом связаны с ведущим клиническим синдромом, затрагивающим ту или иную систему организма (табл. 1). На сегодняшний день выделено 28 синдромов при НДСТ .
Диагностика дисплазии: код МКБ и клинические рекомендации
Дисплазия соединительной ткани (ДСТ) – это генетически детерминированные состояния, характеризующиеся дефектами волокнистых структур и основного вещества соединительной ткани. Для диагностики дисплазии используются следующие критерии:
Код МКБ-10
Недифференцированные дисплазии соединительной ткани (НДСТ) имеют код по МКБ-10 – М35.8.
Клинические рекомендации
Для диагностики дисплазии соединительной ткани используются следующие клинические рекомендации:
- Определение генетического дефекта, который может проявляться в любом возрасте.
- Выявление дефектов волокнистых структур и основного вещества соединительной ткани.
- Определение нарушения формообразования органов и систем.
- Выявление прогредиентного течения заболевания.
- Определение особенностей ассоциированной патологии.
- Выявление фармакокинетики и фармакодинамики лекарственных средств.
Этиология и патогенез
В основе развития дисплазий соединительной ткани лежат мутации генов, ответственных за синтез/катаболизм структурных белков соединительной ткани или ферментов, участвующих в этих процессах.
Дисплазия соединительной ткани может быть наследственной или приобретенной. Наследственные формы дисплазии соединительной ткани характеризуются мутациями генов, которые передаются от родителей к детям. Приобретенные формы дисплазии соединительной ткани могут возникать в результате различных факторов, таких как травмы, инфекции или токсические вещества.
Каковы симптомы дисплазии код МКБ
КЛИНИЧЕСКАЯ КАРТИНА
Информация, которую необходимо получить от женщины :
- возраст, образование, количество беременностей, рождений и живых детей, последний менструальный период, характер менструального цикла, предыдущая и настоящая контрацепция;
- предыдущие скрининговые исследования рака шейки матки, их даты и результаты;
- история болезни, в том числе любые лекарства или аллергии на лекарства;
- поведенческие факторы, которые могут увеличить риск рака шейки матки (например, курение табака);
- любые симптомы и признаки рака шейки матки и других заболеваний;
- и, если позволяют ситуация и культурный контекст: сексуальный анамнез, включая возраст начала половой жизни и первой беременности, количество партнеров, предшествующие инфекции, передающиеся половым путем (ИППП), и любое поведение, которое может указывать на повышенный риск рака шейки матки.
| D | Рекомендуется собрать жалобы, которые пациентка может предъявлять :
|
Следует обратить внимание на анамнез заболевания.
| D | Рекомендуется обратить внимание при сборе анамнеза заболевания на :
|
У подавляющего большинства пациенток с CIN I-III отсутствуют клинические проявления (бессимптомное течение). Крайне редко встречаются «контактные» кровянистые выделения из половых путей .
При истинной эрозии шейки матки могут наблюдаться кровянистые выделения из травмированных сосудов и бели разных характеристик, как симптомы воспаления шейки матки .
Как при эктропионе и эктопии, которые являются вариантами нормального строения шейки матки, так и при лейкоплакиях, и кондиломах, клинические симптомы чаще всего отсутствуют или сопряжены с сопутствующим хроническим цервицитом и не являются патогномоничными .
CIN I/II/III, включая преинвазивный рак шейки матки (CIS), не имеют патогномоничных клинических проявлений, диагностируются только морфологическими методами .
Какие факторы риска могут привести к развитию дисплазии код МКБ
Основная причина образования атипичных клеток в шейке матки — онкогенные штаммы вируса папилломы человека (ВПЧ16 и ВПЧ18). Анализ на обнаружение этого вируса является положительным в 95-98% случаях дисплазии шейки матки. Поэтому ВПЧ принято считать пусковым механизмом в образовании и развитии заболевания.
Папилломавирус — это инфекционное заболевание, передающееся половым путем, поражающее кожные покровы. Наиболее частое его проявление: папилломы и бородавки.
При диагностике даже легкой формы неоплазии врач обращает внимание на следующие факторы:
- длительность существования вируса в организме (более года — основание для начала лечения);
- общее состояние организма и здоровья пациентки;
- образ жизни женщины, наличие вредных привычек и особенности половой жизни.
Причины возникновения дисплазии:
- эндогенные (внутренние) — патология вызвана гормональными нарушениями и/или сниженным иммунитетом;
- экзогенные (внешние) — к ним относится ВПЧ, другие вирусы и инфекции.
В группе риска:
- женщины, чьи близкие родственники болели раком;
- пациентки, которые длительно принимали оральные контрацептивы — это приводит к изменениям в гормональном фоне;
- пациентки с хроническими инфекционно-воспалительными процессами в органах половой системы;
- женщины, рано начавшие половую жизнь;
- женщины, перенесшие много родов или абортов (шейка матки подвергается многократному травмированию).
Состояние иммунодефицита может привести к развитию дисплазии шейки матки и ее трансформации в раковую опухоль. Поэтому врачу нужно знать о частоте воспалительных процессов в организме человека, наличии хронических заболеваний. Также нужно рассказать лечащему доктору о характере питания, стрессах, лечении препаратами, которые снижают иммунитет.
Долгое время считалось, что дисплазия — «болезнь молодых», что ей подвержены девушки в возрасте 20-30 лет. Однако современные данные показывают, что трансформация клеток в эпителии шейки матки может начаться в любом возрасте, включая период после 70 лет.
Какие методы лечения используются для дисплазии код МКБ
Наименование и код в МКБ-10: Q65
Статью проверил доктор медицинских наук
Голубев Михаил Аркадьевич
Описание
Дисплазия тазобедренного сустава – это врожденное нарушение развития сустава, происходящее у плода и сохраняющееся без лечения в течение всей жизни человека. Происходящее нарушению конфигурации сустава становится причиной нарушения соответствия головки бедра и суставной впадины (вертлужной впадины) на тазовой кости с последующим формированием вывиха тазобедренного сустава.
Симптомы
Клинически у новорожденных с недоразвитием тазобедренного сустава обнаруживается симптом «щелчка», в результате того, что при движениях в тазобедренном суставе ощущается щелчок, обусловленный тем, что головка, в момент приведения бедра, вывихиваясь из впадины и перескакивает через ее задний выпуклый край. При отведении бедра вновь ощущается щелчок, указывающий на вправление головки. Этот симптом, как правило, можно обнаружить лишь в первые 2-3 недели после рождения. В дальнейшем нарастает нарушение подвижности и на первый план выходит ограничение отведения в тазобедренном суставе.
При позднем выявлении, когда ребенок начинает стоять или ходить, диагностика врожденного вывиха бедра представляет меньшие затруднения, так как появляются новые симптомы: позднее начало ходьбы, изменение походки (хромота, «утиная походка» при двустороннем вывихе), наружная ротация нижней конечности, относительное укорочение нижней конечности, ограничение отведения бедра, положительный симптом Тренделенбурга (симптом недостаточности ягодичных мышц), асимметрия ягодичных складок, выраженный поясничный лордоз (изгиб позвоночника выпуклостью вперед) у детей с 2-сторонним врожденным вывихом бедер.
Формы
Выделяют три стадии заболевания. Это предвывих сустава, подвывих сустава и полный вывих тазобедренного сустава.
Выделяют также следующие формы:
- Ацетабулярная дисплазия: патология, которая связана с нарушением развития только вертлужной впадины;
- Дисплазия бедренной кости – нарушение анатомического угла соединения шейки бедренной кости и ее телом;
- Ротационная дисплазия – нарушение осей, вокруг которых происходит движение в суставе.
Причины
В отличие от взрослых, в связи с анатомо-физиологическими особенностями костной системы, у новорожденных головка бедренной кости больше, чем вертлужная впадина, поэтому только 1/3 поверхности головки бедра располагается в вертлужной впадине, у взрослых практически вся поверхность головки бедренной кости расположена в вертлужной впадине. К 3-5 годам данная особенность у детей проходит. Основная роль в развитии дисплазии тазобедренного сустава, принадлежит наследственной предрасположенности. К группе риска по развитию дисплазии тазобедренного сустава относятся новорожденные (особенно девочки), с наследственным риском развития патологии, имеющейся у отца или матери ребенка; дети, родившиеся в тазовом предлежании; дети с деформацией стоп; крупный плод (4 кг и более); травма в родах.
Как можно предотвратить развитие дисплазии код МКБ
Представленные методы иной диагностики рекомендованы и зарегистрированы на территории Российской Федерации.
Класс I, уровень доказательности – В.
Морфологическая диагностика.
Класс IIa, уровень доказательности – С.
Одним из наиболее достоверных доказательств наличия ДСТ является выявление изменений зубной эмали.
Качественная характеристика эмалевых призм при ДСТ отличается вариабильностью по форме: аркообразные, квадратные, прямоугольные, остроконечные. По строению эмалевые призмы имеют пятигранное, шестигранное, семигранное строение .
Показатели размера эмалевых призм, как в горизонтальной, так и вертикальной плоскостях у лиц с ДСТ меньше. Количество эмалевых призм в единице объема при ДСТ больше за счет меньшего размера призм .
Ультраструктурное строение эмалевых призм в различные возрастные периоды отличается темпом роста и созревания эмалевых призм при ДСТ, что позволяет ввести дополнительные критерии диагностики ДСТ, а также изучить особенности анатомо- морфологического строения эмали зубов в различные возрастные периоды.
Макроскопическое исследование трубчатых и плоских костей позволяет констатировать статистически значимые изменения при ДСТ: увеличение диафиза бедренной кости, истончение диафиза, увеличение кортикального индекса на 20–25%. Данные опказатели отражают прочностные характеристики кости. В плоских костях также доказано изменение кортикального индекса и размерных характеристик при ДСТ, которые могут быть легко получены при современных рентгеновских исследованиях. Кроме того, при денситометрии отмечается статистически значимое снижение минерализации в плоских и трубчатых костях пациентов с ДСТ .
При зондовой микроскопии костной ткани у лиц с ДСТ кристаллы фосфата кальция отличаются меньшим размером, как в горизонтальной, так и вертикальной плоскостях. При этом фибриллы коллагена отличаются высокой вариабельностью размерных характеристик .
Медико-генетическое консультирование.
Класс IIa, уровень доказательности – С.
Специализированный вид медицинской помощи, который является наиболее распространённым видом профилактики наследственных болезней. Суть его заключается в определении прогноза рождения ребёнка с наследственной патологией на основе уточнённого диагноза и помощи семье в принятии решения о деторождении.
Показания для медико-генетического консультирования:
установленная или подозреваемая наследственная болезнь в семье;
рождение ребёнка с врождённым пороком развития;
задержка физического развития или умственная отсталость у ребёнка;
повторные спонтанные аборты, выкидыши, мертворождения;
выявление патологии в ходе просеивающих программ;
кровнородственные браки;
воздействие известных или возможных тератогенов в первые 3 месяца беременности;
неблагополучное протекание беременности .
Генеалогический и дерматоглифический анализ в семьях с дисплазиями соединительной ткани.
Класс IIa, уровень доказательности – С.
Проведение генеалогического исследования с целью установления возможностей прогнозирования признаков ДСТ у потомства обязательно. При обследовании родственников 1 линии родства (родители, братья, сестры, дети) и 2 степени родства (бабушки, дедушки, тети, дяди, племянники) у 32% отмечаются признаки ДСТ.
Количество признаков у одного родственника колеблется от одного до пяти, в среднем – 2,8±0,2 . Прогнозирование в семье признаков ДСТ на основании генеалогического анамнеза представлено на.
Рисунок 3. Генеалогический анамнез. Накопление у пробанда признаков «миопия», «сколиоз», «плоскостопие», «вентральная грыжа».
В нисходящих поколениях отмечается четкая тенденция к нарастанию степени выраженности и числа признаков ДСТ (среднее число признаков ДСТ составило 3,1±0,2) или передача их по наследству в неизмененном виде. Нет случаев исчезновения или «сглаживания» признаков ДСТ у сибсов. Наиболее часто встречается миопия (52%), поражение костно-мышечной системы (48%), диспластические изменения клапанного аппарата сердца (32%), желудочно-кишечного тракта (25%), сосудов (22%), кожи (18%). Однако в 18,5% случаев у лиц с признаками ДСТ среди родственников внешних признаков ДСТ не отмечается .
Дерматоглифический анализ используется с целью изучения роли наследственности как дополнительный генетический маркер, являющийся важным критерием подтверждения наследственного характера диспластического процесса у подростков и молодых лиц (). Комплекс узоров сгибательной поверхности пальцев и ладоней детерминирован генетически и заканчивается к концу 4-го месяца внутриутробного развития вместе с закладкой костной ткани, сердца, кожи .
Показатели | Пациенты с ДСТ | Контрольная группа | ||
женщины | мужчины | женщины | мужчины | |
Общий гребневой счет, TRC (M±m) | 131,80±3,92 | 132,19±3,86 | 154,50±4,04* | 162,00±4,24* |
Пальцевая формула | 1>4>5>3=2 | 3>1>4>5>2 | 1=4>3>2=5 | 1>4>3=5>2 |
Фенотип в процентах | ||||
L | 5,0 | 18,6 | 15,0 | 7,0 |
W | 0 | 7,0 | 4,0 | 6,0 |
LW | 70,0 | 43,9 | 60,0 | 52,0 |
LWA | 10,0 | 11,6 | 14,0 | |
LA | 15,0 | 9,6 | ||
A | 0 | |||
Частота типов пальцевых узоров в процентах | ||||
Примечание: * – p
При анализе дерматоглифограмм () отмечается снижение общего гребневого счета (р0,05). Определяется снижение гребневой ценности петли в фенотипе «LA» (p
При дисплазиях соединительной ткани уменьшается интенсифицирующее влияние гена завитка на ген петли, а супрессорное действие гена арок при их явном преобладании увеличивается .
В ладонных дерматоглифах имеет место снижение общего гребневого ав-счета (p
Показатели | Пациенты с ДСТ | Контрольная группа | ||
женщины | мужчины | женщины | Мужчины | |
Счет «ав» общий (M±m) | 73,80±1,57 | 73,95±1,56 | 80,60±1,30 | 78,50±1,15* |
Расстояние осевого трирадиуса на правой руке | 19,85±1,00 | 21,12±0,70 | 14,55±1,26* | |
Тотальный индекс | 55,80±0,78 | 55,23±0,67 | ||
Встречаемость четырехпальцевой складки, % | 40,0 | |||
Островковость папиллярных линий, % | ||||
Примечание: * – p
Характерным признаком дерматоглифов исследуемых больных является мелкоборозчатость, которая в норме не встречается или выражена очень слабо.
Таким образом, достоверные изменения пальцевой и ладонной дерматоглифики, а особенно выявление таких стигм, как дистальные и промежуточные осевые трирадиусы, увеличение количества арок в фенотипах, встречаемость одинакового рисунка на 10 пальцах, мелкоборозчатость, островковость папиллярных линий подтверждают генетически предопределенный характер выявляемой патологии. Качественные изменения дерматоглифики при обследовании у конкретного пациента помогают правильно ориентироваться в характере выявляемой патологии .
Молекулярно-генетическая диагностика ДСТ.
Класс IIa, уровень доказательности – С.
Приоритетным направлением изучения ДСТ является молекулярно-генетическая диагностика, которая в настоящий момент времени находится в стадии накопления и осмысления полученных фактов ().
Как влияет дисплазия код МКБ на качество жизни пациентов
Выраженные врожденные деформации обычно отсутствуют. При полиоссальной форме первые симптомы появляются в детстве. Поражение костей сопровождается эндокринопатиями, пигментацией кожи и нарушением деятельности сердечно-сосудистой системы. Проявления болезни достаточно разнообразны, наиболее постоянными признаками являются незначительные боли (обычно в бедрах) и прогрессирующие деформации. Иногда болезнь диагностируется только при возникновении патологического перелома .
Обычно при полиоссальной форме наблюдается поражение трубчатых костей: большеберцовой, бедренной, малоберцовой, плечевой, лучевой и локтевой. Из плоских костей чаще страдают кости таза, кости черепа, позвоночник, ребра и лопатка. Нередко выявляется поражение костей кистей и стоп, при этом кости запястья остаются интактными. Степень деформации зависит от локализации очагов фиброзной дисплазии. При возникновении процесса в трубчатых костях верхних конечностей обычно наблюдается только их булавовидное расширение. При поражении фаланг пальцы укорачиваются, выглядят «обрубленными».
Кости нижних конечностей искривляются под тяжестью тела, возникают характерные деформации. Особенно резко деформируется бедренная кость, в половине случаев выявляется ее укорочение. Из-за прогрессирующего искривления проксимальных отделов кость приобретает форму бумеранга (пастушьего посоха, хоккейной клюшки), большой вертел «сдвигается» вверх, иногда достигая уровня тазовых костей. Шейка бедра деформируется, возникает хромота . Укорочение бедра может составлять от 1 до 10 см.
При формировании очага в малоберцовой кости деформация конечности отсутствует, при поражении большеберцовой кости может наблюдаться саблевидное искривление голени или замедление роста кости в длину. Укорочение обычно менее выражено, чем при очаге в бедренной кости. Фиброзная дисплазия подвздошной и седалищной костей вызывает деформацию тазового кольца. Это, в свою очередь, негативно влияет на позвоночник, провоцируя нарушения осанки , сколиоз или кифоз . Ситуация усугубляется, если процесс одновременно поражает бедро и кости таза, поскольку в подобных случаях ось тела еще больше нарушается, а нагрузка на позвоночник – увеличивается.
Монооссальная форма протекает более благоприятно, внекостные патологические проявления отсутствуют. Выраженность и характер деформаций сильно варьируют в зависимости от локализации, размера очага и особенностей поражения (тотальное или внутрикостное). Могут наблюдаться боли, хромота и повышенная утомляемость после нагрузки пораженного сегмента. Как и при полиоссальной форме, возможны патологические переломы.
Какие последствия могут возникнуть при нелеченной дисплазии код МКБ
Фиброзная дисплазия вызывается соматической мутацией в гене GNAS1, локализованном на хромосоме 20q13.2-13.3. Этот ген кодирует альфа-субъединицу стимулирующего белка G, Gs? Вследствие этой мутации, происходит замена аминокислоты аргинина (в белке) в положении 201 (R201) на аминокислоту цистеин (R201C) или гистидин (R201H). Этот аномальный белок стимулирует G1 циклический аденозинмонофосфат (АМФ) и остеобласты (клетки) к более высокой скорости синтеза ДНК, чем в нормальных клетках. Это приводит к образованию фиброзной дезорганизованной костной матрицы с образованием примитивной костной ткани, которая не способна созревать в пластинчатые кости. Процесс самой минерализации также проходит ненормально.
В основе этиопатогенеза развития патологического процесса формирования и роста кист лежит локальное нарушение венозного дренажа в метафизарном отделе кости. Возникающее при этом, повышенное внутрикостное давление приводит к альтерации клеточного состава элементов крови и высвобождению лизосомальных ферментов, которые, воздействуя на костную ткань, вызывают её лизис. Одновременно происходит нарушение свертывающей системы крови, выражающееся в локальном фибринолизе. Накапливающиеся продукты распада органического матрикса костной ткани создают повышенное онкотическое давление содержимого кисты. Таким образом, создаётся порочный круг патогенеза, когда каждый из компонентов усиливает другой.