Мкб 10 синовит голеностопного сустава. Классификация и стадии развития синовита
- Мкб 10 синовит голеностопного сустава. Классификация и стадии развития синовита
- Тендинит голеностопного сустава МКБ-10. Клинические проявления
- МКБ-10 Тендинит лучезапястного сустава. Тендинит сухожилия локтевого сустава
- Лигаментит голеностопного сустава МКБ-10. Воспаление связок стопы и голеностопного сустава
- Острый синовит коленного сустава МКБ-10. Синовит коленного сустава
- Тендинит МКБ-10. Код МКБ-10 : M76.5 - Тендинит области надколенника Код МКБ-11 :
- Тендинит плечевого сустава МКБ-10. Классификация и стадии развития плечелопаточного периартрита
Мкб 10 синовит голеностопного сустава. Классификация и стадии развития синовита
Классификация синовитов по причине возникновения:
- Инфекционные синовиты:
- неспецифические — развиваются из-за неспецифических возбудителей: стафилококков, стрептококков и др.;
- специфические — развиваются из-за специфических возбудителей, например бледной трепонемы, которая вызывает сифилис .
- Асептические (неинфекционные) синовиты — развиваются без участия микроорганизмов. К ним относятся травматические синовиты, аллергические, метаболические, реактивные и т. д.
Классификация синовитов по характеру экссудата (воспалительной жидкости):
- Серозный — экссудат почти прозрачный, содержит небольшое количество белка и клеточных элементов. Серозный экссудат характерен для острого посттравматического синовита, а также синовита при ревматоидном артрите, остеоартрозе и др. Характерные симптомы: сильная боль в суставе, ограничение его подвижности и отёк мягких тканей вокруг сустава.
- Геморрагический — экссудат мутный, буро-коричневого или красновато-коричневого цвета, в нём содержится много изменённых и неизменённых эритроцитов. Возникает при гемофилии и злокачественных опухолях (синовиальная саркома, саркома Юинга и др.). Также геморрагический синовит часто возникает после травмы сустава. При этом в суставе скапливается кровь. Симптомы будут зависеть от массивности кровоизлияния. При небольшом объёме кровотечения (до 15 мл) вокруг сустава возникает отёк и появляется несильная боль. Если в сустав попадает до 100 мл крови и более, он становится шарообразным, кожа над ним натянута, имеет синюшный оттенок.
- Серозно-фибринозный — экссудат прозрачный, но содержит хлопья и нити белка фибрина. Фибринозные массы группируются и уплотняются, прорастают соединительной тканью, в результате образуются рубцы и спайки в полости сустава. Такая воспалительная жидкость встречается, например, при туберкулёзном синовите. Движения в суставе при этом постепенно ограничиваются, но боль не такая сильная, как при других видах синовита.
- Гнойный — экссудат мутный, зеленоватого оттенка с большим количеством белков, нитей фибрина и разрушенных нейтрофилов (гнойных телец). Гнойное воспаление синовиальной оболочки вызывают стафилококки, стрептококки, пневмококки и другие неспецифические бактерии. При таком синовите возникает резкая, сильная боль в суставе и отёк тканей вокруг него. Кожа над суставом краснеет и становится горячей, общее состояние может быть тяжёлым.
Классификация по клинической картине:
- Острый синовит — в течение нескольких часов (до суток) появляются яркие симптомы болезни: интенсивная боль, быстро нарастающая отёчность сустава, ограничение его движений, повышение температуры кожи над поражённым суставом и общей температуры тела.
- Хронический синовит — симптомы появляются и нарастают постепенно, может развиться из-за рецидивов острого синовита или сопровождать хронический артрит и остеоартроз.
- .
Тендинит голеностопного сустава МКБ-10. Клинические проявления
Наиболее распространенная патология ахиллова сухожилия при занятиях спортом - паратенонит (воспаление паратенона). Это заболевание чаще всего развивается у легкоатлетов (бегунов на средние и длинные дистанции). Его клинические проявления характерны для асептического воспалительного процесса. Возникновение паратенонита сопровождается жалобами спортсмена на боль в области ахиллова сухожилия, которая внезапно появляется во время физических нагрузок и наиболее выражена при максимальном сгибании и разгибании стопы, сопровождающих бег и отталкивание при прыжках.
Клинически в начальном периоде заболевания по обеим сторонам сухожилия появляются припухлость околосухожильной клетчатки и болезненность в этой же области, усиливающаяся при напряжении икроножной мышцы и нагрузке на передний отдел стопы. Нередко при пальпации по ходу сухожилия определяют крепитацию и наличие мягких узелков. Это явление связано с образованием вокруг ахиллова сухожилия экссудата, содержащего фибриноген, и локальным отложением фибрина в паратеноне. В случае продолжения нагрузок или отсутствия лечения острый воспалительный процесс переходит в хронический.
При хроническом паратеноните больной, как правило, предъявляет жалобы на боли в области ахиллова сухожилия при выполнении обычных движений и резкое их усиление при спортивных нагрузках. Пальпаторно определяют наличие одного или нескольких болезненных муфтообразных утолщений протяженностью от 0,5 до 5,0 см. Снижается экскурсия сухожилия, что находит свое отражение в ограничении разгибания стопы в среднем на 3-5°. Этот симптом - следствие образования рубцовых спаек между паратеноном и сухожилием. В случаях достаточно длительного течения заболевания отмечают гипотрофию трехглавой мышцы голени и снижение силы сгибания стопы. Наличие этого заболевания резко снижает функциональные возможности и зачастую приводит к прекращению занятий спортом.
Во многих случаях воспаление паратенона сопровождается вовлечением в патологический процесс ткани самого сухожилия. При этом возникает заболевание, называемое тендинитом . По мнению большинства авторов, возможно как сочетание данных заболеваний, так и существование одного из них. Обстоятельства возникновения тендинита, как правило, сходны с обстоятельствами, приводящими к развитию паратенонита. А основным клиническим проявлением бывает боль при движениях и пальпации в области ахиллова сухожилия. Важные признаки тендинита - определяемые пальпаторно увеличение диаметра сухожилия и неоднородность его структуры. Кроме того, иногда при пальпации можно выявить участки западения по ходу ахиллова сухожилия, соответствующие зонам дегенерации сухожильной ткани.
Довольно распространенное заболевание при занятиях спортом - впервые описанная З.С. Мироновой и соавт. (1980) тендопериостеопатия пяточного бугра , при которой воспалительные и дегенеративные изменения локализуются в области прикрепления ахиллова сухожилия и распространяются как на сухожильную ткань, так и на кортикальный слой кости. Основные клинические проявления этой патологии - болезненность в месте прикрепления ахиллова сухожилия к пяточному бугру, усиливающаяся при сокращениях трехглавой мышцы и нагрузке на передний отдел стопы. Одновременно появляется постепенно увеличивающаяся припухлость мягких тканей в этой области. При длительно протекающем заболевании возможно пальпаторное определение деформации задневерхнего отдела пяточного бугра и оссификатов в ткани сухожилия.
Не менее распространенное заболевание этой области - воспаление глубокой синовиальной сумки ахиллова сухожилия, так называемый ахиллобурсит . Как правило, воспалительный процесс начинается после длительных тренировок, связанных с большой механической нагрузкой на голеностопный сустав. В месте прикрепления ахиллова сухожилия появляется болезненность, усиливающаяся при ходьбе и беге. Клинически у верхнего края пяточной кости выявляют эластическую припухлость, выступающую с одной или обеих сторон от сухожилия и увеличивающуюся при разгибании стопы.
Воспалительный процесс в подкожной синовиальной сумке возникает значительно реже и развивается обычно от трения заднего контура обуви вследствие его неправильной формы. При этом болезненную припухлость, иногда с флюктуацией, определяют у дистального отдела сухожилия. Воспалительные изменения данной локализации могут быть как острыми, так и хроническими.
Нередко клинические проявления заболеваний ахиллова сухожилия не столь однозначны и носят более сложный характер. Это связано с одновременным вовлечением в патологический процесс паратенона, сухожилия и его синовиальной сумки. В связи с этим порой невозможно, используя только клинические данные, точно определить природу патологического процесса и его распространенность. Стремление к более детальной диагностике патологии привело к внедрению дополнительных методов исследования.
МКБ-10 Тендинит лучезапястного сустава. Тендинит сухожилия локтевого сустава
Воспаление сухожилия локтевого сустава называется тендинит. В МКБ 10 заболеванию присвоен код М70.9 (болезни мягких тканей, связанные с нагрузкой, перегрузкой и давлением). Тендинит наружного сухожилия локтевого сустава зачастую называют «локтем теннисиста», а тендинит сухожилий, расположенных на внутренней поверхности локтевого сустава, «локтем игрока в гольф». На начальной стадии симптомы слабо или отсутствуют вовсе. Человек ощущает небольшой дискомфорт в руке, который списывает перегруженность или усталость.
С усилением воспалительного процесса нарастает и интенсивность клинических проявлений. Боль обычно чётко локализована, не отдаёт в область предплечья или запястья. Болезненные ощущения сначала возникают при сгибании, разгибании сустава, разворота кисти кнаружи или внутрь. Интенсивность болевого синдрома при сильном напряжении скелетных мышц, поскольку их сокращение приводит к натяжению сухожилия. При отсутствии врачебного вмешательства боль пациент начинает ощущать боль в состоянии покоя. Она становится ноющей, постоянной, мешает спокойно спать, качественно выполнять повседневную работу.
Появляется ограничение движений в локтевом суставе, отёк околосуставных тканей. Патологический экссудат мешает плавному скольжению сухожилия. Человек намеренно щадит руку, так как сгибание, разгибание, вращение причиняет ему сильную боль.
Иногда при пальпации воспалённого сухожилия ревматолог обнаруживает характерные узелки. Их образование указывает на травматическую природу тендинита. Фиброзные ткани со временем разрастаются, уплотняются. Их размеры могут превышать несколько миллиметров. При надавливании на узелки они из-за напряжения мышечных волокон немного сдвигаются. Уплотнения упругие, эластичные, но могут отвердевать в процессе кристаллизации солей кальция. Иногда фиброзные узлы иногда рассасываются, но только при отсутствии в них отложений кальция.
При выслушивании стетоскопом можно услышать специфические звуки, которые издаёт во время движения отёкшее, воспалённое сухожилие. Они почти неразличимы на начальной стадии заболевания. Шум более акцентирован при формировании фиброзных узлов.
Воспалительный процесс из сухожилия быстро распространяется на подкожную клетчатку и эпидермис. Из-за прилива крови к поверхности кожи она выглядит покрасневшей. Это хорошо заметно при сравнении больного и здорового локтевых суставов.
Ультразвуковая диагностика наиболее информативна при травматическом тендините, так как позволяет обнаружить разрывы волокон. Рентгенография позволяют оценить состояние костных, хрящевых тканей. Магнитно-резонансная томография помогает установить степень повреждения тканей сухожилия, количество и место расположения фиброзных узелков, кальцификатов.
Лигаментит голеностопного сустава МКБ-10. Воспаление связок стопы и голеностопного сустава
Голеностоп — это блоковидное, одноосное сочленение дистальных концов берцовых костей и блока таранной кости. Его фиксацию обеспечивают коллатеральные (боковые) связки голеностопного сустава, которые формируют группы:
- Латеральная (наружная) группа состоит из передней и задней таранно-малоберцовой связки и пяточной малоберцовой связки. В большинстве случаев травмируются именно они.
- Внутренняя (медиальная) группа состоит из дельтовидной связки голеностопного сустава треугольной формы, переднего и заднего таранно-большеберцовых пучков.
Кроме того, в связочный аппарат голеностопа входят элементы, соединяющие между собой берцовые кости. Воспалиться может любой элемент связочного аппарата, высокая частота его повреждений обусловлена прямохождением. В зависимости от того, какая именно группа сочленений воспалена, боли могут быть локализованы сбоку стопы, в подъеме, подошве или в области голеностопа. Латеральные боли сопровождают воспаление передней или задней таранно-малоберцовой связки, медиальные — дельтовидной связки голеностопного сустава.
Болевые ощущения могут сопровождать движение или проявляться в подвешенном состоянии. Какой именно элемент поражен, можно обнаружить на узи: поврежденные соединительные волокна будут отечными, утолщенными и неоднородными по своей структуре.
Подошвенный лигаментит, который называют плантарным, — это воспаление сочленения, проходящего посередине, от пяточной кости до фаланг пальцев.
Подошвенный лигаментит сопровождается болью в своде стопы при ходьбе и стоянии, отечностью, иногда — онемением нижней части ноги. Болезнь часто беспокоит тех, кто много времени проводит на ногах: спортсменов, продавцов. Причиной воспаления может стать неудобная обувь и анатомические особенности строения свода стопы.
Подошвенный лигаментит часто путают с плантарным фасциитом, при котором воспаляется подошвенная фасция и формируется пяточная шпора. Симптомы у этих заболеваний схожи, а дифференциальный диагноз ставят на основании наличия пяточной шпоры, которую можно увидеть на рентгеновском снимке.
Воспаление связок стопы и голеностопного сустава.
Голеностоп: строение и функция
Голеностоп - это блоковидное, одноосное сочленение дистальных концов берцовых костей и блока таранной кости. Его фиксацию обеспечивают коллатеральные (боковые) связки голеностопного сустава, которые формируют группы:
- Коллатеральные связки передней группы
- Коллатеральные связки задней группы
- Дельтовидная связка голеностопного сустава
Кроме того, в связочный аппарат голеностопа входят элементы, соединяющие между собой берцовые кости.
Воспаление и симптомы
Воспалиться может любой элемент связочного аппарата, высокая частота его повреждений обусловлена прямохождением.
В зависимости от того, какая именно группа сочленений воспалена, боли могут быть локализованы:
- Сбоку стопы
- В подъеме
- Подошве
- В области голеностопа
Латеральные боли сопровождают воспаление передней или задней таранно-малоберцовой связки, медиальные - дельтовидной связки голеностопного сустава.
Болевые ощущения могут сопровождать движение или проявляться в подвешенном состоянии.
Диагностика
Какой именно элемент поражен, можно обнаружить на узи: поврежденные соединительные волокна будут отечными, утолщенными и неоднородными по своей структуре.
Подошвенный лигаментит
Подошвенный лигаментит, который называют плантарным, - это воспаление сочленения, проходящего посередине, от пяточной кости до фаланг пальцев.
Подошвенный лигаментит сопровождается:
- Болью в своде стопы при ходьбе и стоянии
- Отечностью
- Иногда - онемением нижней части ноги
Болезнь часто беспокоит тех, кто много времени проводит на ногах: спортсменов, продавцов.
Причиной воспаления может стать неудобная обувь и анатомические особенности строения свода стопы.
Острый синовит коленного сустава МКБ-10. Синовит коленного сустава
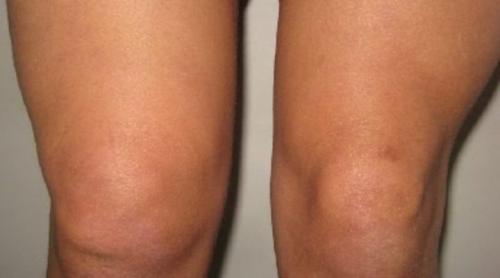
Синовит коленного сустава, что это такое и как лечить?
Синовит – это воспаление синовиальных оболочек, которые выстилают изнутри полость одного или нескольких крупных суставов. При болезни в синовиальных оболочках накапливается жидкость.В 65–70% случаев страдает коленный сустав, значительно реже поражается плечевой, локтевой, голеностопный, тазобедренный суставы. Заболевание широко распространено, имеет множество вариантов течения, возникает одинаково часто у детей и взрослых всех возрастных групп.
Большинство случаев синовита кроме болевого синдрома, отечности и временного нарушения двигательной активности пораженного сустава – ничем более не грозят. Но существуют и такие его варианты, которые могут стать причиной тяжелого инфекционно-гнойного процесса, сепсиса (заражения крови) и стойкой утраты трудоспособности.
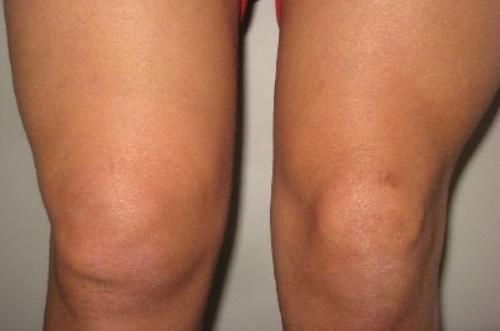
Что это такое?
Синовит коленного сустава – это процесс воспаления синовиальной оболочки сустава, которое сопровождается увеличением выработки синовиальной жидкости. Воспаление может быть различным по своим причинам, течению, осложнениям и способам течения. Иногда синовит приходит бесследно, но в некоторых случаях требуется длительное лечение, операция и следующая за ней реабилитация.
Причины возникновения
Спровоцировать воспаление синовиальной оболочки могут:
- Травмы, в результате которых возникает постоянное раздражение внутренней оболочки сустава кусочками хряща или поврежденным мениском.
- Инфекции, которые проникают в полость сустава из внешней среды (при ранении) или из соседних тканей (при наличии флегмон , абсцессов, ран, ссадин, фурункулов и т.д.). Также болезнетворные микроорганизмы могут попасть в сустав из удаленных очагов инфекции с током лимфы или крови.
- Врожденные и приобретенные патологии сустава и периартикулярных тканей. Они приводят к развитию синовита по разным причинам. Например, при ревматоидном полиартрите или ревматизме болезнь развивается под действием антител, которые поражают синовиальную оболочку, а при артрозе — из-за раздражения этой оболочки хрящом, утратившим свою гладкую поверхность, или костными разрастаниями.
- Аутоиммунные болезни ( красная волчанка , ревматоидный артрит ). Иммунная система воспринимает внутреннюю оболочку сустава как чужеродного агента, и антитела начинают постепенно ее разрушать.
- Нарушение обмена веществ. Эта причина вызывает синовит, потому что в полости сустава скапливаются продукты обмена, раздражающие оболочку.
- Аллергические реакции. При проникновении в суставную капсулу аллергены воспринимаются как опасные антигены, и иммунная система начинает вырабатывать антитела, в результате чего возникает воспаление, сопровождающееся избыточным образованием синовиальной жидкости.
- Эндокринные заболевания. Гормональные сбои приводят к тому, что синовиальная жидкость начинает продуцироваться в большом количестве. Из-за этого развивается воспаление внутренней оболочки сустава.
- Гемофилия . При этом заболевании происходят постоянные кровоизлияния в полость сустава, что вызывает воспаление.
- Заболевания нервной системы. К возникновению приводят сильные стрессы, ущемление или повреждение нервов при сколиозе, новообразованиях или переломах, а также невриты периферических нервов.
Тендинит МКБ-10. Код МКБ-10 : M76.5 - Тендинит области надколенника Код МКБ-11 :
Мощная связка надколенника идет от надколенника вниз и прикрепляется к бугристости большеберцовой кости.
По своей биомеханике эта связка является продолжением сухожилия четырехглавой мышцы бедра.
Сухожилие четырехглавой мышцы бедра прикрепляется к верхнему краю надколенника, а связка надколенника начинается от его нижней части.
При движениях в коленном суставе надколенник начинает работать как блок, увеличивающий эффективность разгибательной силы четырехглавой мышцы бедра. Иногда связку надколенника называют собственной связкой надколенника.
Кровоснабжение связки надколенника осуществляется из поднадколенникового жирового тела (тела Гоффа), а также из подцерживающих связок через анастомозы латеральной нижней коленной артерии.
По мере сгибания ноги в коленном суставе надколенник скользит по межмыщелковой борозде бедренной кости вверх, превращая связку надколенника в длинное плечо рычага.
Наибольшие напряжение и деформацию испытывают точки прикрепления, а не средняя часть связки.
Тендинит - это воспаление сухожилия. Термин образован от латинского слова tendo (сухожилие) и окончания -itis, что означает воспаление.
С филолотческой точки зрения, воспаление связки надколенника нужно называть лигаментитом (от латинского слова ligamentum - связка), а не тендинитом.
В настоящее время в литературе можно встретить как термин «тендинит», так и термин «лигаментит», причем с примерно одинаковой частотой.
Тендинит плечевого сустава МКБ-10. Классификация и стадии развития плечелопаточного периартрита
Плечелопаточный периартрит — диагноз собирательный, поэтому классификация основывается на выделении поражённых околосуставных областей.
Наиболее часто используется классификация поражений области плечевого сустава по T. Thornhill (1989 год), которая практически полностью совпадает с МКБ-10:
- Тендинит (воспаление сухожилий) мышц вращательной манжеты. К мышцам вращательной манжеты плеча относят надостную, подостную, малую круглую и подлопаточную мышцы. Эти мышцы отвечают за вращение плеча вперёд и назад.
- Тендинит двуглавой мышцы плеча — воспаление сухожилий бицепса. Зачастую воспаление начинается в месте прикрепления сухожилия к надкостнице плечевой кости.
- Кальцифицирующий тендинит – воспаление сухожилий мышц плеча, при котором в сухожилиях откладываются соли кальция. Чаще всего возникает кальцифицирующий тендинит надостной мышцы плеча.
- Разрыв (частичный или полный) сухожилий мышц в области плечевого сустава.
- Ретрактильный капсулит — поражение капсулы плечевого сустава дегенеративного характера (в отличие от адгезивного капсулита, вызванного воспалением).
Эта классификация дополняется импиджмент-синдромом (impingement-syndrome), при котором возникает ущемление сухожилий мышц вращательной манжеты и двуглавой мышцы плеча между акромионом (концом лопаточной кости) и головкой плечевой кости.
По клиническим формам различают:
- Простую форму плечелопаточного периартрита — встречается наиболее часто, это начальная стадия заболевания. Простая форма связана с тендинитом мышц плеча.
- Острый плечелопаточный периартрит — в его основе лежит тендобурсит и кальцификация сухожилий. При перемещении отложенных в разрушенных тканях солей кальция из сухожилий в поддельтовидную сумку возникает реактивное воспаление. Развитие такого же воспаления характерно и вокруг кальцификатов в самих сухожилиях.
- Хронический анкилозирующий (вызывающий неподвижность сустава) периартрит возникает вследствие фиброзного бурсита и капсулита. Эта форма плечелопаточного периартрита может быть как исходом острого, так и самостоятельным заболеванием, возникающим без предыдущих стадий.
В некоторых случаях эти клинические формы могут быть стадиями заболевания у одного пациента.