Псориаз и современные методы его лечения. Эффективность менее современных методов лечения псориаза
- Псориаз и современные методы его лечения. Эффективность менее современных методов лечения псориаза
- Псориаз лечение в домашних условиях. Лечение псориаза медикаментами
- Современные методы лечения псориаза. Лечение псориаза
- Одноразовый укол от псориаза. Псориаз
- Государственная программа лечения псориаза. Глюкокортикоиды
- Псориаз исчез навсегда. Симптомы псориаза на лице
- Эффективное лечение псориаза. Лечение псориаза
- Советы излечившихся от псориаза. Основные принципы питания при псориазе — диета Пегано
Псориаз и современные методы его лечения. Эффективность менее современных методов лечения псориаза
В ранних исследованиях было показано, что назначение вазелина замедляло обновление эпителия, и это вспомогательное вещество, применявшееся в качестве средства монотерапии, позволяло достичь улучшения индекса PASI (индекс площади поражения и тяжести псориаза) при сравнении с плацебо; однако эти исследования проводились до наступления эры адекватно контролируемых рандомизированных испытаний. Окклюзионная терапия одиночных бляшек также клинически эффективна: в исследовании длительное ношение окклюзионных повязок (в течение 3 недель) позволяло достичь значимого улучшения (p .
Исторически каменноугольный деготь и дитранол использовались для лечения псориаза легкой и средней степени тяжести. Несмотря на то, что клинические данные, характеризующие применение этих средств терапии, ограничены, они применялись в течение многих лет, и клинические испытания схемы лечения Гокермана с использованием каменноугольного дегтя, проводившиеся в 1980-х гг., являются источником некоторых данных об эффективности данного вида лечения . В рамках этих исследований было обнаружено, что увеличение дозы каменноугольного дегтя, наряду с ежедневным применением ультрафиолета-B (УФ-В), позволяло достичь очищения кожи от псориатических бляшек за 18–21 день, у 90% пациентов кожа оставалась чистой в течение периода, превышавшего один год . Дитранол в составе схемы Инграма также по-прежнему используется в клинической практике, при применении в возрастающих концентрациях 0,01–10% в комбинации с ежедневым облучением УФ-В он позволял достичь клинически значимых результатов: у 80–100% пациентов исчезновение бляшек происходило за 18–21 день . Тем не менее, в настоящее время объем применения обоих этих методов лечения уменьшается, поскольку они выглядят крайне неэстетично и обычно требуют стационарного лечения, что приводит к появлению чувства отвращения к терапии у пациента и повышению медицинских расходов.
Псориаз лечение в домашних условиях. Лечение псориаза медикаментами
Первое, что нужно сделать после того, как вы обнаружили у себя или своих близких подозрительные круглые высыпания, повышенную сухость и шелушение кожи, это обратиться за квалифицированной медицинской помощью. Только дерматолог может точно определить, какое именно поражение кожи имеет место в вашем конкретном случае. Помните: заниматься самолечением ни в коем случае нельзя, так как отсутствие терапии или самостоятельно подобранные лекарства способны нанести здоровью серьезный вред.
Для диагностики заболевания обычно не возникает необходимости в проведении анализов или кожных проб. Врачу достаточно увидеть порытую папулами или бляшками кожу, чтобы установить причину поражения. Если же имеет место серьезная форма заболевания, дерматолог может выписать направление на анализы – общие и биохимический исследования крови и мочи, а в особо сложных случаях может потребоваться также биопсия кожи. Также может потребоваться рентгенография для диагностики псориатического артрита.
Существует несколько эффективных методов лечения псориаза. Выбор подходящего варианта терапии зависит от степени поражения кожи, суставов, ногтей и интенсивности прогрессирования болезни. Обычно оптимальным вариантом является выбор в пользу комплексной схемы лечения, включающей в себе прием местных и внутренних средств, использование ультрафиолетового облучения, купание в солевых и содовых ваннах, лечебную физкультуру.
Для устранения зуда и шелушения поврежденной кожи используются кремы, гели, мази, спреи и лосьоны. Они могут быть изготовлены на основе салициловой кислоты, пиритиона, дегтя и других активных компонентов. Главная задача гормональных и негормональных наружных препаратов – размягчение псориатических бляшек, дезинфекция, устранение воспаления, увлажнение и питание пораженных участков кожи.
В роли медикаментов, принимаемых внутрь при лечении псориаза у человека, выступают средства на основе эфализубама, гамма-D-глутамил-D-триптофана натрия и пр.
Положительный результат при лечении псориаза кожи дает отдых на море. При этом желательно выбирать курорты с относительно мягким и теплым климатом. Идеальное решение – лечение в специализированных санаторно-курортных учреждениях, отдых в которых направлен на комплексную терапию псориаза.
Современные методы лечения псориаза. Лечение псориаза
включает системную терапию, топическую (местную) терапию и физиотерапевтические методы. На данный момент в ЕМС собраны все современные знания, технологии и препараты для лечения псориаза.
Лечение псориаза в EMC включает:
Особую диету , ограничивающую употребление острой и жирной пищи, легкоусвояемых углеводов.
Общую и местную медикаментозную терапию , которая назначается в зависимости от стадии заболевания, распространенности кожного процесса, клинической формы заболевания. Общая терапия включает десенсибилизирующее и дезинтоксикационное лечение, ароматические ретиноиды (Ацитретин). В случае тяжелого течения возможно назначение таких препаратов как Метотрексат, Циклоспорин. Топическая терапия включает средства, содержащие деготь, кортикостероидные мази, кремы и лосьоны, мази с витамином D, пиритион цинк.
Биологическую терапию (самый современный метод лечения) . Препараты на основе моноклональных антител (Ремикейд, Хумира, Энбрел, Стелара).
Физиотерапевтическое лечение . Светолечение: ПУВА-терапия, селективная фототерапия, узковолновая УФВ.
Плазмаферез – процедура очистки крови.
Фотодинамическую терапию . Метод, основанный на применении светочувствительных веществ и видимого света определенной длины волны.
Применение эксимерных лазеров .
Магнитно-лазерную терапию . Метод основан на комплексном воздействии магнитного и лазерного излучений.
Электросон - метод электротерапии, в основе которого лежит использование импульсных токов низкой частоты. Они оказывают непосредственное воздействие на центральную нервную систему, при этом вызывается ее торможение, приводящее ко сну.
Одноразовый укол от псориаза. Псориаз
Псориаз – это системное иммуновоспалительное заболевание (псориатическая бо лезнь), которое поражает кожу, суставы, ногти и ассоциируется с увеличением риска развития сердечно-сосудистых заболеваний, дислипидемии, сахарного диабета и метаболического синдрома . Важную роль в патогенезе псориаза играет хроническое системное воспаление, которые опосредуется провоспалительными цитокинами, в том числе ИЛ-12 и ИЛ-23.
Эффективность и безопасность устекинумаба в лечении псориаза были установлены в двух двойных слепых, многоцентровых, плацебо-контролируемых исследованиях III фазы (PHOENIX-1 и PHOENIX-2), которые проводились параллельно в целом примерно у 2000 пациентов со средне-тяжелым или тяжелым бляшечным псориазом . Оба исследования состояли из трех фаз. Во время первой 12-недельной плацебо-контролируемой фазы пациентов распределяли на 3 группы и назначали устекинумаб в дозах 45 или 90 мг подкожно (0, 4 недели, а затем каждые 12 недель) или плацебо. Через 12 недель паци ентов группы плацебо повторно рандо мизировали и переводили на лечение устекинумабом. Соответственно, во время второй фазы все пациенты получали активный препарат в дозах 45 или 90 мг каждые 12 недель. Во время третьй фазы в исследовании PHOENIX-1 пациенты, достигшие ответа по критериям PASI 75, продолжали лечение устекинумабом или переходили на прием плацебо, в то время как в исследовании PHOENIX-2 изучали возможность повышения эффективности лечения устекинумабом путем сокращения интервала дозирования с 12 до 8 недель у пациентов с частичным ответом на лечение. Первичной конечной точкой была частота ответа по критериям PASI 75 через 12 недель.
Государственная программа лечения псориаза. Глюкокортикоиды
Гормоны из группы глюкокортикостероидов входят в число антипсориатических препаратов первой линии, то есть тех, с которых лечение начинают. Эти гормоны сокращенно называют глюкокортикоидами, кортикостероидами или даже просто стероидами, хотя последнее не совсем корректно. Название этой группы гормонов отражает их принадлежность к стероидам — веществам, главной и системообразующей молекулой которых является циклопентанопергидрофенантрен . Знаменитые «стероиды» бодибилдеров тоже содержат эту молекулу. К глюкокортикоидам относят лишь те стероиды, что способны повышать уровень глюкозы в крови. Термин же « кортикостероиды » очерчивает круг стероидов, происходящих исключительно из коркового слоя, или кортекса, надпочечников.
Природные гормоны из надпочечников животных — кортизон и гидрокортизон ( кортизол ) — были выделены еще в первой половине XX века. Благодаря широкому спектру действия на разные процессы в организме (общий обмен веществ, водно-электролитный обмен и др.) их применяли для лечения различных заболеваний. Затем появилась возможность усовершенствовать их путем химического синтеза — чтобы они действовали сильнее и прицельнее. Так появились:
- преднизолон , в четыре раза превосходящий кортизол по глюкокортикоидной (влияющей на обмен глюкозы) активности;
- флудрокортизон , превосходящий кортизол не только по глюкокортикоидной, но и по минералокортикоидной активности;
- бетаметазон , в 25 раз превосходящий кортизол по глюкокортикоидной активности и не влияющий на водно-солевой обмен; структура вещества позволяет применять его местно на коже и слизистых.
Хотя эти гормоны давно известны, ученые лишь приоткрыли завесу тайны над молекулярными основами их действия. Известно, что они проникают внутрь клетки и соединяются со специальными внутриклеточными глюкокортикоидными рецепторами. Комплекс гормон—рецептор транспортируется в ядро, где взаимодействует с участками ДНК GRE ( glucocorticoid response elements ) в промоторах ряда генов, регулируя таким образом их активность. Стероиды, в частности, контролируют экспрессию генов таких факторов транскрипции, как активаторный белок 1 ( AP-1 ) и ядерный фактор каппа-би ( NF-kB ). А они, в свою очередь, регулируют работу генов цитокинов, молекул адгезии, протеиназ и других веществ, участвующих в иммунном ответе и воспалении.
Глюкокортикоиды — мощные иммуносупрессоры и регуляторы воспаления. На иммунную систему они действуют неизбирательно, вмешиваясь в работу чуть ли не всех ее звеньев. В частности, они влияют на дифференцировку и/или функции макрофагов, нейтрофилов, моноцитов, Т- и В-лимфоцитов. При псориазе глюкокортикоиды оказывают противовоспалительное действие за счет угнетения синтеза простагландинов, лейкотриенов и цитокинов, уменьшения проницаемости кровеносных сосудов для клеток и жидкости, снижения хемотаксиса иммунокомпетентных клеток и их активности, а также подавления активности фибробластов.
Для лечения псориаза кортикостероиды назначают как наружно (мази, кремы, лосьоны, крело — что-то среднее между кремом и лосьоном), так и внутрь (таблетки, растворы и суспензии для инъекций); выбор препарата и его лекарственной формы зависит от стадии и степени тяжести заболевания. Из-за побочных действий этих препаратов их назначение внутрь стараются отложить настолько, насколько это возможно.
Парацельс , известный врач эпохи Ренессанса, утверждал, что лекарство и яд различает лишь доза. Справедливо это и для глюкокортикоидов: при длительном и/или неадекватном их применении повышается риск побочных эффектов. В связи с тем, что эти гормоны влияют на все виды обмена — углеводный, белковый, жировой и минеральный, — злоупотребление ими серьезно нарушает множество процессов в организме. Например, они стимулируют глюконеогенез (образование глюкозы из неуглеводных веществ) в печени, увеличивают концентрацию глюкозы в крови, что может вести к «стероидному» сахарному диабету. По симптомам он схож с сахарным диабетом II типа: постепенное развитие мышечной слабости и зуда кожи, нарушение зрения, изменения нервов и сосудов. Влияние на белковый обмен характеризуется угнетением синтеза и ускорением распада белков, что особенно выражено в коже, мышцах и костях и ведет к атрофии кожи и мышц, замедлению заживления ран. Влияние на обмен жиров заключается в расщеплении жира в тканях конечностей и его накоплении в туловище и лице: формируется так называемое лунообразное лицо.
Псориаз исчез навсегда. Симптомы псориаза на лице
Чаще всего псориаз с локализацией на лице появляется, распространяясь с волосистой части головы . Это себорейная форма заболевания, при которой на лбу, за ушами, в области шеи появляется так называемая «псориатическая корона» - слившиеся в широкую полосу шелушащиеся воспаленные бляшки.
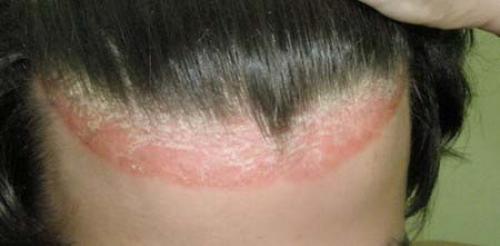
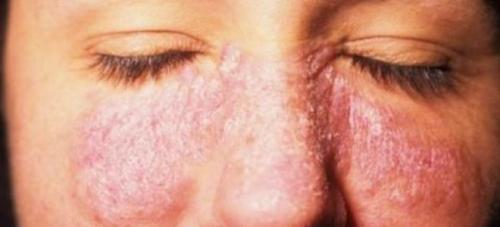
Но симптомы псориаза на лице могут появляться сразу на гладкой коже. Чаще они локализуются в области носогубных складок, на щеках, в области лба, век и бровей. Сначала появляются небольшие первичные пятнышки, у которых быстро образуется воспалительное отечное основание – пятна превращаются в папулы. Папулы имеют четкие границы, сверху припудрены шелушащимися чешуйками.
Особенностью шелушения является то, что если это место поскоблить, объем чешуек увеличивается до тех пор, пока на их месте не появится прозрачная пленка. Скобление пленки приводит к появлению на ней капелек крови. Все это характерные признаки псориатических высыпаний.
Если вовремя не принять меры, бляшки будут разрастаться и сливаться между собой, постепенно расползаясь по коже лица в виде причудливых фигур. Воспалительный процесс сопровождается сильным зудом. Лицо становится красным, отечным. Это первая прогрессирующая или начальная стадия псориаза лица.
Через некоторое время прогрессирование заболевания останавливается: начальная стадия переходит в стационарную. Признаки болезни не нарастают, но не уменьшаются.
Затем стационарная стадия переходит в регрессирующую: симптомы заболевания постепенно уменьшаются, происходит заживление воспалительных элементов. На этой стадии псориаза сыпь бледнеет, или от центра к периферии, или наоборот, от периферии к центру. В первом случае образуются кольцевые фигуры, очерченные розовым воспалительным валиком. Во втором случае – образуются белые пятна. Со временем пятна исчезают полностью.
Псориаз любой локализации может распространиться по всему телу, поэтому не стоит затягивать с лечением.
Посмотрите, насколько просто можно вылечить заболевание за 10-12 сеансов.Рецидивы псориаза на лице могут появляться теплое или холодное время года, круглогодично.
Эффективное лечение псориаза. Лечение псориаза
Местное лечение псориаза включает в себя кремы, мази, лосьоны для нанесения на пораженные участки тела и применяется при легких и среднетяжелых формах псориаза. Сюда относятся:
- глюкокортикостероиды (бетаметазон, триамцинолон, флуоцинолон и др.). Это гормональные препараты, тормозящие воспалительный процесс, активность иммунных реакций и скорость деления клеток кожи. Шелушение в области псориатических бляшек при этом уменьшается. К побочным эффектам глюкокортикостероидов относятся «привыкание» кожи и ее атрофия, особенно в области лица и естественных складок. Поэтому гормональные мази и кремы нельзя применять длительно.
- кальципотриол (аналог витамина D3) также подавляет деление кератиноцитов. Как правило, хорошо переносится и чаще всего применяется в сочетании с глюкокортикостероидами. Не следует применять вместе с препаратами салициловой кислоты, поскольку последняя приводит к инактивации кальципотриола .
- салициловая кислота (Коломак) оказывает тормозящее деление на процесса деления клеток и снимает воспаление.
В зависимости от характера кожных изменений в местном лечении псориаза применяются также мази, содержащие оксид цинка, деготь, борную кислоту.
Фототерапия (светолечение) широко применяется в терапии тяжелого, рецидивирующего псориаза и включает в себя, прежде всего, лечение ультрафиолетовыми лучами. При этом подавляется чрезмерная активность местного иммунитета и воспалительные реакции кожи. Следует учитывать, что при любой фототерапии наблюдаются такие побочные эффекты, как эритема (покраснение) и иссушение кожи в области применения.
- БУФ-терапия использует Б-ультрафиолетовые лучи. Облучению подвергается все тело или ограниченные участки. Существует специальное оборудование для пациентов с небольшими участками поражения, которое позволяет самостоятельно проводить сеансы фототерапии дома.
- ПУВА-терапия (PUVA= Psoralen + Ultraviolet A) представляет собой сочетание облучения ультрафиолетом А с системным применением препаратов-фотосенсибилизаторов (псораленов). Перед тем, как больной помещается в специальную кабину, оснащенную УВА-лампами, он принимает таблетку, содержащую препарат из группы псораленов. Псоралены повышают чувствительность кожи к ультрафиолетовым лучам. Для достижения ремиссии необходимо провести от 10 до 30 сеансов. Пероральное применение псоралена часто вызывает тошноту и головокружение, поэтому его часто заменяют приемом ванны с раствором, содержащим препарат. ПУВА-терапия обладает однако рядом серьезных побочных эффектов. В связи с тем, что УФ-лучи достигают хрусталика глаза, велика вероятность катаракты. Кроме того, после большого числа сеансов возрастает риск развития раковых заболеваний кожи, особенно в области гениталий у мужчин. В связи с этим ПУВА-терапия применятся с большой осторожностью и только в ситуациях, когда местная терапия не эффективна.
Системная терапия применяется в тяжелых случаях и подразумевает прием препаратов, подавляющих иммунитет и снижающих активность деления клеток. Большинство препаратов системного действия назначаются внутрь или в инъекциях и обладают целым рядом побочных эффектов, прежде всего связанных с угнетением иммунитета и токсическим воздействием на внутренние органы, в первую очередь, на печень и почки. Поэтому системная терапия назначается строго индивидуально и проводится под контролем анализов крови. К препаратам этой группы относятся:
- метотрексат (тормозит синтез ДНК в клетках и таким образом действует цитостатически, т.е. подавляет скорость деления клеток);
- препараты ретиноевой кислоты (Ацитретин) , тормозящие чрезмерное ороговение клеток,
- циклоспорин А (Сандиммун-Неорал), подавляющий выработку провоспалительных цитокинов в Т-лимфоцитах и таким образом снимающий воспаление кожи.
- антитела к ФНО-α (инфликсимаб) блокируют действие фактора некроза опухоли, мощного воспалительного агента, и тем самым нормализуют процесс деления и дифференцировки кератиноцитов.
Советы излечившихся от псориаза. Основные принципы питания при псориазе — диета Пегано
Чтобы правильно составить меню диеты при псориазе, необходимо учитывать главное правило — использовать 65-75% щелочеобразующих и 25-35% кислотообразующих продуктов. Такой подход поможет избежать обострения, вызванного тем, что кислотные реакции преобладают над щелочными.
Кислотно-щелочной баланс — основной принцип составления меню по диете Пегано при псориазе, разработанной врачом Джоном Пегано, который посвятил изучению болезни более 50 лет. По его методике питание — важная составляющая достижения ремиссии. Причем для этого необходимо соблюдать диету длительное время — минимум 3-6 месяцев. Щелочная реакция, преобладающая над кислотной, делает организм более стойким ко многим болезням. Это помогает избавиться от артрита, уменьшить частоту простуд, справиться с высыпаниями на коже, а также ослабить симптомы псориаза.
Какие продукты можно при псориазе
К щелочеобразующим продуктам, разрешенным при псориазе, относятся:
- Фрукты: яблоки, бананы, дыни — можно употреблять только в отдельном виде, цитрусовые и их соки — нельзя вместе с цельнозерновыми и молоком, например, не стоит есть утром кашу на молоке и апельсиновый сок.
- Фруктовые свежевыжатые соки: из ананаса, винограда, лимона, груши, грейпфрута, папайи, манго, абрикоса.
- Овощи — любые, за исключением бобовых (фасоли, гороха, чечевицы, нута), брюссельской капусты, крупноплодной тыквы, ревеня. Полностью отказаться нужно от пасленовых: картофеля, помидоров, перца, баклажанов.
- Овощные свежевыжатые соки: из моркови, сельдерея, свеклы, петрушки, шпината.
- Все ягоды, кроме запрещенных (смородины, черники, клюквы, земляники, клубники).
- Минеральные щелочные воды с кислотностью от 7 pH. Подойдут воды «Славянская», «Смирновская», «Есентуки-4» и «Есентуки-17».

Кислотные продукты, которые нужно ограничить
К кислотообразующим продуктам относятся те, что содержат белки, крахмал, жиры, масла и сахара. Сюда относятся:
- зерновые;
- мясо (диетическая баранина, цыпленок, индейка);
- сыр;
- рыба;
- яйца;
- растительные масла;
- сливочное масло;
- травяные чаи;
- обезжиренные молочные и кисломолочные продукты;
- семена кунжута, льна, подсолнуха, тыквы.
Какие продукты строго запрещены при псориазе
В случае с псориазом есть продукты, которые нужно не просто ограничить, а полностью исключить из рациона. Это касается пищи, очень сильно влияющей на состояние ремиссии при данном заболевании. Предлагаем полный список того, что нельзя есть на диете при псориазе:
- сахар и все сахаросодержащие продукты;
- любые копчености;
- алкоголь любой крепости (допустимо только иногда 55-110 г белого или красного вина);
- уксус любого происхождения;
- жареное и жирное;
- красители, консерванты, ароматизаторы и все продукты с их содержанием;
- пасленовые овощи;
- белая мука и изделия из нее;
- смородина, клубника, черника, клюква, земляника;
- сливы и чернослив.

При псориазе важно не только исключить конкретные продукты, но и ограничить сочетание нескольких кислотообразующих видов пищи. Так, не стоит одновременно употреблять:
- сладости и крахмал;
- мясо и белковые продукты;
- жирные и мясные продукты с крахмалом и сахарами;
- цельнозерновые (хлеб и каши) с плодами и соками цитрусовых;
- макароны, хлеб, каши и другие изделия из белой муки с фруктами.
Для удобства все продукты для диеты при псориазе объединены в таблицу, где выделены 3 столбца: щелочеобразующие, кислотообразующие и полностью запрещенные. По рекомендациям Пегано щелочеобразующих продуктов в рационе должно быть в 2-4 раза больше, чем кислотообразующих. В реальной жизни бывает наоборот, чем и объясняются частые обострения заболевания.
