Бандаж при дисплазии у новорожденных. Дисплазия — Блог
- Бандаж при дисплазии у новорожденных. Дисплазия — Блог
- Сколько носят распорки при дисплазии. При использовании шины соблюдаются основные принципы лечения:
- Как носить ребенка при дисплазии. Слинг при дисплазии тазобедренного сустава у младенцев
- Дисплазия тазобедренного сустава. Диагностика дисплазий в первые месяцы жизни
- Что нельзя при дисплазии тазобедренных суставов. Что такое дисплазия тазобедренного сустава?
- Бандаж для тазобедренного сустава для детей. Виды ортезов
Бандаж при дисплазии у новорожденных. Дисплазия — Блог
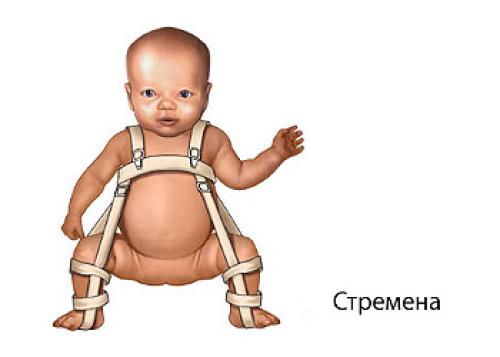
Стремена Павлика — ортопедическое приспособление для терапии дисплазии тазобедренного сустава у детей от рождения до 9 месяцев. Стремена Павлика обеспечивают физиологически верное расположение головки бедренной кости в вертлужной впадине за счёт фиксации ног системой ремешков и бандажей: после фиксации ноги оказываются согнутыми в коленях и разведёнными в стороны. Система состоит из грудного бандажа с плечевыми штрипками, соединённого отводящими и сгибающими штрипками с голеностопными бандажами.
Фиксация позволяет дозреть суставу и укрепиться связочному аппарату, при этом ребёнок способен двигаться без опасного выпрямления и сведения ног вместе. Движение вкупе с надёжной фиксацией одновременно и развивает сустав ребёнка, и пpeдoxpaняет костное соединение от смещения.
Стремена Павлика стали золотым стандартом в лечении дисплазии тазобедренного сустава. Если заболевание определено в течение первых 6 недель жизни ребёнка, успешность терапии с помощью стремян составляет свыше 95 % случаев. Более поздний диагноз (до 6 – 9 месяцев) потребует более сложного и длительного лечения, однако также с высокой вероятностью успеха.
Существуют аналогичные стременам приспособления — подушка (перинка) Фрейка и шина Кошля. Выбор приспособления зависит от возраста ребёнка (перинку используют до 3 – 4 месяцев), особенностей развития и проблемы, наконец — от опыта и убеждённости специалиста. Чтобы получить большую уверенность, что лечение назначено правильно, следует обратиться за консультацией в несколько медицинских учреждений.
Сколько носят распорки при дисплазии. При использовании шины соблюдаются основные принципы лечения:
- лечение положением (ношение шины не причиняет боли и неудобств ребенку и не создает лишних трудностей родителям по уходу за малышом);
- принцип непрерывности (шина во время лечения не снимается ни при каких обстоятельствах в отличие от стремян Павлика, подушки Фрейка и шины Виленского).
Шина-распорка представляет собой две манжеты, изготовленные из фланелевого материала, и расположенную между ними палку-распорку, находящуюся в таком же фланелевом чехле.
Манжеты фиксируются на нижних конечностях, на 2–3 см выше лодыжек, к ним пришивается палка-распорка, по размерам соответствующая расстоянию между лодыжками при ненасильственном разведении в тазобедренных суставах. Происходит постепенное расслабление приводящих мышц бедра и через 1 нед. шина перекладывается с увеличением разведения в тазобедренных суставах ровно настолько, насколько позволяет сам ребенок.
Полное разведение в тазобедренных суставах достигается к концу первого месяца лечения, после которого шину-распорку меняют уже 1 раз в 2 нед. в связи с интенсивным ростом ребенка.
Рентгенологический контроль осуществляется через 1 мес. и через 3–3,5 мес. для решения вопроса о прекращении лечения.
В качестве физиотерапевтического лечения возможно использование электромагнитотерапии или лазеротерапии на область тазобедренных суставов 1 раз в процессе лечения на шине-распорке. Продолжительность фиксации на шине в среднем составляет 3–4 мес.
Как носить ребенка при дисплазии. Слинг при дисплазии тазобедренного сустава у младенцев
 Приблизительно 3% детей ежегодно рождается с диагнозом ДИСПЛАЗИЯ ТАЗОБЕДРЕННЫХ СУСТАВОВ — НЕПРАВИЛЬНОЕ РАЗВИТИЕ ТАЗОБЕДРЕННОГО СУСТАВА, провоцирующее вывих (подвывих) бедренной кости. Диагностируется это с помощью УЗИ или осмотра врача-ортопеда.
Приблизительно 3% детей ежегодно рождается с диагнозом ДИСПЛАЗИЯ ТАЗОБЕДРЕННЫХ СУСТАВОВ — НЕПРАВИЛЬНОЕ РАЗВИТИЕ ТАЗОБЕДРЕННОГО СУСТАВА, провоцирующее вывих (подвывих) бедренной кости. Диагностируется это с помощью УЗИ или осмотра врача-ортопеда.
Можно визуально обнаружить дисплазию, если «на лицо» асимметрия кожных складок или укорочение одной из конечностей, коленные суставы находятся на разном уровне.
Нормальная степень разведения ног у новорожденных до угла 90*, при патологии – 50-60*, также симптомом можно считать болезненность в момент разведения ног.
Бывают случаи, когда дисплазия у ребенка возникает в утробе матери. Риск возрастает, если присутствуют признаки деформации стоп, наличие признаков дисплазии у родителей, а также при ягодичном предлежании и если плод достаточно крупный.
СЛИНГ - ДОПОЛНИТЕЛЬНЫЙ ИНСТРУМЕНТ ПРИ ЛЕЧЕНИИ ДИСПЛАЗИИ
Известно, что в ряде стран, даже при плохо развитой медицине, практически отсутствует проблема дисплазии из-за ношения ребенка на себе в кусках материи или на бедре. В то время как в странах, где существует традиция тугого пеленания, дисплазия встречается достаточно часто. То есть, как показали множественные исследования, частота врожденного вывиха бедра различна от страны к стране и обуславливается не только климатом и природными условиями, но и обычаями.
В слинге ножки ребенка располагаются таким же образом, как при лечении специальными средствами:
Основополагающим при лечении дисплазии тазобедренного сустава считается иммобилизация или придание состояние покоя суставам в правильном положении (разведение под определенный угол согнутых в коленях ножек ребенка), которое достигается специальными средствами, применяемыми в ортопедии.
 Для примера можно привести стремена Павлика, в которых ножки ребенка сгибаются и разводятся на угол, равный 60-80*, то есть, ИМЕННО ТАК, КАК РЕБЕНОК РАСПОЛАГАЕТСЯ В СЛИНГЕ в вертикальном положении.
Для примера можно привести стремена Павлика, в которых ножки ребенка сгибаются и разводятся на угол, равный 60-80*, то есть, ИМЕННО ТАК, КАК РЕБЕНОК РАСПОЛАГАЕТСЯ В СЛИНГЕ в вертикальном положении.
НОШЕНИЕ В СЛИНГЕ - ПРОФИЛАКТИКА ДИСПЛАЗИИ ТБ
Сегодня слингоношение очень часто рекомендуется грамотными врачами ортопедами не только для профилактики, потому как некоторые виды дисплазии после рождения ребенка, при правильном ношении и пеленании, проходят сами собой.
По этой причине очень ВАЖНО НАЧИНАТЬ ИСПОЛЬЗОВАТЬ СЛИНГ С НОВОРОЖДЕННЫМ - сразу после рождения и до трехмесячного возраста нужно располагать ребенка в слинге с помощью вертикальных намоток, в которых ножки ребенка разводятся на правильный угол, а после уже возможно использование слинга с кольцами для ношения на бедре, потому, как уже говорилось выше, даже при не обнаруженной легкой форме дисплазии ношение в слинге будет способствовать и служить профилактикой тому, что дисплазия пройдет сама.
Но следует помнить, что нельзя заниматься самолечением, и всегда при подозрениях нужно обратиться за консультацией к специалисту.
Бывают случаи, когда дисплазия у ребенка возникает в утробе матери. Риск возрастает, если присутствуют признаки деформации стоп, наличие признаков дисплазии у родителей, а также при ягодичном предлежании и если плод достаточно крупный.
Слинг - дополнительный инструмент при лечении дисплазии
Известно, что в ряде стран, даже при плохо развитой медицине, практически отсутствует проблема дисплазии из-за ношения ребенка на себе в кусках материи или на бедре. В то время как в странах, где существует традиция тугого пеленания, дисплазия встречается достаточно часто. То есть, как показали множественные исследования, частота врожденного вывиха бедра различна от страны к стране и обуславливается не только климатом и природными условиями, но и обычаями.
Основополагающий принцип лечения дисплазии тазобедренного сустава
Основополагающим при лечении дисплазии тазобедренного сустава считается иммобилизация или придание состояния покоя суставам в правильном положении (разведение под определенный угол согнутых в коленях ножек ребенка), которое достигается специальными средствами, применяемыми в ортопедии.
Ношение в слинге - профилактика дисплазии
Сегодня слингношение очень часто рекомендуется грамотными врачами ортопедами не только для профилактики, потому как некоторые виды дисплазии после рождения ребенка, при правильном ношении и пеленании, проходят сами собой.
Дисплазия тазобедренного сустава. Диагностика дисплазий в первые месяцы жизни
В группу дисплазий тазобедренного сустава у детей раннего возраста входят такие заболевания как: врожденный предвывих, врожденный подвывих, врожденный вывих и рентгенологически незрелый тазобедренный сустав.
За последние годы достигнуты значительные успехи в деле раннего выявления и раннего лечения врожденных дисплазий у детей. Хорошей основой для ранней диагностики заболеваний является прочно налаженная связь между ортопедами и акушерами и педиатрами родильных домов.
Наиболее простой организационной формой раннего выявления врожденных дисплазий тазобедренного состава является систематический осмотр всех детей рождающихся в родильном доме. Несмотря на то, что клиника дисплазий в первые дни жизни ребенка крайне бедна симптомами, она вполне достаточна для того, чтобы при известном навыке своевременно диагностировать или заподозрить это заболевание.
Для правильной оценки результатов клинического исследования осмотр новорожденного необходимо проводить по специальной методике.
Наиболее частыми симптомами врожденных дисплазий тазобедренного сустава являются:
- ограничение отведения в тазобедренных суставах;
- симптом соскальзывания, или щелчка (симптом Маркса-Ортолани);
- асимметрия складок на бедре и ягодичных складок сзади;
- определяемое на глаз укорочение нижней конечности;
- наружная ротация нижней конечности.
Эти симптомы необходимо искать и находить, так как они не всегда достаточно ясно выражены и для их выяснения нужны определенные навыки в обследовании ребенка.
У ребенка, лежащего на спине, наблюдается ограничение пассивного отведения ног, согнутых под прямым углом в тазобедренных и коленных суставах. Это наиболее ранний и постоянный признак врожденной патологии. Ограничение отведения с течением времени нарастает.
При нормальных тазобедренных суставах отведение бедер будет почти полным; при наличии вывиха или недоразвития тазобедренного сустава всегда имеет место этот симптом. Резкое ограничение отведения наблюдается при сформированном вывихе и незначительное — при других дисплазиях тазобедренного сустава.
Ограничение отведения бедер возможно при спастическом параличе, мышечной контрактуре, наблюдаемой у новорожденных и в других суставах, а также при врожденной варусной деформации шейки бедра. Все эти заболевания должны быть исключены путем изучения состояния всех мышц и с помощью рентгенограммы тазобедренных суставов.
Важно отметить, что физиологическая ригидность мышц новорожденного не бывает постоянной. В определенные моменты удается отвести бедра, чего не бывает при дисплазиях до вправления головки.
Очень важным, самым ранним, но непостоянным является симптом щелчка, или симптом соскальзывания описанный впервые в 1934 г. советским ортопедом В.О. Марксом, и независимо от него итальянским ортопедом Ортолани. Его также называют симптомом неустойчивости (А.П. Биезинь и К.А. Круминь).
Сущность симптома заключается в том, что при отведении ножек происходит вправление вывиха, которое сопровождается щелчком, ощущаемым рукой исследующего врача. Иногда этот щелчок слышен на расстоянии. При приведении ножек к средней линии происходит повторное вывихивание головки бедра, также сопровождающееся щелчком и вздрагиванием ножки.
Для выявления этого симптома существует специальная методика исследования новорожденного, при которой врач, сгибая обе ножки в тазобедренном и коленном суставах, большие пальцы располагает на внутренних, а другие пальцы — на наружных поверхностях бедер. Медленно, избегая форсированных движений, врач отводит бедра равномерно в обе стороны.
Следует отметить, что симптом Маркса-Ортолани как правило исчезает к 5-7-му дню жизни ребенка, но у некоторых детей при наличии мышечной гипотонии может сохраниться в течение первых месяцев жизни.
Асимметрия складок на бедре или неравномерное их число может также свидетельствовать о наличии дисплазий. На стороне дисплазии складок больше, они глубже, чем на здоровой стороне, и расположены проксимальнее.
Симптом этот не абсолютный и один, без других данных, не может приниматься к сведению, так как наблюдается лишь у 2/3 больных и может встречаться у здоровых детей. При осмотре сзади ягодичные складки бывают не на одном уровне. Этот симптом характерен для одностороннего вывиха бедра. Кроме того, у здоровых детей между бедрами и туловищем сзади имеются глубокие симметричные складки. Асимметрия этих складок или их отсутствие свидетельствует о наличии одно- или двустороннего вывиха.
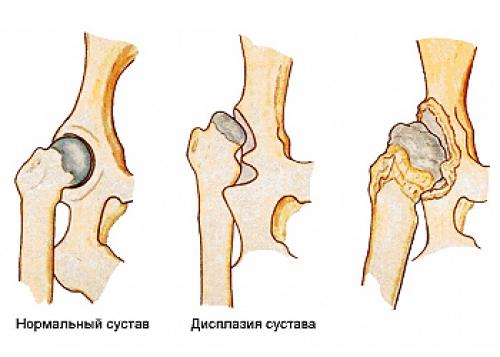
Что нельзя при дисплазии тазобедренных суставов. Что такое дисплазия тазобедренного сустава?

Под определением « дисплазия тазобедренного сустава» подразумевается присутствие симптомов незрелости сустава новорожденного. Отмечается недоразвитие всех составляющих сустава, которые влияют на его дальнейшее формирование. Что относится к признакам незрелости или дисплазии сустава?
- При дисплазии суставная капсула растянута. При пассивных движениях (когда малыш не сам двигает ногой, а это делает мама или врач) отмечается легкое смещение со своего места головки бедра. При этом она достигает верхнего края впадины сустава.
- Содержание жидкости внутри сустава увеличено.
- Связочный аппарат отличается слабым развитием, связки очень тонкие. Длина связки головки бедренной кости больше нормы на несколько миллиметров.
- Впадина сустава неглубокая, она уплощена и имеет не округлую, а эллипсовидную форму.
- Величина головки бедра обычно превышает размер суставной впадины, то есть, их размеры не соответствуют друг другу.
Дисплазия чаще бывает у девочек, слева чаще, нежели справа или с двух сторон. Одним из факторов риска дисплазии тазобедренного сустава ─ тазовое предлежание. Преимущественно дисплазия встречается у малышей от первых родов. В последнее время участились случаи постановки этого диагноза. Сказать, что дети стали болеть чаще нельзя. Скорее всего, дело в том, что детей стали лучше обследовать и своевременно ставить диагноз. Хотя случаи запоздалой диагностики все равно есть.
В целом, дисплазия тазобедренных суставов встречается с частотой 2,5-6,5 на 1000 новорожденных.
Бандаж для тазобедренного сустава для детей. Виды ортезов
В аптеках представлены различные виды фиксаторов для тазобедренного сустава. Они отличаются по размеру, форме и жесткости, поэтому будет несложно подобрать подходящий вариант. Большинство из них односторонние, обхватывают поверхность одного бедра и фиксируются вокруг пояса. Такая конструкция позволяет удерживать сустав и ограничивать его движения во всех плоскостях.
Вариант с мягкой фиксацией – эластичный трикотажный бандаж на одно бедро
В таблице представлены основные разновидности ортезов для тазобедренного сустава, а также их особенности и показания к применению.
| Вид ортеза | Особенности | Область применения |
| Эластичные | Для изготовления используется плотный трикотаж. Он поддерживает связки сустава, но практически не ограничивает его в движении. | Подходит для ношения в период реабилитации после растяжения мышц или связок. Также используется во время занятий спортом, для профилактики травм. |
| Средней жесткости | В отличие от мягких ортезов, имеют плотные вставки. Они позволяют ограничить движения сустава. Также могут иметь дополнительные элементы: шарниры, ребра жесткости. | Такой бандаж назначается врачом при травмах, воспалительных и дегенеративных заболеваниях тазобедренного сустава, а также при вывихах и растяжениях. |
| Жесткие | Ортезы оснащены металлическими вставками, шарнирами и прочными креплениями. Они надежно обездвиживают конечность и подходят для длительного ношения. Кроме того, они не мешают делать рентгеновские снимки, не снимая конструкцию. | Основная сфера применения – это фиксация сустава при переломах костей, разрывах мышц и связок. Также конструкции используются после хирургического вмешательства либо эндопротезирования. |