Гиалиновый хрящ размер норма. Гиалиновый хрящ –, что это
- Гиалиновый хрящ размер норма. Гиалиновый хрящ –, что это
- Синовиальная оболочка утолщена. Синовит
- Гиалиновый хрящ большеберцовой кости. Гиалиновый хрящ –, что это
- Осколок хряща в колене. Боль в коленном суставе: причины, лечение, почему болят колени, что с этим делать, как и чем их лечить
- Дебридмент хряща. Дебридмент коленного сустава проведение операции с лаважем
Гиалиновый хрящ размер норма. Гиалиновый хрящ –, что это
Гиалиновый хрящ – это первый тип хрящевой ткани, он представлен беловато-голубой полупроницаемой тканью. Он содержит меньше всего волокон и клеток. Входящие в состав волокна, в свою очередь, содержат коллаген.
Гиалиновая хрящевая ткань образуется в период эмбрионального развития, затем она стремительно растет. По окончании роста гиалиновые хрящи представляют собой тончайший слой, покрывающий костное окончание на суставе. Как правило, он расположен в зоне, где соединяются ребра и грудина, в горле, на бронхиальных и трахейных стенках, на суставных поверхностях.
Структура гиалинового хряща обусловлена его местоположением. У него отсутствует надхрящница, в его составе три слабо отграниченные одна от другой зоны. Наружный участок содержит хондроциты в виде веретена, расположенные параллельно поверхности.
Столбчатый участок, расположенный в глубине, содержит клетки, благодаря которым осуществляется образование столбиков. Внутренний участок делится на зону обызвествления и необызвествления. Обызвествленная часть примыкает к костям, она содержит матриксные пузырьки и сосуды, переносящие кровь.
Гиалиновый хрящ питается веществами из синовиального жидкого содержимого и сосудов, переносящих кровь, при наличии таковых. При нарушении питательного процесса происходит изменение толщины гиалинового хряща.
Справка. Считают, что в норме толщина гиалиновой хрящевой ткани должна составлять приблизительно 6 мм. Когда она истончается, ее толщина становится тоньше в 2 раза и больше. Однако это число бывает и другим, это обусловлено строением человеческого скелета.
Первый признак того, что начались дегенеративные изменения в гиалиновой хрящевой ткани – это отеки коленных суставов. Хрящ, расположенный между костями, становится неровным, меньшего размера. Выявить данное явление можно на МРТ и с помощью звуковой диагностики.
Структура и местоположение
Гиалиновый хрящ содержит клетки и волокна в малом количестве. Им выстилаются костные окончания на суставах тонким пластом. Он расположен в местах, где соединяются ребра и грудина, в бронхиальных и трахейных стенках, а также содержится в составе сосудов, переносящих кровь.
Если хрящ в норме, им покрыта почти вся поверхность ребер, за исключением обызвествленных участков.
Он способствует выполнению шарнирной функции в суставах, поскольку им обеспечивается необходимое трение между костями. Гиалиновым хрящом в коленной суставной ткани выстилается почти вся поверхность костей, благодаря чему образуется плотный амортизационный пласт. Подобным хрящом выстланы мыщелки большеберцовой кости, надколенника и срединной области бедер.
Синовиальная оболочка утолщена. Синовит
По самым современным сведениям, ключевое звено в развитии хронических артритов - аутоиммунный процесс, когда распознаётся неизвестный патогенный фактор с помощью антигенпредставляющей клетки. Вторичный синовит деформирующего артроза связан с тем, что в суставе накапливаются продукты распада хряща - фрагменты молекул коллагена и протеогликанов, мембран хондроцитов и тому подобного. В нормальном состоянии ни одна клетка иммунной системы с этими антигенами не контактирует, а потому они бывают распознаны как материал абсолютно чужеродный. Именно это и приводит к жёсткому иммунному ответу, а потому сопровождается таким хроническим воспалением, от которого страдает синовиальная оболочка. Особенно часто встречаются подобные изменения в коленном суставе. Системных заболеваний синовиальной оболочки достаточно много, и для них существует определённая классификация.
1. Заболевания с суставным синдромом - это поражение соединительной ткани ревматоидным артритом, когда поражены преимущественно мелкие суставы. Это тип эрозивно-деструктивного полиартрита, при этом этиология не слишком ясна, а аутоиммунный патогенез - сложный.
2. Инфекционный артрит, который бывает связан с присутствием инфекций, в том числе и скрытых. Например, синовиальная оболочка сустава поражена такими инфекциями, как микоплазма, хламидии, бактероиды, уреплазма и многие другие. Сюда относится септический (бактериальный) артрит.
3. Заболевания от нарушения обмена веществ, такие как подагра, охроноз (он бывает следствием заболевания врождённого - алкаптонурии), пирофосфатная артропатия.
4. Синовиальная оболочка сустава подвержена новообразованиям - опухолям и опухолеподобным заболеваниям. Это виллезонодулярный синовит, синовиальный хондроматоз, синовиома и гемангиома, синовиальный ганглий.
5. Поражение синовиальной оболочки сустава по дегенеративно-дистрофическому типу и деформирующий артроз считаются весьма распространёнными заболеваниями. Например, дегенеративно-дистрофическим поражением суставов страдают очень многие люди после сорока пяти лет, и степень данного поражения может быть разной.
Гиалиновый хрящ большеберцовой кости. Гиалиновый хрящ –, что это
Гиалиновый хрящ – это первый тип хрящевой ткани, он представлен беловато-голубой полупроницаемой тканью. Он содержит меньше всего волокон и клеток. Входящие в состав волокна, в свою очередь, содержат коллаген.
Гиалиновая хрящевая ткань образуется в период эмбрионального развития, затем она стремительно растет. По окончании роста гиалиновые хрящи представляют собой тончайший слой, покрывающий костное окончание на суставе. Как правило, он расположен в зоне, где соединяются ребра и грудина, в горле, на бронхиальных и трахейных стенках, на суставных поверхностях.
Структура гиалинового хряща обусловлена его местоположением. У него отсутствует надхрящница, в его составе три слабо отграниченные одна от другой зоны. Наружный участок содержит хондроциты в виде веретена, расположенные параллельно поверхности.
Столбчатый участок, расположенный в глубине, содержит клетки, благодаря которым осуществляется образование столбиков. Внутренний участок делится на зону обызвествления и необызвествления. Обызвествленная часть примыкает к костям, она содержит матриксные пузырьки и сосуды, переносящие кровь.
Гиалиновый хрящ питается веществами из синовиального жидкого содержимого и сосудов, переносящих кровь, при наличии таковых. При нарушении питательного процесса происходит изменение толщины гиалинового хряща.
Справка. Считают, что в норме толщина гиалиновой хрящевой ткани должна составлять приблизительно 6 мм. Когда она истончается, ее толщина становится тоньше в 2 раза и больше. Однако это число бывает и другим, это обусловлено строением человеческого скелета.
Первый признак того, что начались дегенеративные изменения в гиалиновой хрящевой ткани – это отеки коленных суставов. Хрящ, расположенный между костями, становится неровным, меньшего размера. Выявить данное явление можно на МРТ и с помощью звуковой диагностики.
Структура и местоположение
Гиалиновый хрящ содержит клетки и волокна в малом количестве. Им выстилаются костные окончания на суставах тонким пластом. Он расположен в местах, где соединяются ребра и грудина, в бронхиальных и трахейных стенках, а также содержится в составе сосудов, переносящих кровь.
Если хрящ в норме, им покрыта почти вся поверхность ребер, за исключением обызвествленных участков.
Он способствует выполнению шарнирной функции в суставах, поскольку им обеспечивается необходимое трение между костями. Гиалиновым хрящом в коленной суставной ткани выстилается почти вся поверхность костей, благодаря чему образуется плотный амортизационный пласт. Подобным хрящом выстланы мыщелки большеберцовой кости, надколенника и срединной области бедер.
Осколок хряща в колене. Боль в коленном суставе: причины, лечение, почему болят колени, что с этим делать, как и чем их лечить
Коленный сустав является одним из самых крупных и сложных. Ежедневно он подвергается огромной нагрузке, поэтому не удивительно, что периодически он перестает функционировать нормально. Если болят колени, причем заметен их отек, а боль практически постоянная, то необходимо обязательно обратиться к врачу. Такое патологическое состояние может быть сигналом о развитии серьезного деформирующего сустав заболевания.
Естественно, необходимо научиться различать ситуации, когда визит к врачу очень нужен. Но отсутствие лечения или самостоятельная терапия может привести к осложнениям.
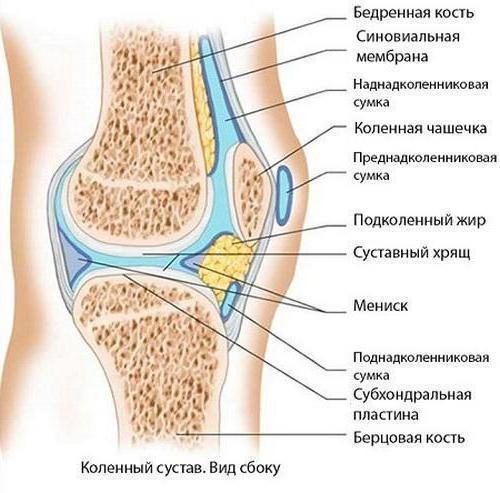
Строение коленного сустава
Чтобы лучше понять, почему болят колени, нужно разобраться с их анатомией. Итак, сочленение состоит из бедренной, большой берцовой кости и коленной чашечки. Две самые большие кости имеют по два выступа: внутренний и наружный мыщелки.
Все поверхности, которые соприкасаются друг с другом, покрыты гиалуроновым хрящом. Благодаря ему обеспечивается подвижность коленного сустава, а также его амортизационные свойства.
Вокруг этого соединения костей находится своеобразная капсула, изнутри выстланная синовиальным слоем. Кроме того, эта капсула наполнена синовиальной жидкостью, благодаря которой производится питание сочленения, обеспечивается его подвижность.
Коленный сустав состоит не только из костей. Все его элементы объединяются крестообразными и коллатеральными связками, бедренными мышцами, сухожилиями. Коленная чашечка крепится к другим элементам посредством собственной связки.
Для того чтобы колено двигалось, необходимо 6 синовиальных сумок. Питание и иннервация представленного сустава осуществляется посредством нервов и кровеносных сосудов, которые размещены в мягких тканях, окружающих сустав.
Боль в коленном суставе: причины появления
Если колено стало болеть, появился отек, подвижность ограничена, а дискомфорт является достаточно сильным, необходимо срочно обратиться к врачу. Если деструктивный процесс уже начался, то полностью вылечить колено будет невозможно. Однако остановить или замедлить его прогрессирование удастся.
Итак, можно выделить такие причины боли в коленном суставе:
- Гонартроз. Он встречается практически в 50% всех случаев поражения сочленения. Патология развивается очень долго. Среди симптомов этой болезни можно выделить такие: колено не болит в состоянии покоя, однако человеку становится трудно подниматься по лестнице, долго ходить, вставать с корточек. Во время движения больной слышит хруст, у него снижается подвижность. Со временем, вследствие изнашивания хряща, расстояние между костными поверхностями уменьшается. При этом появляются остеофиты, нервы и сосуды сдавливаются, а само колено деформируется.
- Менископатия, а также образование кисты мениска. Чаще болит только одно колено. Причиной появления патологии может стать единичная травма или периодическое повреждение сустава. Во время обострения боль острая, пульсирующая, резкая, сильная. При этом заболевании деформация суставу не грозит, однако воспалительный процесс может затронуть синовиальные сумки.
- Проблемы с кровообращением. При этом нарушается питание колена. Чаще всего такое состояние проявляется у подростков. Именно у подростка происходит слишком быстрый рост костей, при котором их питание несколько затрудняется. Если сначала боль в коленном суставе достаточно сильная, то через некоторое время ее интенсивность уменьшается. Боль обычно локализуется в одной точке, и не распространяется на все колено. Дискомфорт у подростка может усиливаться вследствие переохлаждения.
- Артрит. Это воспалительная патология колена, которая может диагностироваться у молодых людей, особенно женщин. При этом болит колено очень сильно, пораженная область характеризуется отеком, кожа краснеет. Кроме того, болевые ощущения ночью становятся более выраженными. Колено болит даже в состоянии покоя при перемене погоды. Причина развития патологии заключается в чрезмерной массе тела, пожилом возрасте, слабости иммунитета.
- Бурсит. Это воспалительное поражение синовиальных сумок колена. Характерными симптомами патологии являются: покраснение кожи в пораженной области, отек, снижение амплитуды движений. Полости синовиальных сумок наполняются экссудатом, который содержит вредоносные микроорганизмы. Причиной развития патологии является травма, чрезмерная физическая нагрузка. Колено не только очень сильно болит, у человека появляется общая слабость и недомогание.
Дебридмент хряща. Дебридмент коленного сустава проведение операции с лаважем
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Дебридмент означает в медицине санацию или очищение области ранения от чужеродных элементов и некротизированной ткани.
Такое состояние можно наблюдать в коленном суставе при развитии артроза. В это время болезнь приводит к тому, что хрящ становится шероховатым и может травмировать суставные области.
Так как дебридмент предусматривает удаление и очищение областей коленного сустава, то при артрозе такая операция позволяет замедлить развитие болезни.
Принципы проведения операции
Дебридмент проводится под местным наркозом. Используется в операции артроскоп, а само вмешательство это и есть артроскопия коленного сустава.
Через небольшой надрез врач вводит артроскоп в сустав и необходимые инструменты.
Артроскоп изначально дает возможность врачу адекватно и точно оценить область поражения сустава, а также определить элементы, которые необходимо удалить и извлечь.
С помощью толстой иглы из сустава удаляются хлопья и части суставного хряща. После чего врач приступает к удалению остеофитов.
Если есть необходимость, то проводится внутрисуставная шлифовка хряща, которая возвращает элементу гладкость, улучшает скольжение суставов и снижает нагрузку.
Дебридмент также может быть проведен с лаважем, это промывание полости коленного сустава специальным стерильным раствором. Эта процедура проводится для того, чтобы удалить все мелкие частицы, вызывающие воспаление тканей сустава.
После чего в полость сустава вводят лекарственные препараты — хондропротекторы и противовоспалительные средства.
Операция заканчивается наложением швов на область прокола. Здесь можно отметить, что в области артроскопии может через 2-3 дня появиться отек, однако од должен в течение 3 дней полностью исчезнуть.
Если через 72 часа отек все еще продолжает присутствовать – это одно из осложнений операции, и необходимо обратиться за медицинской помощью.
Плюсы и минусы метода
В первую очередь метод артроскопии отличается малой инвазивностью, и как следствие – малой травматичностью.
Помимо этого, использование именно местного наркоза снижает вероятность различных осложнений для пациента.
Таким образом, санацию можно применять для тех пациентов, для которых по ряду показаний обычное хирургическое вмешательство противопоказано.
Отметим также, что операция этого типа позволяет:
- Устранить повреждения механического типа сустава.
- Мягко и безболезненно устранить неровности хряща и его развололкнение.
- Удалить части хряща и его обломки, которые вызывают воспаление в колене.
Таким образом, все вышеописанные моменты позволяют замедлить дегенеративные изменения коленного сустава.
С другой стороны, у метода есть и минусы, и это недостаточная радикальность, которая иногда необходима для более эффективного лечения артроза.
К сожалению дебридмент позволяет устранить проблему только на время, но сама операция не исключает первопричину, которая приводит к артрозу.
Таким образом, важную роль при проведении санации коленного сустава отводится послеоперационному периоду восстановления и общей противоартрозной профилактике.
В качестве профилактики можно использовать следующие рекомендации:
- Прием рекомендованных медикаментозных препаратов, хондропротекторов и НПВС.
- Дозированные нагрузки на суставы, особенно на поврежденный.
- Лечебная физкультура для суставов.
- Физиотерапия и курортное лечение.
- Снижение избыточного веса тела.
- Отказ от курения.
Показания для проведения дебридмента коленного сустава
Чаще всего этот вид оперативного вмешательства показан при артрозе коленного сустава. Причем наибольшего эффекта удается добиться, если артроз диагностируется именно второго типа.
Показаниями выступают следующие симптомы:
- Сильные боли в области сустава при движении.
- Скованность суставов, тугоподвижность.
- Выраженное состояние хромоты.
- Использование трости при ходьбе.
Точно определить необходимость санации помогает МРТ сустава, а также рентген – методы позволяют увидеть степень разрушения хряща и развитие остеофитов.
Народ опешил! Суставы восстановятся за 3 дня! Приложите…
Мало кто знает, но именно это лечит суставы за 7 дней!