Лечение прыщей: самые эффективные советы экспертов
- Лечение прыщей: самые эффективные советы экспертов
- Связанные вопросы и ответы
- Какие факторы могут способствовать развитию прыщей
- Что такое acne tarda, как выглядят прыщи (угри, акне) во взрослом возрасте?
- Где чаще всего локализуются прыщи (угри, акне) у женщин?
- С чем связана повышенная чувствительность и сухость кожи в местах появления прыщиков?
- Причины угрей (прыщей) у женщин
- 10 основных причин появления прыщей (акне, угрей) у женщин во взрослом возрасте (после 30-40 лет, иногда старше):
- Какие виды лечения наиболее эффективны при лечении прыщей
- Как избежать рецидивов прыщей после лечения
- Как правильно выбрать средства для лечения прыщей
- Можно ли использовать народные методы лечения прыщей
- Как избежать передачи прыщей другим членам семьи
- Как определить, что у ребенка развились прыщи
- Как избежать развития вторичных инфекций при лечении прыщей
Лечение прыщей: самые эффективные советы экспертов
Среди множества классификаций акне имеет смысл рассмотреть классификацию по возрасту , которую предложили G.Plewig и A.M. Kligman в 1993 г.:
- Юношеские угри
- комедональные
- папуло-пустулезные
- узловато-кистозные
- молниеносные угри
- Угри взрослых
- поздние
- инверсные
- бодибилдинг-угри
- шаровидные
- Угри детского возраста
- угри новорожденных
- детские
- Угри, вызванные экзогенными причинами
- Угри, вызванные механическими факторами
- Акнеформные высыпания
Наиболее распространённые из этих форм угрей:
- комедональная
- папуло-пустулезная
- конглобатная
Их и рассмотрим более подробно.
Комедональная форма является предвестником папуло-пустулезной стадии. Может проявляться уже у детей с 8 лет. Наблюдается сальность кожи и волос. Затем в устьях сальных желёз появляется микрокомедон, который впоследствии превращается в закрытый комедон — не воспалённый бугорок телесного или белого цвета с сальным содержимым, который не может свободно эвакуироваться на поверхность кожи из-за гипертрофированного, узкого устья сальной железы. Однако, при такой закупорке себум не прекращает свою выработку, а накапливается в полости закрытого комедона, в результате чего происходит увеличение давления на стенки сальной железы, что приводит к папуло-пустулезной форме акне.
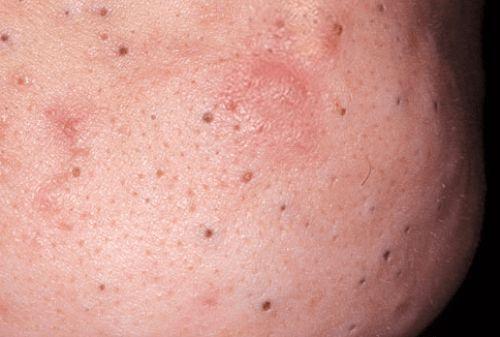 Комедональная форма акне (комедоны)
Комедональная форма акне (комедоны)
Папуло-пустулезная форма характеризуется высыпаниями (папулами и пустулами) , комедонами, пятнами. При тяжелом течении возможно возникновение рубцов на месте воспалительных элементов. Локализация в данном случае будет не только на лице, но и спине, декольте.
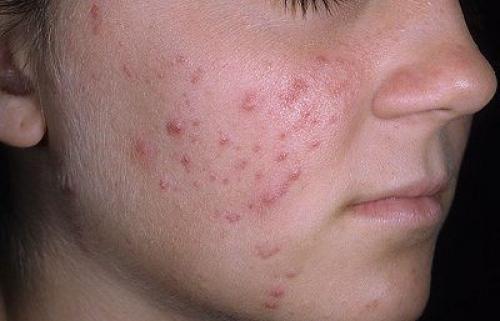 Папуло-пустулезная форма акне
Папуло-пустулезная форма акне
Конглобатная форма (узловая) угревой болезни относится к тяжелому течению акне. Клинически проявляется крупными болезненными элементами, возвышающимися над уровнем кожи, сочетающими в себе несколько узлов сразу. Чаще локализуются на спине. Когда узлы вскрываются, появляются язвы, которые долго не проходят. Регрессируют такие угри до нескольких месяцев. Всегда остаются рубцы.
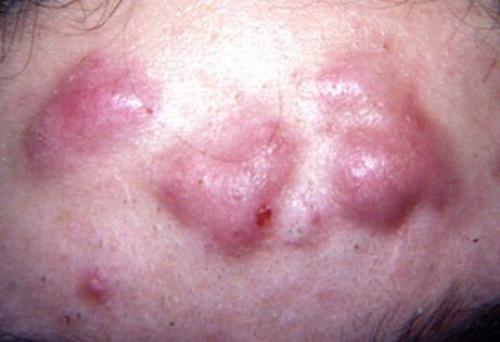 Конглобатная форма акне
Конглобатная форма акне
Степени акне
На 20-м Всемирном конгрессе в Париже в 2002 году была предложена следующая классификация акне:
- лёгкая степень — комедоны, до 10 папуло-пустул;
- средняя — более 10 папуло-пустул, до 5 узлов;
- тяжёлая — узловатые (конглобатные) акне.
Источник: https://shkola-krasoty.com/novosti/sovety-ekspertov-pri-lechenii-pryshchey-lechenie-akne
Связанные вопросы и ответы:
Вопрос 1: Что такое прыщи и как они появляются
Прыщи - это кожные образования, которые появляются из-за заражения человека вирусом, известным как вирусы прыщей. Этот вирус вызывает воспаление в коже, что приводит к появлению красноватых, волдырей, похожих на бородавки. Прыщи могут появиться на любых участках кожи, но чаще всего они встречаются на руках, ногах и лицах.
Вопрос 2: Какие виды лечения прыщей существуют
Существует несколько видов лечения прыщей, включая медикаментозные препараты, такие как кремы и мази, которые могут быть нанесены на кожу для смягчения и уменьшения воспаления. Также существуют процедуры, такие как криотерапия, которая использует очень холодные температуры для уничтожения вируса, и лазерная терапия, которая использует лазерные лучи для уничтожения вируса.
Вопрос 3: Как лечить прыщи у детей
Лечение прыщей у детей должно быть проведено под руководством врача-дерматолога. Врач может рекомендовать медикаментозные препараты, такие как кремы и мази, которые могут быть нанесены на кожу для смягчения и уменьшения воспаления. Также врач может рекомендовать процедуры, такие как криотерапия или лазерная терапия, которые могут быть более эффективными для лечения прыщей у детей.
Вопрос 4: Как предотвратить распространение прыщей
Чтобы предотвратить распространение прыщей, важно соблюдать гигиену рук и тела, а также избегать контакта с лицами, которые могут быть заражены вирусом. Также важно не трогать прыщи и не делать им инъекции, чтобы не допустить распространения вируса.
Вопрос 5: Как определить, что у вас прыщи
Прыщи можно определить по их внешнему виду. Они выглядят как красноватые волдыри, похожие на бородавки, которые могут появиться на любых участках кожи. Если вы подозреваете, что у вас прыщи, важно обратиться к врачу-дерматологу для точного диагноза и лечения.
Вопрос 6: Как избежать рецидивов прыщей
Чтобы избежать рецидивов прыщей, важно соблюдать гигиену рук и тела, а также избегать контакта с лицами, которые могут быть заражены вирусом. Также важно соблюдать правила личной гигиены, такие как регулярное мытье рук и ног, а также избегать использования общих предметов, таких как полотенца и одежду.
Вопрос 7: Как вылечить прыщи быстро и безболезненно
Лечение прыщей может быть длительным и требует ответственного подхода. Чтобы вылечить прыщи быстро и безболезненно, важно обратиться к врачу-дерматологу для точного диагноза и лечения. Врач может рекомендовать медикаментозные препараты, такие как кремы и мази, которые могут быть нанесены на кожу для смягчения и уменьшения воспаления. Также врач может рекомендовать процедуры, такие как криотерапия или лазерная терапия, которые могут быть более эффективными для лечения прыщей.
Какие факторы могут способствовать развитию прыщей
- Что такое и как выглядят угри (акне, прыщи), т.н. acne tarda
- Где чаще локализуются прыщи на коже у женщин.
- С чем связана повышенная чувствительность и сухость кожи в местах появления прыщиков?
- 10 причин угрей (прыщей) у женщин.

Что такое acne tarda, как выглядят прыщи (угри, акне) во взрослом возрасте?
Согласно данным литературы, позднее акне (acne tarda) появляется в возрасте старше 25 лет. Однако в последнее время наблюдается значительный всплеск и повзросление этого заболевания - прыщи появляются на коже у женщин в возрасте 30-40 лет и старше. Очень часто высыпания появляются относительно внезапно, и первое время не вызывают значительного беспокойства. При этом очень часто такие прыщи появляются у девушек/ женщин, которых в подростковом возрасте эта проблема угрей практически не беспокоила. Отличительной особенностью акне во взрослом возрасте является устойчивость к лечению, особенно к самолечению. При этом на фоне усилий по избавлению от высыпаний присоединяются симптомы сухости, покраснения, шелушения кожи в зонах, где есть прыщи. Многие средства наружной терапии, да и обычные привычные кремы, начинают вызывть чувство жжения и кожа начинает чесаться и сохнуть.
Где чаще всего локализуются прыщи (угри, акне) у женщин?
Самая частая локализация акне (прыщей) после 30-40 лет у женщин- это подбородок (около 40-50% случаев),крылья носа, лоб, нижняя часть лица с переходом на шею, шея. Также могут наблюдаться высыпания на спине, груди, молочных железах. Эта локализация связана с повышенной концентрацией сальных жедез в этих зонах.
С чем связана повышенная чувствительность и сухость кожи в местах появления прыщиков?
Это явление обьясняется слишком агрессивным действием подсушивающих и лечебных средств, и, вследствие этого, нарушением барьерных свойств кожи. Кожа в местах появления прыщиков на фоне активного самолечения становится более проницаемой и чувствительной, теряет самозащиту и снижает иммунитет, и на этом фоне проблема с прыщиками начинает только усугубляться. Читать далее авторскую статью о гиперчувствительности кожи и уходе за ней.
Причины угрей (прыщей) у женщин
10 основных причин появления прыщей (акне, угрей) у женщин во взрослом возрасте (после 30-40 лет, иногда старше):
Как правило, причина при позднем акне комплексная, и имеет место комбинация нескольких факторов.
- Гормональная причина. Самая частая и самая обширная:
гиперандрогения абсолютная или относительная. Это повышение в крови количества мужских половых гормонов. Первый вид гиперандрогении - повышение абсолютного количества андрогенов в крови (которые образуются яичниками или надпочечниками). Это может быть вызвано как нарушением функции яичников или надпочечников (например, при поликистозе яичников, врожденной дисфункции коры надпочечниов), так и нарушением структуры этих органов (например, опухолевой природы). Второй вид гиперандрогении - относительный. При этой форме количество основных андрогенов в плазме крови может оставаться нормальным (иногда даже чуть сниженным), однако наблюдается повышение чувствительности рецепторов структур кожи к андрогенам. Происходит это потому, что в коже становится особенно активным особый фермент ( 5–α–редуктаза), который переводит тестостерон в более активный метаболит дегидротестостерон. Дегидротестостерон является непосредственным гормональным стимулятором синтеза кожного сала,что,в комплексе с другими факторами, вызывает закупорку протоков сальной железы и образование прыщей.
г ормональные изменения в виде повышения количестванизкоактивных андрогенов, которые выделяются в основном надпочечниками - дегидроэпиандростерона, дегидроэпиандростерона сульфата, андростендиона, гидроксиандростендион. В ряде исследований считается, что именно эти гормоны играют особую роль в развитии позднего акне у женщин.
повышение количествапролактина.В 2018 году в Грузии было проведено исследование с участием 267 женщин с поздним акне, в котором было показано, что повышение пролактина в крови может являться триггером к формированию прыщей (акне) у женщин после 30-40 лет.
Какие виды лечения наиболее эффективны при лечении прыщей
Традиционные терапии акне прошли проверку временем и остаются выгодными вследствие своей эффективности, доступности и понятности.
Локальные ретиноиды: применение и эффективность
Локальные ретиноиды, такие как третиноин и адапален, являются одними из самых популярных и эффективных при средних и тяжелых формах акне. Они улучшают клеточное обновление кожи, уменьшают воспаление и предотвращают образование комедонов.
Однако использование ретиноидов требует терпения: результат при их применении обычно становится видимым спустя несколько месяцев. Будьте готовы к временному ухудшению состояния кожи, так как они "выводят" проблемы на поверхность.
Антибиотики и бензоилпероксид: классические "рабочие лошади" борьбы с акне
Локальные и системные антибиотики, такие как эритромицин и доксициклин, давно используются в лечении акне. Они уничтожают бактерии, вызывающие воспаление. К сожалению, проблема резистентности бактерий к антибиотикам со временем снижает эффект от препаратов этого класса.
Бензоилпероксид также является "тяжелой артиллерией" в борьбе с акне. Он устраняет бактерии и способствует эксфолиации кожи. Однако следует быть осторожным, так как он может вызывать раздражение и сухость кожи.
Гормональное лечение: когда оттуда, откуда не ждали
Некоторые женщины отмечают связь проблем с кожей и менструального цикла. В этом случае гормональное лечение акне может быть действенным. Оно включает в себя специфические оральные контрацептивы и препараты, регулирующие уровень андрогенных гормонов.
Обратите внимание, что не для всех эта методика подходит. Ее применимость должен определить специалист: гормональную терапию назначают с учетом возраста, общего здоровья и персональных пожеланий пациента.
Как избежать рецидивов прыщей после лечения
Изотретиноин — один из наиболее популярных препаратов для лечения акне. В пероральной форме его обычно используют для лечения тяжелых форм угревой болезни. Однако даже после улучшения состояния, в некоторых случаях возникают рецидивы заболевания. В недавнем исследовании, опубликованном в журнале Американской Академии Дерматологии, подробно изучены факторы, которые могут обусловливать повторное возникновение акне после приема изотретиноина. Предшествующие работы показали, что с рецидивом акне после курса изотретиноина связаны такие факторы, как кумулятивная доза, мужской пол, молодой возраст, тяжесть и продолжительность лечения.
В ходе нового исследования был проведен ретроспективный обзор медицинских карт пациентов, пролеченных дерматологами Калифорнийского университета в Лос-Анджелесе в период с января 2013 г. по июнь 2018 г. с диагнозом акне, и получивших рецепт на изотретиноин. Пациенты, прошедшие лечение, включали тех, кто прошел 2 курса изотретиноина с перерывом не менее 3 месяцев между двумя курсами. Пациентами контрольной группы были те, кто завершил только 1 курс изотретиноина, подтвержденный программой iPLEDGE, и у которых было зарегистрировано отсутствие акне после курса. Критериям включения соответствовали 82 пациента из группы рецидива и 160 пациентов из контрольной группы, всего 242 человека.
Статистически значимых различий между группами рецидива и контрольной группой по возрасту начала приема изотретиноина, распределению акне, подтипу акне или полу не было, даже когда пациенты были стратифицированы по возрасту или сопутствующему гормональному лечению оральными контрацептивами или спиронолактоном.
Авторы выявили, что по сравнению с пациентами контрольной группы, получившими только 1 курс изотретиноина, пациенты, которым требовался второй курс, с большей вероятностью получали более низкую кумулятивную дозу (128,1 против 159,0 мг/кг препарата, P
У 57 из 82 (69,5%) пациентов, которым потребовался второй курс изотретиноина, рецидив возникал в течение 2 лет после лечения, при этом среднее время до возникновения рецидива составило 460 дней.
Авторы заключают, что кумулятивная доза изотретиноина и продолжительность лечения после исчезновения акне являются сильными предикторами рецидива акне. Таким образом, прием более высокой кумулятивной дозы изотретиноина и продолжении лечения в течение более длительного периода после исчезновения акне (не менее 2 месяцев), чем простое очищение кожи от высыпаний, может снизить вероятность развития рецидива.
Ограничением этого исследования является ретроспективный анализ данных, а также недостаточность участников для отображения влияния гормональных событий на рецидив.
Как правильно выбрать средства для лечения прыщей
В настоящее время ретиноиды являются самой эффективной группой препаратов для лечения угрей. Их применение решает сразу несколько задач – уменьшение продукции кожного сала и воспаления, предотвращение появления и устранение комедонов и рубцов. Для наружного лечения угрей применяются два изомера ретиноевой кислоты (третиноин и изотретиноин). Для внутреннего лечения конглобатных угрей и устойчивых к другим наружным средствам распространенных папуло-пустулезных угрей применяются Роаккутан и Ретинола пальмитат .
Роаккутан (изотретиноин) (“Хоффманн-Ля Рош”, Швейцария) выпускают в капсулах для перорального применения по 10 и 20 мг (30 штук в упаковке). Назначают из расчета 0,5–1,0 мг/кг массы тела в сутки, принимают равными частями 2 раза в день после еды в течение 12–16 недель. При необходимости повторных курсов перерыв должен составлять не менее 8 недель. Роаккутан – высокоэффективный препарат, однако, его применение ограничивается высокой стоимостью и множеством побочных эффектов. Лечение всегда проводится под наблюдением специалиста.
Ретинола пальмитат (витамин А) – отечественный препарат, его выпускают в капсулах для перорального применения по 33000 и 100000 МЕ, а также в масляном растворе по 100000 МЕ/мл. Эффективные дозы при угрях не менее 300000 МЕ в сутки. Курс лечения – 12–16 недель. Промежутки между курсами – 4–8 недель. Ретинола пальмитат по эффективности уступает Роаккутану, однако, переносимость его лучше, а стоимость значительно ниже.
Для наружного лечения угрей применяют препараты, содержащие полностью транс-ретиноевую кислоту третиноин) и 13-цис-ретиноевую кислоту (изотретиноин). Полностью транс-ретиноевая кислота содержится в следующих зарубежных препаратах: Ретин-A – 0,05% крем в тубах по 30 г (“Силаг”, Швейцария), Локацид – 0,05% крем в тубах по 30 г и 0,1% раствор во флаконах по 15 мл (“Пьер Фабр”, Франция). Наружные препараты с 13-цис-ретиноевой кислотой, обладающей более высокой биодоступностью, выпускаются только в России – Ретиноевая мазь 0,1% и 0,05% и Ретасол ®(ФНПП «Ретиноиды»). Мази и раствор рекомендуется наносить на предварительно очищенную кожу 1–2 раза в день. По достижении эффекта рекомендуется снизить концентрацию или уменьшить кратность нанесения препарата. Длительность лечения – 12–16 недель.
Препараты из группы ретиноидов обладают рядом побочных эффектов. Самые серьезные из них – тератогенность и эмбриотоксичность. В связи с этим женщинам детородного возраста ретиноиды назначают при надежной контрацепции и отрицательном тесте на беременность. В амбулаторной карте при назначении системного лечения обычно делают отметку об осведомленности женщины о возможных побочных эффектах, а за рубежом дерматологи предлагают женщинам заполнить и подписать специальную форму, чтобы избежать в дальнейшем судебного преследования в случае возникновения побочных эффектов. Наружное лечение препаратами этой группы при наступлении беременности прекращают. Отрицательного влияния на репродуктивную функцию мужчин ретиноиды не оказывают.
На первой–второй неделе лечения у большинства пациентов возникает реакция обострения, выражающаяся в покраснении, умеренном зуде, шелушении кожи. О реакции следует предупредить больного, а если ему предстоят в это время важные в жизни события, то начало лечения лучше отложить. Обычно указанные явления проходят самостоятельно в течение нескольких дней, после чего наступает стойкое улучшение. Сухость губ, трещинки в углах рта, шелушение кожи часты в процессе лечения, они устраняются применением нейтрального увлажняющего крема для лица и тела, гигиенической губной помады или геля для губ, ограничением использования моющих средств при умывании и мытье. При системном назначении ретиноидов иногда наблюдаются сухость слизистой оболочки носа, носовые кровотечения, конъюнктивит, уретрит, повышение уровня трансаминаз и липидов в крови, повышенная чувствительность кожи к солнечным лучам. Учитывая это, до начала лечения и ежемесячно в процессе лечения производят биохимический анализ крови, рекомендуют пользоваться защитными кремами от солнца, избегать прямых солнечных лучей.
Как правильно выбрать средства для лечения прыщей
При выборе средств для лечения прыщей важно учитывать несколько факторов, включая тип кожи, степень тяжести угрей и индивидуальные особенности организма. В этой статье мы рассмотрим основные группы препаратов для лечения угрей и их особенности.
Ретиноиды: самая эффективная группа препаратов
Ретиноиды являются самой эффективной группой препаратов для лечения угрей. Они решают сразу несколько задач – уменьшение продукции кожного сала и воспаления, предотвращение появления и устранение комедонов и рубцов.
Наружные ретиноиды
Для наружного лечения угрей применяются два изомера ретиноевой кислоты – третиноин и изотретиноин. Эти препараты выпускаются в виде кремов, гелей и мазей и применяются местно на пораженные участки кожи.
Внутренние ретиноиды
Для внутреннего лечения конглобатных угрей и устойчивых к другим наружным средствам распространенных папуло-пустулезных угрей применяются Роаккутан и Ретинола пальмитат.
Роаккутан (изотретиноин)
Роаккутан выпускают в капсулах для перорального применения по 10 и 20 мг (30 штук в упаковке). Назначают из расчета 0,5–1,0 мг/кг массы тела в сутки, принимают равными частями 2 раза в день после еды в течение 12–16 недель.
Ретинола пальмитат (витамин А)
Ретинола пальмитат выпускают в капсулах для перорального применения по 33000 и 100000 МЕ, а также в масляном растворе по 100000 МЕ/мл. Эффективные дозы при угрях не менее 300000 МЕ в сутки. Курс лечения – 12–16 недель.
Сравнение Роаккутана и Ретинола пальмитата
Роаккутан – высокоэффективный препарат, однако, его применение ограничивается высокой стоимостью и множеством побочных эффектов. Ретинола пальмитат по эффективности уступает Роаккутану, однако, переносимость его лучше, а стоимость значительно ниже.
Выводы
При выборе средств для лечения прыщей важно учитывать индивидуальные особенности организма и тип кожи. Ретиноиды являются самой эффективной группой препаратов для лечения угрей, но их применение должно быть согласовано с врачом.
Можно ли использовать народные методы лечения прыщей
Сидение дома – отличный повод взяться за лечение акне. Избавиться от прыщей* раз и навсегда не получится, так как речь идет о хроническом рецидивирующем заболевании . Чтобы избавиться от угревых высыпаний, необходимо понять, почему они появляются. Затем следует исключить провоцирующие факторы, например, скорректировать питание, изменить уход за кожей. Акне лечится в домашних условиях, но назначать терапию должен дерматолог. При угревой болезни легкой и средней степени тяжести может быть назначена азелаиновая кислота, например, гель Азелик® . Его требуется наносить дважды в сутки на предварительно очищенную кожу .
Как избежать передачи прыщей другим членам семьи
В целом, определить акне новорожденных не составляет проблем. Главная проблема – это беспокойство матери, так как в большинстве случаев акне в таком возрасте самому ребенку не доставляет дискомфорта. Никаких специальных лабораторных исследований не требуется. Специального лечения тоже. Акне новорожденных относится к одним из тех состояний ребенка, которые происходят в связи с рождением ребенка, в связи с адаптацией ребенка к внеутробной жизни, т.е. вне матери. Поэтому главное – это время и терпение матери. Мамочке не нужно обвинять себя, что не удержалась от «вкусняшки» и начинать изнурять себя диетами.
Обычно акне новорожденных и раннего детского возраста проходят самостоятельно в течение нескольких дней/ недель, не оставляя следов и рубцов. Требуются лишь тщательная, но щадящая гигиена, и терпение матери. Очищение кожи мягкими детскими средствами. К сожалению, для этого кусок детского мыла не подойдет. Нужно использовать средства с нейтральными ph, без спирта и раздражающих компонентов. Необходимы нежирные косметические средства. Избегайте растительных отваров, так как они дополнительно могут раздражать детскую кожу.
Если угри долго не проходят, стоит обратиться к врачу. При цефалическом пустулезе, обычно при затяжном течении, могут понадобиться наружные противогрибковые средства. Хотя в большинстве своем, он тоже не требует специального лечения.
Точно не следует затягивать с визитом к врачу, если акне появились в возрасте старше 1 года до 7 лет – это акне среднего детского возраста . К годовалому возрасту синтез андрогенов снижается и сохраняется на низком уровне примерно до 7 лет. Поэтому после года проблемы с угрями должны пройти. В противном случае нужно искать причины гиперандрогении (повышенного уровня андрогенов). В этом поможет эндокринолог. В таких случаях обычно назначаются анализы для определения уровня гормонов: свободного и общего тестостерона, дегидроэпиандростерона, лютеинзирующего и фолликулостимулирующего гормонов (ЛГ и ФСГ), пролактина и 17-гидроксипрогестерона.
Как определить, что у ребенка развились прыщи
Эндогенными причинами сыпи в большинстве случаев являются гормональные перемены в организме, которые происходят в такие периоды:
- в пубертатном, когда устанавливается гормональный фон;
- в период гестации либо после прерывания беременности (самопроизвольного или искусственного);
- перед началом менструальных выделений;
- при гормональных сбоях и заболеваниях эндокринной системы либо при болезнях органов репродуктивной системы у женщин;
- отмена приема оральных гормональных контрацептивов.
Угревая сыпь может появляться при некоторых патологических процессах внутри организма. Нередко такая проблема возникает при поликистозе яичников с нарушением их функций, при поражении гипофиза и коры надпочечников. Также акне сопровождает развитие заболеваний органов пищеварительной системы:
- гастрит разных форм;
- дисбактериоз кишечного тракта;
- панкреатит;
- гепатит;
- дискинезия желчевыводящих протоков и холецистит;
- нарушение дефекации, при котором возникает интоксикация организма.
Воспаление на коже и акне может присутствовать у тех мужчин, которые активно занимаются спортивными тренировками и на регулярной основе принимают анаболики либо находятся на спортивном питании. Во многих ситуациях появление проблемы обусловлено стрессами и эмоциональными потрясениями. Даже при однократном стрессе происходит сильный выброс гормональных веществ в кровь, в результате чего нарушается функция эндокринной системы и появляются угревые высыпания.
При хроническом стрессе в организме происходит регулярный выброс гормональных веществ, снижается естественная резистентная функция организма, он становится уязвимым к влиянию патогенной микрофлоры. На поверхности эпидермиса размножаются болезнетворные микроорганизмы, а это чревато хроническими угревыми высыпаниями.
Еще одной распространенной причиной развития заболевания является влияние вирусов. В первую очередь, это герпес, при котором ослабевает иммунная защита организма, начинается активное размножение патогенной микрофлоры. Ситуация усугубляется при гиперкератозе, закупорке пор, акне приобретает хронический характер.
Как избежать развития вторичных инфекций при лечении прыщей
Прежде чем изучить вопрос о том, как очистить кожу от прыщей, необходимо знать особенности этой патологии. Угревая сыпь — воспалительное заболевание кожного покрова. Характеризуется появлением прыщиков вследствие закупорки волосяного фолликула отмершими клетками, кожным салом (sebum), другими загрязнениями. Заболевание поражает преимущественно зоны с большим количеством сальных желез: лицо, спину, грудь. Образующаяся пробка — хороший субстрат для размножения бактерий, развития воспаления.
Различают несколько разновидностей высыпаний:
- Открытые комедоны — черные точки, заметные невооруженным глазом (цвет может варьироваться от серо-желтого до иссиня-черного). Темную окраску обеспечивает окисленная аминокислота тирозин. Почистить загрязнения можно скрабирующими средствами с мелкими абразивными частицами.
- Закрытые комедоны — белые подкожные образования, выступающие в виде маленьких, еле заметных бугорков. Очищать белые угри можно механической или аппаратной чисткой.
- Папулы — плотные подкожные узелки розового цвета, возвышающиеся над поверхностью. Устраняются микротоковой терапией или при помощи лимфодренажного массажа.
- Пустулы (везикулы) — пузырьки с гнойным содержимым. Поверхностные элементы проходят бесследно, на месте глубоких — формируется рубец.
- Нодулы — узелковые образования в глубоких слоях дермы или под ней. Способны сливаться между собой, образуя кисты. Очищать покровы от таких образований самостоятельно нельзя, лечение должно проводиться специалистом.