Почему высыпания на коже могут возникать при сахарном диабете
- Почему высыпания на коже могут возникать при сахарном диабете
- Связанные вопросы и ответы
- Какие виды высыпаний могут появляться у пациентов с сахарным диабетом
- Какие факторы могут способствовать появлению высыпаний на коже при диабете
- Какова связь между показателями уровня сахара в крови и высыпаниями на коже
- Какие осложнения могут возникнуть из-за высыпаний на коже у пациентов с сахарным диабетом
- Как правильно ухаживать за кожей при наличии высыпаний и диабете
- Существуют ли специальные косметические средства для ухода за кожей при сахарном диабете
- Могут ли высыпания на коже усугубить симптомы самого диабета
- Влияет ли питание на появление высыпаний на коже у пациентов с диабетом
Почему высыпания на коже могут возникать при сахарном диабете
Возможно, у вас есть склонность к аллергическим реакциям, и вы замечаете появление сыпи на фоне плохого контроля глюкозы крови. Несмотря на то, что и сахарный диабет, и атопический дерматит являются аутоиммунными заболеваниями (теми, при которых иммунная система считает нормальные клетки организма чужими и атакует их), за их развитие отвечают разные типы иммунных клеток.
К сожалению, атопический дерматит как проявление аллергической реакции при сахарном диабете встречается чаще, и причины этого явления на данный момент не установлены, но это не означает, что мы не можем на него повлиять.
Одним из факторов, влияющих на тяжесть течения атопического дерматита, является кровоснабжение кожи через мелкие сосуды (микроциркуляция). При плохом контроле сахарного диабета (высокие значения глюкозы крови) микроциркуляция нарушается, и атопические процессы протекают тяжелее.
Кроме того, атопический дерматит может обостряться в стрессовых ситуациях, а это, в свою очередь, нередко сопровождается высокой вариабельностью гликемии ("скачками сахаров"). В данном случае важно понимать, что стрессовая ситуация является ничуть не менее вероятной причиной обострения дерматита, чем ухудшение контроля гликемии, и ваши действия должны быть направлены по обоим фронтам.
Распространенной ошибкой при лечении атопического дерматита является использование так называемых "гормональных" мазей с кортикостероидами без назначения дерматолога. Несмотря на относительно быстрое временное снижение выраженности симптомов, в перспективе (достаточно близкой) их бесконтрольное использование может привести к невосприимчивости дерматита к привычным дозам данных мазей и кремов, а также к его усугублению.
Профилактика атопического дерматита заключается в:
- соблюдении гипоаллергенной диеты и ведении гипоаллергенного быта (регулярная влажная уборка, минимум ковров, домашних животных и пыльных вещей - долго стоящих книг книг, мебели, занавесок, мягких игрушек)
- поддержании удовлетворительного контроля диабета и максимально возможном достижении установленных вашим эндокринологом целевых значений гликированного гемоглобина;
- снижении количества стрессовых ситуаций в вашей жизни (и здесь, помимо всего остального, хороший контроль диабета также играет немалую роль, потому что и гипогликемия, и неудовлетворяющие вас значения глюкозы, и вообще сам факт наличия диабета могут являться значительным стрессом);
Все это в совокупности поможет вам снизить частоту и выраженность обострений.
Если обострение все же случилось, продолжайте соблюдать диету, еще раз пересмотрите свой быт, продолжайте добиваться хорошего контроля диабета и боритесь со стрессами. Помните, что ваши спокойствие и стрессоустойчивость в различных жизненных ситуациях очень важны для контроля обоих обсуждаемых нами заболеваний, и если вы не можете справиться со стрессом самостоятельно, совершенно не зазорно обратиться за помощью к психологу. Не используйте гормональные мази без назначения дерматолога. Для ускорения разрешения аллергического процесса, а также для снижения его выраженности возможно ежедневное использование энтеросорбентов (известного всем активированного угля (черного или белого) или более современного средства - энтеросгеля) на весь период обострения - их положительный эффект при аллергических заболеваниях доказан в многочисленных исследованиях. И главное - помните, что со всем можно справиться.
Почему высыпания на коже могут возникать при сахарном диабете.
Возможно, у вас есть склонность к аллергическим реакциям, и вы замечаете появление сыпи на фоне плохого контроля глюкозы крови. Несмотря на то, что и сахарный диабет, и атопический дерматит являются аутоиммунными заболеваниями (теми, при которых иммунная система считает нормальные клетки организма чужими и атакует их), за их развитие отвечают разные типы иммунных клеток.
К сожалению, атопический дерматит как проявление аллергической реакции при сахарном диабете встречается чаще, и причины этого явления на данный момент не установлены, но это не означает, что мы не можем на него повлиять.
Одним из факторов, влияющих на тяжесть течения атопического дерматита, является кровоснабжение кожи через мелкие сосуды (микроциркуляция). При плохом контроле сахарного диабета (высокие значения глюкозы крови) микроциркуляция нарушается, и атопические процессы протекают тяжелее.
Кроме того, атопический дерматит может обостряться в стрессовых ситуациях, а это, в свою очередь, нередко сопровождается высокой вариабельностью гликемии ("скачками сахаров"). В данном случае важно понимать, что стрессовая ситуация является ничуть не менее вероятной причиной обострения дерматита, чем ухудшение контроля гликемии, и ваши действия должны быть направлены по обоим фронтам.
Распространенной ошибкой при лечении атопического дерматита является использование так называемых "гормональных" мазей с кортикостероидами без назначения дерматолога. Несмотря на относительно быстрое временное снижение выраженности симптомов, в перспективе (достаточно близкой) их бесконтрольное использование может привести к невосприимчивости дерматита к привычным дозам данных мазей и кремов, а также к его усугублению.
Связанные вопросы и ответы:
1. Чем вызваны высыпания на коже при сахарном диабете
Ответ: Высыпания на коже при сахарном диабете могут быть вызваны сахарным диабетом самим по себе, а также его осложнениями, такими как нейропатия и сосудистые проблемы. Также высыпания могут быть следствием компрометации иммунной системы при диабете, что делает кожу более уязвимой к инфекциям и раздражениям.
2. Какие виды высыпаний могут наблюдаться у пациентов с сахарным диабетом
Ответ: У пациентов с сахарным диабетом могут наблюдаться различные типы высыпаний, включая сухость и шелушение кожи, пузырьки, язвы, красные пятна и даже инфекционные высыпания. Высыпания могут появляться на различных участках кожи, включая ноги, руки, лицо и тело.
3. Какие меры предосторожности следует соблюдать при высыпаниях на коже при сахарном диабете
Ответ: При высыпаниях на коже при сахарном диабете необходимо соблюдать следующие меры предосторожности: регулярно моить и увлажнять кожу, избегать царапин и давления на кожу, следить за уровнем сахара в крови, обращаться к врачу при появлении новых или усиливающихся высыпаний, избегать самолечения.
4. Какие медикаментозные методы лечения высыпаний на коже при сахарном диабете существуют
Ответ: Для лечения высыпаний на коже при сахарном диабете могут применяться различные медикаментозные методы, включая местные препараты (кортикостероиды, антибиотики), средства для увлажнения кожи, антисептики для профилактики инфекций.
5. Как влияет строгий контроль уровня сахара в крови на высыпания на коже у пациентов с сахарным диабетом
Ответ: Строгий контроль уровня сахара в крови имеет ключевое значение для уменьшения и предотвращения высыпаний на коже у пациентов с сахарным диабетом. Поддержание стабильного уровня глюкозы помогает улучшить состояние кожи, снизить риск инфекций и ускорить процесс заживления.
6. Какие факторы могут усугубить высыпания на коже у пациентов с сахарным диабетом
Ответ: Усугубление высыпаний на коже у пациентов с сахарным диабетом может быть вызвано различными факторами, такими как стресс, неправильное питание, неправильный уход за кожей, а также сочетание диабета с другими заболеваниями (например, аллергиями или аутоиммунными заболеваниями).
7. Как можно предотвратить высыпания на коже при сахарном диабете
Ответ: Для предотвращения высыпаний на коже при сахарном диабете рекомендуется соблюдать следующие меры: правильное питание, регулярное увлажнение и уход за кожей, контроль уровня сахара в крови, избегание стрессовых ситуаций, использование мягких и гипоаллергенных средств для ухода за кожей.
Какие виды высыпаний могут появляться у пациентов с сахарным диабетом
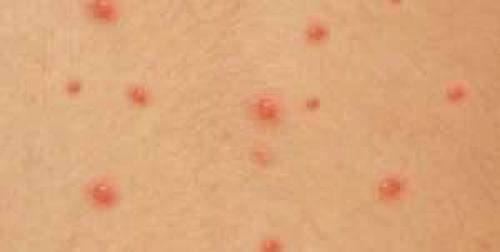 Высыпания на коже нередко появляются при сахарном диабете.
Высыпания на коже нередко появляются при сахарном диабете.
Учитывая состояние организма каждого пациента, они возникают вначале заболевания или на поздних сроках.
Поэтому если появились подозрительные пятна, рекомендуется провериться у доктора.
Основные кожные патологии при диабете
В медицине описаны три стадии развития кожных высыпаний.
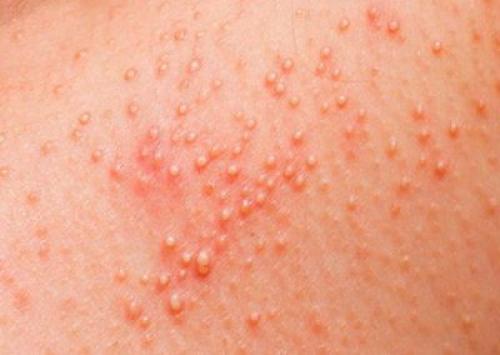
К ним относятся:
- первичная – возникает на фоне длительного возрастания показателей сахара: чем выше его концентрация, тем высыпания при диабете выражаются сильнее,
- вторичная – зуд провоцирует появление не заживающих в течение длительного времени ранок, в них поселяются бактерии, поэтому на данной стадии применяются антибиотики,
- третичная – лечится медикаментозно.
Кожные высыпания при сахарном диабете различаются по внешним проявлениям и локализации.
Акантокератодермия
Главным симптомом служит потемнение кожного покрова, развитие вопределенных местах уплотнений (напоминают бородавки). Данные симптомы наблюдаются в области паха, подмышечных впадинах, на пальцах.
Липодистрофия
Разрушение коллагена и подкожной жировой клетчатки.
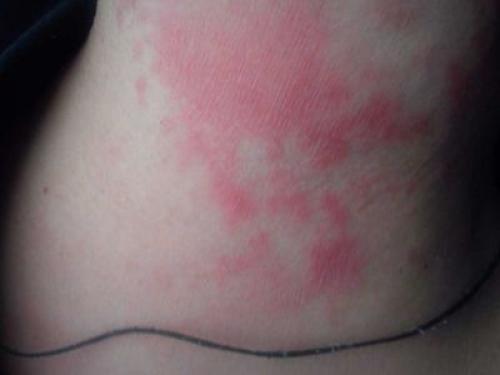
Внешняя поверхность кожи приобретает красноватый окрас, делается тоньше. Место локализации – конечности, туловище. Возникают ранки, которые медленно восстанавливаются.
Склеродактилия
Кожа на пальцах утолщается, стягивается, напоминает воск. Терапия заключается в уменьшении сахара и использовании кремов для увлажнения.
Сухость кожи
Избыточный сахар оказывает негативное влияние на почки. Больные страдают частыми мочеиспусканиями, чтобы избавиться от лишней глюкозы.

Снижается количество воды в организме. Из-за обезвоживания кожа сушится, зудит, возникают высыпания, заполненные бактериями. Чтобы избежать проникновения бактерий под кожу, следует особенно тщательно соблюдать личную гигиену при сахарном диабете. Для уменьшения сухости рекомендуется больше пить чистой воды, соблюдать диету, контролировать глюкозу.
Гиперкератоз
По-другому – мозолистость стопы. На коже стоп образуется множество мозолей. Опасность в том, что со временем они способны перерасти в язвы и инфицировать нижние конечности.
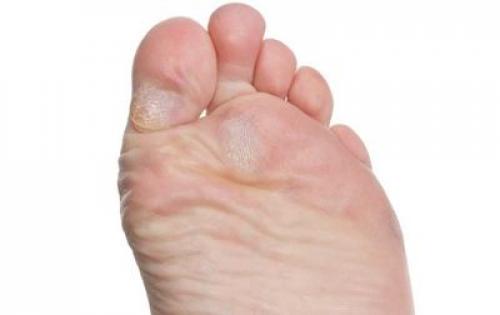
Гиперкератоз возникает из-за использования обуви, которая по размеру меньше, чем нужно. Образовавшая мозоль оказывает давление на кожу, происходит кровоизлияние. Когда появляются язвы, кожа становится мокрой или покрывается уплотнениями. На пятках образуются трещины, которые из-за особенностей болезни тяжело затягиваются.
Трещины как правило являются идеальной средой для жизнедеятельности бактерий, кожа воспаляется, появляются нагноения.
Лечение заключается в ношении обуви, правильно подобранной по размеру, удобной. Трещины и мозоли лечат специальными мазями.
Диабетическая дермопатия
Кровеносные сосуды нарушаются, в области голени образуются круглые красные высыпания диаметром 5-2 мм, кожа зудит.
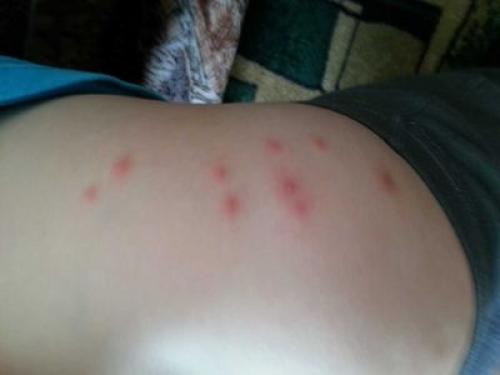
В запущенных случаях переходят в стадию гиперпигментированных атрофических пятен. Обычно дермопатия диагностируется у мужчин с диабетом 2 типа.
Зудящий дерматоз
Развивается внезапно в виде покраснений. Особенно сильно раздражаются область паха, складки живота, под грудью, между ягодицами. Если человек не страдает диабетом, сыпь на коже может служить его первым проявлением. В начале терапии раздражение и зуд иногда проходят самостоятельно.
Аллергическая сыпь
Так как пациенты при диабете 2 типа должны использовать инсулин и другие лекарственные средства, в некоторых ситуациях возникает аллергия в форме сыпи. Пациентам необходима корректировка дозировки или замена лекарственного средства.
Сыпь при диабете
Кожные высыпания при диабете различаются на фото по визуальным характеристикам.
Угревая сыпь развивается, потому что организмом выводится избыток глюкозы сквозь потовые железы. Из-за низкого иммунитета присоединяются микроорганизмы, в результате чего возникают гнойнички.

Какие факторы могут способствовать появлению высыпаний на коже при диабете
Внешний вид покровов вследствие болезни значительно изменяется, производя впечатление неряшливости ввиду:
- грубого утолщения кожи, утратившей свою упругость;
- выраженного шелушения, особенно значительного в волосистой зоне головы;
- появления омозолелостей на ладонях и подошвах;
- растрескивания кожи, приобретающей характерную желтоватую окраску;
- изменения ногтей, их деформации и утолщения пластин по причине подногтевого гиперкератоза;
- тусклости волос;
- появления пятен пигментации.
Ввиду сухости верхнего слоя кожи и слизистых, переставших выполнять свою защитную роль, кожного зуда, приводящего к расчёсыванию (обеспечивающему лёгкость инфицирования – попадания возбудителей в недра тканей), диабетики подвержены гнойничковым заболеваниям – у подростков и молодых людей это прыщи, у взрослых больных:
- фолликулиты;
- фурункулы и другие глубокие пиодермии;
- проявления кандидоза.
Фото распространенных высыпаний при сахарном диабете:
ФурункулыКандидозФолликулитРасстройства трофики кожи области скальпа приводят к дисфункции потовых и сальных желёз (с появлением перхоти и диффузного – равномерного для всей головы – выпадения волос).
Состояние покрова нижних конечностей страдают особенно сильно – ввиду значительности физической нагрузки на нижние конечности, выраженность сосудистых расстройств здесь сильнее, к тому же ноги почти постоянно одеты и обуты, что ещё более затрудняет кровообращение.
Все это способствует возникновению гнойничковой сыпи, расчёсы же и мелкие повреждения отличаются трудностью заживления – но зато склонностью к изъязвлению.
Изменение уровня pH поверхности покровов не только способствует внедрению микробной инфекции, но и потворствует приживанию на ней микозной (грибковой) флоры – кандидозной (дрожжеподобной, являющейся причиной молочницы) и лишайной.
Какова связь между показателями уровня сахара в крови и высыпаниями на коже
Нормальный уровень глюкозы в крови (сахара) варьируется в зависимости от возраста и в зависимости от времени суток и относительно приема пищи. Однако общие рекомендации по уровням глюкозы для людей без диабета представлены ниже. Важно отметить, что только врач может поставить точный диагноз и определить, является ли уровень сахара в крови нормальным для конкретного пациента, учитывая все индивидуальные особенности.
Нормы сахара в крови по возрастам:
- Дети (до 18 лет):
- Натощак: от 70 до 100 мг/дл (3,9 до 5,6 ммоль/л);
- После еды (постпрандиальные значения): меньше 140 мг/дл (7,8 ммоль/л).
Важно помнить, что новорожденные и маленькие дети могут иметь несколько иные нормы. Например, у новорожденных нормальный уровень сахара в крови может быть ниже по сравнению с более старшими детьми.
- Взрослые (от 18 до 59 лет):
- Натощак: от 70 до 99 мг/дл (3,9 до 5,5 ммоль/л);
- После еды: меньше 140 мг/дл (7,8 ммоль/л).
- Пожилые люди (60 лет и старше):
- Натощак: от 70 до 110 мг/дл (3,9 до 6,1 ммоль/л);
- После еды: меньше 160 мг/дл (8,9 ммоль/л).
У людей старше возраста могут быть более высокие целевые значения, так как с возрастом растет риск гипогликемии, а также повышаются риски связанные с сопутствующими заболеваниями. Поэтому врачи индивидуально подходят к определению целевых уровней глюкозы для пациентов пожилого возраста.
Диагностика сахарного диабета и нарушений углеводного обмена:
- Натощак выше или равно 126 мг/дл (7,0 ммоль/л) подтверждено в два разных дня;
- Случайный уровень глюкозы в крови выше или равно 200 мг/дл (11,1 ммоль/л) в сочетании с симптомами диабета;
- Уровень глюкозы в крови через 2 часа после приема 75 г глюкозы (оральный глюкозотолерантный тест) выше или равно 200 мг/дл (11,1 ммоль/л);
- Гликированный гемоглобин (HbA1c) 6,5% или выше.
Контрольный анализ:
Для пациентов с диагностированным диабетом иногда рекомендуются другие, более строгие или, наоборот, более широкие целевые значения глюкозы в крови. Эти значения определяются на индивидуальной основе, исходя из текущего состояния здоровья, наличия осложнений, возраста и согласовываются с лечащим врачом.
Все указанные выше значения приведены для крови, взятой из пальца (капиллярная кровь). Для анализов, проведенных на венозной крови, нормы могут немного отличаться.
Эти рекомендации основаны на общепринятых медицинских стандартах и американских директивах (American Diabetes Association) и могут изменяться в зависимости от новейших медицинских исследований и национальных руководств. Обязательно консультироваться с врачом для интерпретации результатов анализов и рекомендаций по лечению.
Какие осложнения могут возникнуть из-за высыпаний на коже у пациентов с сахарным диабетом
Гипергликемия (высокий уровень сахара в крови) неблагоприятно влияет на функцию клеток кож и — кератиноцитов и фибробластов. Кератиноциты вырабатывают кератин, который обладает водоотталкивающим действием, защищает кожу, обеспечивает ее эластичность. Фибробласты — клетки соединительной ткани, которые тоже отвечают за эластичность и прочность кожи. Поэтому при сахарном диабете барьерная функция кожи нарушается.
Есть несколько механизмов поражения кожи при сахарном диабете. В основе лежит нарушение углеводного обмена, но существуют и другие факторы. Повышенный уровень сахара в крови приводит к обезвоживанию клеток, нарушению стабильности клеточных мембран, а также нарушению энергетических обменных процессов в клетках кожи, сальных, потовых желез. Результатом этого является нарушение нормального восстановления кожи, формирования защитного гидролипидного барьера. При этом внешне мы видим сухую, неэластичную кожу, шелушения, участки гиперкератоза (патологического ороговения) в местах повышенного трения или давления на кожу.
Еще одним механизмом развития проблем с кожей является нарушение трофики (питания тканей) из-за осложнений сахарного диабета в отношении сосудов и нервной системы. Высокий уровень глюкозы в крови, сохраняющийся долгое время, приводит к поражению кровообращения в кровеносных сосудах, которые доставляют питательные вещества в клетки кожи. Также многие люди с сахарным диабетом страдают от снижения чувствительности в ногах, нарушения выделительной функции кожи. Это тоже становится причиной гиперкератоза, а также незамеченных человеком травм.
Как правильно ухаживать за кожей при наличии высыпаний и диабете
Сахарный диабет (СД) является неинфекционным заболеванием, принимающим характер эпидемии в современном мире. В связи с развитием технологий и медицины продолжительность жизни людей увеличивается, население Земли неуклонно стареет, что в свою очередь сказывается на численности пациентов с СД 2 типа (СД2), который по праву считается возраст- ассоциированным.
По данным Международной федерации диабета, численность пациентов с СД в мире достигла 463 млн в 2019 г., а к 2045 г. ожидается увеличение на 51% – до 700 млн человек, при этом 1 из 5 пациентов с СД находится в старшей возрастной группе >65 лет (136 млн) . В России распространенность СД, по данным регистра 2020 г., составила 3,23% населения (4,8 млн), при этом более половины всех пациентов с СД старше 65 лет – 2,7 млн .
СД поражает множество органов, включая кожу. По данным литературы, кожное осложнение СД встречается у 30–70% пациентов в течение жизни . В основе формирования различных высыпаний на коже лежат разнообразные патоморфологические процессы, происходящие в эпидермисе, дерме, гиподерме, совокупность которых может быть специфичной для того или иного дерматоза.
Актуальным представляется изучение дерматозов у пациентов с СД в пожилом возрасте и эффективных методов воздействия на них. Такие пациенты требуют особого диагностического и лечебного подхода. Терапия пожилых – сложная задача для врачей многих специальностей из-за сопутствующих заболеваний, полипрагмазии, особенностей функционального и психосоциального статуса пациентов. Больные старческого возраста нередко одиноки, социально изолированы и беспомощны, часто маломобильны и «не доходят» до узких специалистов (врачей-дерматологов) для определения тактики лечения тех или иных поражений кожи при СД. Поэтому особенности протекания и лечения основных поражений кожи при СД важно знать и уметь диагностировать врачам первичного звена в плане оказания своевременной медицинской помощи.
Основную роль в развитии дерматозов у пожилых при СД отводят глюкозотоксичности, инсулинорезистентости, повышению окислительного стресса и хронического воспаления, как следствие – возникновению сосудистых и трофических изменений , что приводит к структурным изменениям в дерме, эпидермисе, фолликулах и потовых железах. В течение заболевания накапливаются конечные продукты гликирования, ускоряется химическое старение белков ткани кожи (коллагена, кристаллина, эластина и др.), изменяется проницаемость стенок сосудов и микроциркуляция . Сочетание диабетической нейропатии, микро- и макроангиопатий, нарушений местного и общего иммунитета приводит к появлению различных видов сыпи, пигментных пятен, изъязвлений, а также к гнойно-септическим осложнениям. Как правило, поражения кожи при СД характеризуются длительным хроническим течением, наличием обострений и трудностями медикаментозного лечения.
У лиц пожилого и старческого возраста с СД также существуют дополнительные факторы, способствующие росту инсулинорезистентости: употребление в пищу более калорийной пищи, полуфабрикатов, проблемы с пережевыванием, снижение физической активности, мышечной массы и ее силы, развитие саркопении, прием лекарственных препаратов, негативно влияющих на метаболизм. При этом течение СД у лиц пожилого возраста часто осложняется гериатрическим синдромом, включающим совокупность когнитивных нарушений, старческой слабости, депрессии, функциональных расстройств и падений, полиморбидности .
В литературе описано более 30 видов дерматозов при СД , которые ряд авторов условно разделяют на 3 и более групп. В основе классификаций лежат клиническая характеристика и некоторые аспекты патогенеза кожных изменений, среди которых выделяют:
- Первичные дерматозы, возникшие вследствие развития диабетических ангиопатий и метаболических нарушений (черный акантоз, липоидный некробиоз, диабетические дерматопатии, диабетический ксантоматоз, диабетические пузыри и др.);
- Вторичные – при присоединении бактериальной или грибковой инфекции;
- Дерматозы, возникающие на фоне лечения медикаментозными препаратами (экзематозные, аллергические, побочные реакции, в т.ч. крапивница, токсикодермия, постинъекционные липодистрофии) .
Другие авторы условно разбивают большой пул дерматозов первой группы на дерматозы, связанные с СД и инсулинорезистентностью, и отдельно выносят дерматозы, ассоциированные с хроническими осложнениями СД (микро-, макроангиопатиями, нейропатией) .
Существуют ли специальные косметические средства для ухода за кожей при сахарном диабете
Высокий уровень сахара в крови может вызывать различные осложнения, одним из которых является незаживающая рана, потому что поверхность артериальной стенки затвердевает, а также сужается и происходит нарушение иннервации Все виды инвазивных хирургических процедур требуют разреза или другого нарушения целостности кожного покрова. Этот разрез позже будет травмой. У здоровых людей он быстро заживает. Но для пациента с диабетом риск повышается.
Некоторые косметологические процедуры могут быть проведены на людях с диабетом, если они проверяют и строго контролируют свой уровень глюкозы в крови. Также необходимо проконсультироваться с эндокринологом и сначала пройти комплексное обследование, чтобы проанализировать уровень глюкозы в предыдущие два-три месяца (он не должен превышать 7%).
Кроме того, косметологические процедуры могут влиять на реакцию организма на инсулин. Людям, страдающим диабетом, важно постоянно консультироваться с лечащим врачом, прежде чем подвергаться любому вмешательству, чтобы уменьшить опасность осложнений.
У многих диабетиков есть аллергические реакции на парфюмированные продукты для кожи, но что более важно, эти продукты сушат кожу, поэтому рекомендуются увлажняющие процедуры с препаратами, которые содержат минимум химических агентов.
Ослабленные сальные железы и снижение уровня гидратации вызывают зуд, жжение, местное покраснение, повышают риск раздражения и инфекции. Регулярный, индивидуально подобранный уход в салоне может помочь поддерживать надлежащую степень увлажнения и добиться восстановления кожи.
Могут ли высыпания на коже усугубить симптомы самого диабета
Сахарный диабет может приводить к нарушению гомеостаза кожи как путем первичных нарушений метаболизма кожи, так и путем вторичных ассоциированных осложнений, таких как васкулопатия и нейропатия. Литературные источники придерживаются мнения, что гипергликемия-индуцированное неэнзимное гликирование структурных и регуляторных белков играет главную роль в патогенезе осложнений сахарного диабета. Избыточный уровень глюкозы приводит к неэнзимным химическим взаимодействиям между аминокислотами в составе белка и карбонильными группами глюкозы – реакции Майара. Первый этап неэнзимного гликирования начинается с образования оснований Шиффа, которые впоследствии конвертируются в стабильные соединения ( перегруппировка Амадори). Последующие химические трансформации продуктов перегруппировки Амадори приводят к образованию и накоплению конечных продуктов гликирования( AGEs ) у пациентов с сахарным диабетом (рисунок 1). Специфические рецепторы для AGEs ( RAGE ) были обнаружены на поверхности различных типов клеток. Накопление AGEs и их взаимодействие с RAGE инициирует различные сигнальные пути, задействованные в патогенезе возможных осложнений сахарного диабета. К тому же, у пациентов, страдающих сахарным диабетом, часто обнаруживается нарушения функции кератиноцитов, вызванные влиянием инсулина на их пролиферацию, дифференцировку и миграцию, что приводит к нарушению нормального функционирования эпидермального барьера и замедлению заживления ран.
Влияет ли питание на появление высыпаний на коже у пациентов с диабетом
 У взрослых пациентов сахарный диабет, как правило, обнаруживается терапевтом при плановом осмотре.
У взрослых пациентов сахарный диабет, как правило, обнаруживается терапевтом при плановом осмотре.
Какой врач лечит диабет у взрослых?
После того, как станет понятно, что у пациента может быть диабет, к его лечению приступает врач-эндокринолог.
Когда требуется обращение к врачу
Существуют два вида диабета. Диабет первого типа — врожденная патология, которая диагностируется в раннем возрасте. Обусловлен он дефектами развития поджелудочной железы, которая не вырабатывает достаточного количества инсулина.
Диабет второго типа возникает у взрослых людей из-за неправильного питания, употребления избыточного количества алкоголя, наследственной предрасположенности или заболеваний поджелудочной железы. Развивается он у людей старше 35 лет.

При подозрении на сахарный диабет обратиться к врачу заставляют следующие симптомы:
- постоянное ощущение сухости во рту,
- жажда, которая не проходит даже после того, как человек выпил воды,
- участившиеся мочеиспускания,
- зуд кожи и появление на кожных покровах гнойничков,
- ощущение слабости, повышенная утомляемость,
- потливость,
- похудение, или напротив — набор веса (при условии, что рацион человека не претерпевал серьезных изменений).
К какому врачу идти в первую очередь
В первую очередь человеку, подозревающему у себя сахарный диабет, следует обратиться к терапевту. Терапевт проведет осмотр, соберет анамнез и выяснит, каким образом меняется состояние пациента.
Терапевт — врач, который может лишь предположить наличие диабета при первичном приеме: для уточнения диагноза понадобятся многочисленные анализы.
Когда будет поставлен диагноз, терапевт лечением пациента заниматься не будет — для этого существуют эндокринологи или диабетологи.

Смежные специалисты
В связи с большим количеством людей, страдающих диабетом, выделилась отдельная врачебная специальность — диабетология. Диабетолог — специалист, занимающийся лечением пациентов с диабетом.
Узкая специализация позволяет специалисту точно назначать дозировку препаратов, подбирать необходимый пациенту вид инсулина или иных лекарственных средств для контроля над уровнем сахара в крови, а также пользоваться высокотехнологичным диагностическим оборудованием.
К лечению подключаются также следующие специалисты:
- Диетолог. Этот доктор помогает пациенту составить диету, при которой будет минимален риск развития осложнений диабета.
- Клинический психолог или психотерапевт. Доказано, что сахарный диабет относится к психосоматозам, то есть к заболеваниям, в формировании которых огромную роль играет личность пациента. Поэтому нередко людям, страдающим от этого заболевания, нужна работа с психологом.
- Сосудистый хирург. Этот специалист занимается последствиями сахарного диабета: атеросклерозом, тромбозом вен и диабетическим поражением крупных сосудов.
- Дополнительно при развитии осложнений привлекаются офтальмологи, невропатологи, нефрологи и другие специалисты.

Какие анализы нужно сдавать
Сделать выводы о наличии у пациента диабета врач может только после клинических анализов. Обычно назначаются:
Тест: на определение риска сахарного диабета 2 типа
 Результат:
Результат:Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Поделиться в Facebook Поделиться в VK- общие анализы мочи и крови,
- изучение крови на толерантность к глюкозе.
Эти анализы проводятся несколько раз, чтобы уточнить — не связаны ли колебания уровня сахара с какими-либо другими факторами помимо возможного диабета.
Дополнительно назначаются следующие анализы:
- измерение уровня глюкозы в течение суток,
- исследование мочи на содержание ацетона,
- биохимический анализ крови,
- проверка остроты зрения,
- рентген грудной клетки,
- исследование вен нижних конечностей.
Все эти анализы позволяют определить тип заболевания, динамику его развития, а также назначить необходимое пациенту лечение и скорректировать его питание.
Что делает на приеме эндокринолог
На приеме эндокринолог оценивает текущее состояние пациента. Он выясняет, как он чувствует себя больной, как меняется уровень глюкозы. Также может назначить какие-либо анализы для того, чтобы отследить динамику заболевания и выяснить, как организм пациента реагирует на назначенную терапию.
Эндокринолог осматривает пациента для определения возможных осложнений, например, диабетическая стопа.
Кроме того, врач дает рекомендации по корректировке питания пациента и в случае необходимости — отправляет к другим специалистам.
Врач при диабетической стопе
На что больной сахарным диабетом жалуется хирургу? Как правило, на развитие одного из самых опасных осложнений диабета — диабетическую стопу. Связано это с нарушением иннервации конечностей и избыточным уровнем глюкозы в крови. Из-за повреждений сосудов возникает ишемия, а нервные окончания теряют способность проводить болевые импульсы.