Лечение вальгусной стопы без оперативного вмещательства. Что относится к заболеваниям стоп и голеностопного сустава?
- Лечение вальгусной стопы без оперативного вмещательства. Что относится к заболеваниям стоп и голеностопного сустава?
- Синовит стопы при вальгусной деформации лечение.
- Лечение вальгусной деформации стопы у ребенка. Плосковальгусные стопы или детское плоскостопие
- Массаж стопы при вальгусной деформации стопы у взрослого. Лечебная гимнастика при плоско-вальгусной установке стоп и плоскостопии.
- Лечение вальгусной стопы. Что такое плоско-вальгусная деформация стопы
Лечение вальгусной стопы без оперативного вмещательства. Что относится к заболеваниям стоп и голеностопного сустава?
Hallux valgus («косточки», «шишки» на стопе) — самая распространённая ортопедическая патология в области стопы. Данное заболевание представляет собой деформацию в области большого пальца стопы на уровне плюснефалангового сустава, в результате чего головка плюсневой кости выступает кнутри, а палец отклоняется кнаружи и поворачивается вокруг своей оси.
Вальгусная деформация стопы — заболевание характе- ризуется нарушением положения стопы — разворот пятки наружу относительно оси тела и сопровождается выраженными болью ( боль как правило локализуется по наружной поверхности стопы) и быстрой утомляемостью при длительной ходьбе.
Артроз голеностопного сустава — представляет собой воспалительный дегенеративный процесс, развивающийся в хрящевой ткани сустава. Для артроза голеностопного сустава характерны постоянная боль даже в состоянии покоя и ограничение амплитуды движения в поражённом суставе.
Плоскостопие — заболевание опорно-двигательного
аппарата, при котором происходит опущение продольных и
поперечных сводов стопы.
Натоптыши и мозоли — уплотнённая ороговевшая кожа на ступнях ног. Эти грубые участки выглядят совсем не эстетично, и доставляют множество неприятностей. Этот недуг возникает в результате постоянной не равномерной нагрузки на стопу, ношения узкой и тесной обуви с неудобной колодкой или на высоком каблуке.
Молоткообразная деформация пальцев — чаще всего такой деформации подвержены второй и третий палец стопы. Данная патология формируются в результате деформации в плюсне-фаланговом суставе, далее происходит их фиксация. Изменение фаланг по типу молотка сочетается с вальгусным отклонением большого пальца или является вторичным проявлением плоскостопия, артрита, синдрома плоской стопы.
Пяточная шпора — это плантарный фасциит, воспалительно- дегенеративное заболевание мягких тканей, окружающих пяточный бугор пяточной кости у места прикрепления сухожилий мышц.
Вросший ноготь — (онихокриптоз) — заболевание характе- ризуется врастанием ногтевой пластинки в боковой край ногтевого валика. И сопровождается сильной болью.
Синовит стопы при вальгусной деформации лечение.
Синовит – воспалительное заболевание синовиальной оболочки сустава (выстилающей внутреннюю поверхность суставной капсулы). Как правило, воспаление ограничивается пределами оболочки и характеризуется скоплением жидкости в полости сустава.
Характер течения заболевания может быть острым и хроническим.
- Острый синовит. Острый синовит проявляется яркой симптоматикой – отечностью сустава, утолщением синовиальной оболочки (сустав становится более гладким, ровным), сильным болевым синдромом, ограничением двигательной функции.
- Хронический синовит. Симптоматика менее выражена, болевые ощущения не интенсивные, ноющие, временами стихающие, возможно частичное ограничение движений.
Причины развития синовита
Причинами развития воспаления является, как правило, травматическое воздействие на сустав – ушибы, падения, удары.
Кроме того, основой заболевания могут стать уже имеющиеся болезни – артрит, артроз, бурсит.
Дополнительным фактором развития воспаления является наличие аллергического или неврогенного заболевания.
Синовиты можно классифицировать по видам:
- Инфекционные
- Неинфекционные
- Травматические
- Аллергические
- Неврогенные
Чаще всего от синовита страдают коленный, тазобедренный, плечевой, голеностопный суставы.
Один из самых встречаемых видов синовита – травматический.
Травматический синовит
Внутренние повреждения синовиальной оболочки могут вызывать любые травматические воздействия – ушибы, удары, падения. Все это приводит к появлению и, соответственно, накоплению в полости жидкости, что становится причиной увеличения сустава.
Также к травматическому синовиту приводит недостаточность связочного аппарата, дегенеративные изменения, повреждения суставного хряща.
Лечение травматического синовита направлено, в первую очередь, на устранение внутренних повреждений.
Лечение вальгусной деформации стопы у ребенка. Плосковальгусные стопы или детское плоскостопие
← Предыдущая Следующая →
0
500
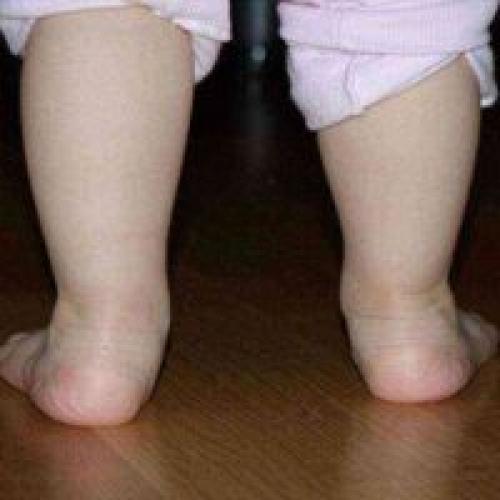
Плосковальгусные стопы у детей до 7-8 лет считаются нормой, но с каждым годом после того, как ребенок стал самостоятельно ходить уплощенный продольный свод стопы ежегодно должен приближаться к физиологическому.
«У моего годовалого ребенка плоскостопие или стопы деформированы вовнутрь» – говорят родители на приеме у ортопеда. Переубедить родителей, что их ребенок здоров, и что форма стопы соответствуют возрасту ребенка, иногда бывает очень сложно.
Так что же такое плосковальгусная стопа или детское плоскостопие?
Плосковальгусные стопы у детей до 7-8 лет считаются нормой, но с каждым годом после того, как ребенок стал самостоятельно ходить уплощенный продольный свод стопы ежегодно должен приближаться к физиологическому, приобретая форму «арки», а пятка отклоненная к наружи, выводится в срединное положение по отношению к голеностопному суставу.
Никогда не надо забывать, что дети рождаются с плоскими стопами и, когда ребенок начинает стоять на ногах и делать первые шаги, его стопы под нагрузкой еще больше распластываются. Вот это и называется плосковальгусными стопами, или мобильным плоскостопием, или детским плоскостопием, но ни в коем случае не ортопедическим заболеванием – плоскостопием, которое нуждается в радикальном лечении.
«Так делать что-то или нет?» - напрашивается следующий вопрос. Бездействие нецелесообразно в данном случае. Помимо того, что ребенка необходимо показывать врачу травматологу – ортопеду 2-3 раза на первом году жизни и ежегодно после года, нужно заниматься профилактикой развития статического плоскостопия, которое формируется в более позднем возрасте, и помочь юной стопе ребенка формироваться правильно. С этой целью врачи травматологи-ортопеды рекомендуют малышам после начала уверенной ходьбы носить ортопедическую обувь. При покупке обратите внимание, что детская обувь должна иметь четко выраженный супинатор - возвышающаяся подушечка по внутреннему краю обуви и жесткий задник, при одевании обуви достигающий уровня лодыжек. Что касается каблука в обуви, то это абсолютно не принципиальный момент.
Супинатор в обуви приподнимает внутреннюю поверхность стопы, т.е. продольный свод, а задник удерживает пятку в правильном положении. Находясь в данной обуви стопы ребенка не испытывают избыточных нагрузок при длительном активном образе жизни и, что еще хорошо, правильно формируются.
Надевая обувь с первых шагов ребенка, не надо злоупотреблять, ведь малышу и так не легко делать шаги, а дополнительный груз на ногах лишь затрудняет передвижение ребенка. А вот при уверенном «топании» малыша надо приучать к обуви, ведь ботиночки – это неотъемлемый атрибут при ходьбе.
Ношение обуви показано не только при прогулках с ребенком, но в домашних условиях, ведь все жилые помещения имеют плоскую поверхность. Сложно представить, что бы у кого-то дома были рельефные полы. А вот хождение босиком по песку, камушкам, траве является не только закаливанием, но и стимуляцией подошвенной поверхности стоп, что тоже приводит к правильному формированию сводов стоп.
Сейчас в ортопедических салонах и магазинах представлено огромное количество изделий, называемые массажными или ортопедическими ковриками, мячиками, палочками. Именно они могут вам заменить природный ландшафт в бытовых условиях.
Особенно у малышей хождение босиком по коврику вызывает огромный интерес, да и ребенку до 2-3 лет очень сложно объяснить и заставить выполнять специальные упражнения для стоп. А в старшем возрасте занятия лечебной гимнастикой необходимы.
Да и покупка ортопедической обуви для детей старшего возраста, на мой взгляд, теряет некий смысл. После 2,5-3 лет детям лучше приобрести ортопедические стельки, называемые, стельки-супинаторы. И если это будут индивидуальные стельки, сделанные для стоп вашего ребенка, это будет в двойне хорошо.
Получается, что супинатор в обуви мы меняем на стельку, а вот закрытый жесткий задник в обуви должен быть всегда. И, конечно, не стоит забывать про массаж стоп и голеней, он будет только на пользу.
И последнее, выполняя данные рекомендации, помните, что Вы не занимаетесь лечением своего ребенка, а помогаете стопам вашего малыша развиваться правильно.
Массаж стопы при вальгусной деформации стопы у взрослого. Лечебная гимнастика при плоско-вальгусной установке стоп и плоскостопии.
Лечебную гимнастику нужно проводить в тонких носках или босиком по нескольку раз в день, разбив комплекс на несколько частей так, чтобы за 1 занятие выполнять 2–3 упражнения. Особое внимание нужно обратить на выработку правильного положения стоп при ходьбе и стоянии.
Начиная ходить, ребенок широко расставляет стопы, тем самым увеличивая площадь опоры. До 2–3 лет это нормально, но в этом возрасте у малыша должна выработаться правильная походка с параллельной установкой стоп на малом расстоянии друг от друга.
Основным упражнением при плоско-вальгусной установке стоп, направленным на воспитание правильных навыков ходьбы, является ходьба по «дорожке» – доске или полосе на ковровой дорожке шириной 10–15 см. в конце концов ее можно нарисовать мелом прямо на полу. После того как она будет готова, предложите малышу пройти по ней, не наступая за ее пределы. При этом нужно следить за правильной установкой стоп. Кроме того, на прогулке можно водить ребенка по бревну, имеющемуся на каждой детской площадке, бортовому камню, ограждающему тротуар в сквере, и пр.
1. «Мишка косолапый» – ходьба на наружном крае стопы.
2. Ходьба по ребристой двускатной доске.
3. Ходьба по рельефной поверхности полезна в качестве не только профилактики, но и лечебного упражнения при плоскостопии. Лучше всего это делать летом, когда ребенок может без опаски ходить по песку, мягкой земле и жестким камешкам. В холодное время года можно постелить малышу рифленый коврик или насыпать песок в коробку либо полотняный мешок.
4. Захват пальцами ног мелких предметов развивает мышцы стоп, увеличивая ловкость и подвижность пальцев. Данное упражнение можно выполнять как стоя, так и сидя. Предложите ребенку «поймать» какой-либо небольшой предмет – палочку или карандаш – и некоторое время его удерживать.
5. Собирание пальцами ног ткани. Попросите малыша захватить пальцами носовой платок или салфетку.
6. Сидение «по-турецки» очень хорошо корректирует неправильное положение стопы. Постарайтесь, чтобы ребенок полюбил это положение.
7. Подъем из положения «по-турецки». Поначалу помогайте ребенку встать, поддерживая его за руки. При этом его стопы должны оказаться в перекрещенном положении. Позу нужно менять, закладывая вперед то левую, то правую ногу, тогда подъем из описанного положения будет с опорой на разные ноги. Возможно, первое время стопы придется придерживать руками.
8. Приседания на полной стопе. При выполнении этого упражнения нужно следить за тем, чтобы стопы ребенка стояли на полу всей поверхностью и располагались параллельно друг другу. На первых порах можно помогать малышу, поддерживая его за руки или под мышки.
9. Подъем на носки. Это упражнение целесообразно объединить со знакомым упражнением «Стань маленьким – стань большим». В первом случае малыш должен потянуться вверх руками и подняться на носки, во втором – присесть на полную стопу.
Для профилактики и лечения детей с дефектами стоп полезно ходить по лежащей на полу лестнице и лазать по шведской стенке. Малышам с плоско-вальгусной установкой стоп рекомендуется плавать и делать упражнения в воде. Водные процедуры не только улучшат общее состояние ребенка, но и закалят его организм, ускорят обмен веществ и укрепят опорно-двигательный аппарат. Такие упражнения, как хождение и прыжки на рифленом коврике, постеленном на дно ванны, хорошо укрепляют детские стопы. Вода же снимет лишнюю нагрузку на неокрепший костно-хрящевой аппарат и сделает упражнения более приятными и легкими для выполнения.
Специальное ортопедическое лечение проводится только под наблюдением врача. Истинное лечение плоскостопия и плоско-вальгусной установки стоп включает лечебную гимнастику и массаж. Тем не менее обувь для ребенка с дефектами стоп нужно подбирать особенно тщательно. Прежде всего она должна иметь жесткий задник и быть устойчивой настолько, чтобы удерживать пятку в нормальном положении. Лучшими в этом отношении считаются ботинки, фиксирующие не только пятку, но и голеностопный сустав.
Кроме того, обувь нужно подбирать по размеру, который определяется следующим образом: длина подошвы обуви должна быть на 0,5–1 см больше длины стопы стоящего ребенка. Еще одна деталь: ботинки должны иметь небольшой каблучок, достаточно широкий и устойчивый.
Детям с врожденной деформацией стоп категорически нельзя носить плоскую обувь и обувь без задников: резиновые сапоги, валенки, сланцы и пр. Категорически запрещается донашивать обувь за старшими детьми, какой бы хорошей она ни была.
Запомните: плохо подобранная обувь приносит вред нежным детским ногам.
Лечение вальгусной стопы. Что такое плоско-вальгусная деформация стопы
Плоско-вальгусной деформацией стопы называют изменение в строение стопы, при котором происходит уменьшение величины ее продольного свода на фоне нарушения функции сухожилия задней большеберцовой мышцы. В результате происходит искривление оси стопы. Это сопровождается опущением ее среднего отдела и разворотом пятки наружу с примыканием ее внутренней части к опорной поверхности. Другими словами, стопа заваливается вовнутрь, уплощается, а в тяжелых случаях наблюдается и Х-образное искривление голеней. Это можно заметить по наличию достаточно большого расстояния между пятками при занятии положения стоя с соприкасающимися между собой лодыжками.
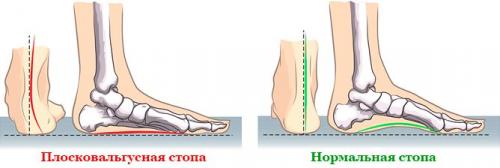
Плоско-вальгусная деформация стопы чревато не только возникновением выраженного косметического недостатка, но и развитием ряда осложнений. Это:
- Бурсит – воспаление синовиальных сумок суставов стопы. Это сопровождается покраснением кожи в проекции пораженного сустава, отечностью, болями, склонными усиливаться при механическом воздействии.
- Артроза – дегенеративно-дистрофических изменений в хрящевой ткани, сопровождающихся ее истончением и возникновением постепенно усиливающихся болей. Впоследствии наблюдается образование остеофитов на суставных поверхностях костей вплоть до их срастания между собой и обездвиживания сустава. При плоско-вальгусной деформации стопы артроз может поражать не только суставы стопы, но и голеностопные, коленные и тазобедренные суставы.
- Пяточная шпора – следствие чрезмерного растяжения плантарной фасции и образования на стороне пяточной кости выступа, что приводит к возникновению резких болей в области пятки при ходьбе. Нередко это сопровождается воспалением ахилового сухожилия.
- Остеохондроз – дегенеративно-дистрофические изменения в межпозвоночных дисках, что приводит к уменьшению их высоты и создает предпосылки для образования протрузий и межпозвоночных грыж.
- Искривление позвоночника – может проявляться углублением физиологических изгибов (кифозов, лордозов) или развитием сколиотической деформации.