Сахарный диабет и костно-суставные нарушения. Аннотация
- Сахарный диабет и костно-суставные нарушения. Аннотация
- Таблетки от боли в ногах при сахарном диабете. Определение болезни. Причины заболевания
- Боли в суставах при сахарном диабете. Суставные патологии при диабете
- Мышечные боли при сахарном диабете. Симптомы боли при диабетической полиневропатии
- Остеоартроз при сахарном диабете. Диагностика
- Препараты для суставов при сахарном диабете. Возможность применения обезболивающих средств
- Лечение артрита при сахарном диабете. Лечение
Сахарный диабет и костно-суставные нарушения. Аннотация
Повышенная распространенность скелетно-мышечных заболеваний наиболее часто отмечается при сахарном диабете (СД) по сравнению с населением в целом. Это является распространенной причиной инвалидности. СД поражает все компоненты опорно-двигательного аппарата, а именно: мышцы, кости и соединительную ткань. Одним из уникальных заболеваний, которое встречаются только у людей с СД, является диабетический мионекроз. Другие патологические состояния включают: диабетическую амиотрофию, адгезивный капсулит, диабетическую хайропатию, контрактуру Дюпюитрена, стенозирующий тендовагинит сгибателей, синдром запястного канала, диабетическую остеоартропатию и другие. Некоторые из осложнений имеют известную прямую связь с СД, в то время как другие имеют предполагаемую, но недоказанную связь. Скелетно-мышечным осложнениям у людей с диабетом уделяется меньше внимания, чем опасным для жизни микрососудистым или макрососудистым осложнениям. Однако эти осложнения недооценены и могут привести к значительным последствиям. В данном обзоре систематизируются преобладающие знания о влиянии СД на патологии опорно-двигательного аппарата и основные механизмы, которые лежат в основе этих нарушений. Остальная часть статьи посвящена клинической важности раннего выявления, диагностики и лечения этих осложнений, что поможет улучшить прогноз жизни. В то же время влияние диабета на скелетно-мышечные нарушения недостаточно освещено в отечественной литературе, что и стало целью данного обзора.
Таблетки от боли в ногах при сахарном диабете. Определение болезни. Причины заболевания
Диабетическая полинейропатия (ДПН) — осложнение сахарного диабета, характеризующееся прогрессирующей гибелью нервных волокон, приводящей к потере чувствительности и развитию язв стопы .
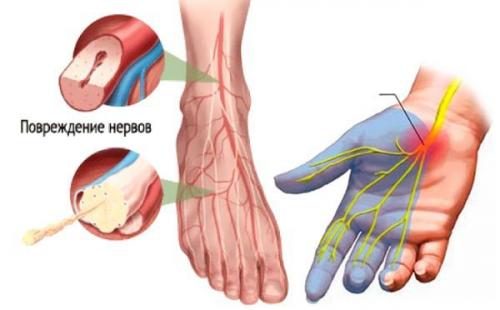
Сахарный диабет (СД) занимает одно из ведущих мест среди неинфекционных заболеваний человечества. По данным Всемирной организации здравоохранения (ВОЗ), во всем мире сахарным диабетом страдает более 40 млн человек (1-4 % населения), а в возрасте 65 лет и старше — 7-10 %. Факторами риска развития СД являются ожирение, низкая физическая активность, г иперлипидемия (аномально повышенный уровень липидов), артериальная гипертензия, пониженная толерантность к глюкозе, наследственность по сахарному диабету, гестационный СД в анамнезе.
Повышенный уровень сахара в крови вызывает поражение периферической нервной системы, которое проявляется в виде развития диабетической нейропатии. Первоначальному повреждению подвергаются в основном длинные нервные волокна, обеспечивающие иннервацию (связь с центральной нервной системой) дистальных отделов нижних конечностей, т. к. они особенно чувствительные. Этим объясняется клиническая картина преимущественного поражения стоп. В дальнейшем в патологический процесс вовлекаются двигательные нервные волокна, нервные волокна, отвечающие за иннервацию внутренних органов, с чем связана мультисистемность поражения при СД.
Как правило, выраженность ДПН нарастает с увеличением степени и длительности гипергликемии (повышенного уровня глюкозы в крови). От появления первых симптомов заболевания до развития полинейропатии может пройти от 1 года до 25 лет, а в некоторых случаях диабетическая полинейропатия может быть первым клиническим проявлением сахарного диабета.
Среди всех видов полинейропатий на диабетическую приходится около 30 % случаев. У больных с ДПН не только снижается качество жизни, но и повышается риск развития такого осложнения, как язвенные дефекты стоп. Клинически у каждого второго пациента с сахарным диабетом выявляются симптомы полинейропатии. При проведении инструментального обследования, в ходе которого определяется функциональное состояние мышц и периферических нерво в (электронейромиография), признаки поражения нервов встречаются у 9 из 10 больных СД.
В большинстве случаев сахарный диабет является непосредственной причиной развития диабетической полинейропатии. Однако существует ряд патологических состояний, которые повышают вероятность развития как СД, так и ДПН в последующем. К таким патологическим состояниям относятся:
- нарушение обмена глюкозы (генетически обусловленная повышенная устойчивость тканей к инсулину, хроническое воспаление любой локализации, которое ведёт к нарушению клеточного обмена);
- поражение сосудов атеросклеротическими или системными заболеваниями.
Увеличивают вероятность развития осложнений в виде диабетической полинейропатии наличие у больных СД предрасполагающих факторов, таких как артериальная гипертензия , гиперхолестеринемия , повышенный индекс массы тела, курение , злоупотребление алкоголем.
.Боли в суставах при сахарном диабете. Суставные патологии при диабете
Больные сахарным диабетом значительно чаще, чем здоровые лица, страдают от патологий суставов. Около 80% пациентов отмечают болевой симптом в раннем возрасте. Такие заболевания, как артроз, артрит начинают свое развитие с момента появления хронической гипергликемии.
Неприятные ощущения в пальцах руки и ног, стопах, коленях, тазобедренных суставов при сахарном диабете можно считать нормальным явлением. Чем старше пациент, чем больше у него диабетический стаж, тем выше вероятность развития подобных проблем. Согласно статистике, суставы ног поражаются чаще, чем другие. Это обусловлено повышенной нагрузкой на них.
Остеоартропатия
Остеоартропатия представляет собой деструкцию сустава, которая начинается без инфекции. Другим ее названием является сустав Шарко. Такая патология считается показанием к назначению больному группы инвалидности, поскольку качество жизни таких пациентов снижено. Мишенями сустава Шарко являются сочленения ног – стопы, колени, тазобедренные суставы.
Болезнь трудно поддается диагностике на ранних стадиях, поскольку она не вызывает никаких болевых ощущений даже тогда, когда развиваются визуальные дефекты. Это обусловлено снижением чувствительности, которая провоцирует связочные дефекты, деформацию костей стопы, их дислокацию. Лечение патологии хирургическое, по возможности выполняется замена пораженных суставов.
Диабетическая кисть
Этот дефект представляет собой ограничение подвижности суставных поверхностей. Это позднее осложнение заболевания, которое поражает треть пациентов. Оно приводит к тяжелой подвижности пальцев, кистей, над которыми появляется толстая кожа, обычно на тыльной стороне кисти. Болевые ощущения не характерны. Лечение неэффективно.
Артроз и воспаление околосуставной сумки
Непосредственной связи между артрозом и сахарным диабетом нет, но он нередко встречается при этой патологии. По своей сути это возрастные изменения костных сочленений, которые обусловлены возрастной деформацией. Заболевание начинается после 45 лет, а при избыточной массе тела манифестирует раньше. Больше всего страдают костные сочленения ног. Виды:
- шейный;
- плечевой;
- кистей;
- пальцев;
- тазобедренный;
- коленный;
- позвоночный;
- голеностопный;
- смешанный.
Бурсит – воспаление околосуставной сумки. Он обусловлен бактериальной инвазией. Каждое движение сопровождается выраженными болевыми ощущениями. Особый дискомфорт представляет бурсит костных сочленений ног, поскольку человек должен двигаться, а на нижние конечности приходится самая большая нагрузка. Причиной бурсита являются травмы, давление на сочленения, диабет же способствует ускорению процесса. Лечение артроза и бурсита является серьезной проблемой медицины, поскольку этот процесс всегда длительный.
Мышечные боли при сахарном диабете. Симптомы боли при диабетической полиневропатии
Болевой синдром при диабетической полиневропатии характеризуется сочетанием позитивных и негативных сенсорных феноменов. Типичные жалобы - чувство покалывания и онемения в стопах и голенях, усиливающиеся в ночное время. В то же время у больных могут возникать резкие, стреляющие, пульсирующие и жгучие боли. У части пациентов отмечают аллодинию и гиперестезию. Все вышеописанные расстройства относят к позитивным сенсорным симптомам невропатической боли. К негативным симптомам относят болевую и температурную гипестезию, которые в начальных стадиях заболевания выражены умеренно и локализуются в дистальных отделах ног, но по мере прогрессирования распространяются проксимально и могут возникать на руках. Сухожильные рефлексы, как правило, снижены, а мышечная слабость ограничивается мышцами стопы.
Реже боли могут возникать при диабетической асимметричной невропатии, обусловленной васкулитическим процессом в эпиневрии. Эта форма обычно развивается у пожилых лиц с нетяжёлым сахарным диабетом (нередко даже недиагностированным). Боль возникает в пояснице или в области тазобедренного сустава и распространяется вниз по ноге с одной стороны. При этом отмечают слабость и похудание мышц бедра, таза на той же стороне. Восстановление, как правило, хорошее, но не всегда полное.
Диабетическая торако-люмбальная радикулопатия характеризуется болями в сочетании с кожной гиперестезией и гипестезией в области иннервации поражённых корешков. Эта форма диабетической полиневропатии чаще развивается у пожилых пациентов с большим стажем сахарного диабета и, как правило, имеет тенденцию к медленному восстановлению функций.
При выраженном повышении концентрации глюкозы в крови (кетоацидозе) может развиться острая болевая невропатия, проявляющаяся сильными жгучими болями и снижением массы тела. Очень выражены аллодиния и гипералгезия, а сенсорный и двигательный дефицит минимальны.
Болевой синдром при диабетической полиневропатии характеризуется сочетанием позитивных и негативных сенсорных феноменов.
Позитивные сенсорные симптомы
- Чувство покалывания и онемения в стопах и голенях, усиливающиеся в ночное время.
- Резкие, стреляющие, пульсирующие и жгучие боли.
- Аллодиния и гиперестезия у части пациентов.
Негативные сенсорные симптомы
- Болева и температурная гипестезия, которые в начальных стадиях заболевания выражены умеренно и локализуются в дистальных отделах ног, но по мере прогрессирования распространяются проксимально и могут возникать на руках.
- Сухожильные рефлексы, как правило, снижены, а мышечная слабость ограничивается мышцами стопы.
Диабетическая асимметричная невропатия
Реже боли могут возникать при диабетической асимметричной невропатии, обусловленной васкулитическим процессом в эпиневрии.
Эта форма обычно развивается у пожилых лиц с нетяжёлым сахарным диабетом (нередко даже недиагностированным).
- Боль возникает в пояснице или в области тазобедренного сустава и распространяется вниз по ноге с одной стороны.
- При этом отмечают слабость и похудание мышц бедра, таза на той же стороне.
Диабетическая торако-люмбальная радикулопатия
Диабетическая торако-люмбальная радикулопатия характеризуется болями в сочетании с кожной гиперестезией и гипестезией в области иннервации поражённых корешков.
Эта форма диабетической полиневропатии чаще развивается у пожилых пациентов с большим стажем сахарного диабета и, как правило, имеет тенденцию к медленному восстановлению функций.
Остеоартроз при сахарном диабете. Диагностика
Из-за сложности лечения ОАП, а также в связи с тем, что в популяции это состояние встречается достаточно редко, пациентов с подозрением на ОАП для диагностики и лечения следует направлять в специализированные отделения (центры) «Диабетическая стопа».
ОАП диагностируется на основании клинической картины, анамнеза (небольшая травма, хирургическое вмешательство) и рентгенологических признаков, соответствующих той или иной стадии. Очень часто из-за недостаточной информированности врачей общей практики об ОАП это осложнение ошибочно диагностируется как лимфостаз, тромбофлебит, флегмона стопы и др.
Наиболее затруднен дифференциальный диагноз в острой стадии, когда несвоевременное начало адекватного лечения приводит к необратимой инвалидизации.
Дифференциальная диагностика ОАП в острой фазе включает два основных вопроса:
- Являются ли воспалительные изменения следствием поражения костных структур или их следует рассматривать как проявление другого заболевания (флегмоны стопы, острого тромбофлебита, подагрического артрита, ревматических поражений суставов и др.)?
- При наличии рентгенографических признаков деструкции кости имеет она неинфекционную (ОАП) или инфекционную (остеомиелит) природу?
Для решения первого вопроса необходимы данные рентгенографии стоп (хотя в острой фазе могут присутствовать лишь неспецифические изменения в виде остеопороза). Магнитно-резонансная томография и сцинтиграфия скелета стопы выявляют микропереломы, воспалительные изменения, усиление кровотока в пораженных костях.
Возможна оценка биохимических маркеров распада костной ткани (гидроксипролина, дезоксипиридинолина, фрагментов коллагена и др.). С аналогичной целью могут использоваться и маркеры перестройки костной ткани, отражающие активность остеобластов (то есть остеосинтеза), — костный изофермент щелочной фосфатазы и др. Но уровень этих веществ во многом зависит от активности процессов распада костной ткани в скелете в целом.
Очевидно, что изменения, характерные для других заболеваний: признаки острого тромбофлебита при УЗДГ венозной системы, типичная клиника подагрического артрита (с болевым синдромом и лихорадкой, соответствующей рентгенологической и биохимической картиной) и прочие — делают диагноз ОАП менее вероятным.
Для остальных случаев наиболее приемлемым на сегодняшний день алгоритмом диагностики ОАП в острой фазе можно считать следующий :
Клинические данные — подозрение на ОАПРентгенография стопыпри отрицательных результатахСцинтиграфия с99mTcподтверждение диагнозаМРТ и/или повторная рентгенография («прицельная», с исследованием конкретной «зоны интереса»)
При возникновении у больного сахарным диабетом одностороннего отека стопы (особенно при неповрежденной коже) следует обязательно исключить возможность ОАП. При подозрении на ОАП и при повышенном риске ее развития (длительное течение сахарного диабета, выраженная диабетическая нейропатия) целесообразнее назначить лечение сразу, чем через несколько месяцев наблюдать необратимую деформацию стопы.
Второй вопрос чаще возникает при наличии трофической язвы стопы или в послеоперационном периоде после ампутации в пределах стопы или другого оперативного вмешательства. Это связано с тем, что остеомиелит при синдроме диабетической стопы чаще всего вторичный, являющийся осложнением трофической язвы или раневого процесса. В решении этого вопроса помогают данные анализа крови: нейтрофильный лейкоцитоз характерен (хотя и необязателен) для остеомиелита, но не для ОАП. Об остеомиелите свидетельствуют также некоторые рентгенологические признаки (реакция надкостницы), а также наличие свища, зондирование костных структур в дне раны. Эффективный, но малодоступный метод исследования — сцинтиграфия скелета с введением лейкоцитов с радиоактивной меткой. «Золотым стандартом» в определении природы деструкции костной ткани является биопсия кости.
Препараты для суставов при сахарном диабете. Возможность применения обезболивающих средств
Обезболивающие средства при сахарном диабете нет нужды принимать. Само заболевание не сопровождается болезненными проявлениями, требующими их назначения.
Однако иммунная система при сахарном диабете атакует синовиальную жидкость суставов. Врачи обнаружили повышенные маркеры воспаления, к которым относят Интерлейкин 1 и С-реактивный белок.

Диабет прочно связан с заболеваниями суставов и даже влияет на появление болезненности во время менструации.
Воспалительные процессы в суставных соединениях в молодом возрасте практически не проявляются, от таких патологий страдают пожилые и взрослые люди, особенно с диагнозом СД более 15 лет. На их развитие влияет ожирение, малоподвижность.
Конечно, суставные заболевания и болезненные менструации не вызываются СД, но сопровождают друг друга.
Более подробно о том, можно ли применять при сахарном диабете обезболивающие медикаменты, сможет рассказать лечащий врач. Использование препаратов, купирующих боль, разрешается. Прежде важно пройти диагностику инструментальную (УЗИ, рентген, МРТ, КТ и прочие виды при необходимости) и лабораторную (кровь, исследование синовиальной жидкости).
Это важно для определения типа заболевания, насколько далеко зашел воспалительный процесс, и на какой стадии находится заболевание. От этого зависит выбор лекарственного средства.

Обезболивающие средства назначают пациентам при ревматизме, артрите, невралгии, подагре, миалгии, стреляющих болях в поясничном/шейном/грудном отделе, болезни Бехтерева и болезненном течении критических дней у женщин.
Данную группу препаратов также назначают при сердечно-сосудистых заболеваниям, в их число входит инсульт и инфаркт, развитие которых возможно при сахарном диабете. СД провоцирует развитие сердечных патологий.
Обезболивающие назначают при заболеваниях ЖКТ и в других ситуациях (операции, ушибы, головная боль или зубная, диагностические процедуры, травмы или ушибы, желчнокаменная болезнь, патологии почек и печени). В такую ситуацию может попасть каждый, их невозможно избежать.
Лечение артрита при сахарном диабете. Лечение
Еще недавно единственное, что могли предложить медики при запущенных формах артроза – эндопротезирование, при котором часть сустава заменяется протезом. Более эффективных методов восстановления сустава просто не было. Пока не появился жидкий протез, который вводится в проблемную область с помощью инъекции. Состав улучшает питание хрящевых тканей, увеличивает подвижность и амортизационные свойства сустава.
Один из самых эффективных протезов синовиальной жидкости сегодня признан препарат Нолтрекс на основе трехмерного полиакриламидного сетчатого полимера. Полностью заменяет синовиальную жидкость, которая необходима для полноценной подвижности суставов.
Препарат представляет собой 2,5 мл геля в одноразовом шприце. В отличие от средств на основе гиалуроновой кислоты, которая расщепляется энзимами, средство на синтетической основе может находится в месте введения не менее 1.5 лет. При введении в сустав Нолтрекс равномерным слоем покрывает все поверхности, в том числе синовиальную оболочку. Гидрогель обеспечивает качественный амортизирующий эффект, смягчая механическую нагрузку на сустав, что предотвращает дальнейшее разрушение хряща. Благодаря вязкостным характеристикам, препарат восстанавливает свойства синовиальной жидкости.
Введение протеза синовиальной жидкости – оптимальный вариант для больных сахарным диабетом, которые не хотят подвергать свой организм сложному оперативному вмешательству. Но лечение можно проводить лишь при условии, что у больного в норме уровень инсулина, иначе не обойтись без серьезных побочных эффектов.