Современные возможности терапии хронического панкреатита. Хронический панкреатит: современный подход к диагностике и лечению С.Ю. Сереброва
- Современные возможности терапии хронического панкреатита. Хронический панкреатит: современный подход к диагностике и лечению С.Ю. Сереброва
- Советы гастроэнтеролога при панкреатите. Симптомы заболеваний поджелудочной железы
- Панкреатит клинические рекомендации 2021. Краткое описание
- Панкреатит лечение таблетки. Панкреатит
- Лечение панкреатита. Хронический панкреатит. Причины развития
- Терапия хронического панкреатита. Лечение панкреатита
Современные возможности терапии хронического панкреатита. Хронический панкреатит: современный подход к диагностике и лечению С.Ю. Сереброва
На сегодняшний день заболевания, протекающие со снижением ферментативной функции поджелудочной железы и слизистой оболочки тонкого кишечника, занимают значительное место в структуре болезней желудочно–кишечного тракта.Пищеварение начинается в ротовой полости с измельчения пищи и частичной химической обработки содержащейся в слюне амилазой. Белки денатурируются в желудке с участием соляной кислоты и подвергаются там гидролизу, катализируемому пепсином. В двенадцатиперстной кишке пищевой комок смешивается с желчью и секретом поджелудочной железы, что приводит к запуску многочисленных химических реакций трансформации полимеров в низкомолекулярные соединения, способные абсорбироваться. Полостное пищеварение осуществляется, в основном, с помощью ферментов поджелудочной железы, гидролизующих белки, жиры, углеводы. Нутриенты, воздействуя на хеморецепторы двенадцатиперстной кишки, стимулируют образование тех панкреатических ферментов, для которых они являются субстратами. С другой стороны, энзимы являются селективными ингибиторами собственной секреции, что лежит в основе дуоденопанкреатической саморегуляции их образования по принципу отрицательной обратной связи. Снижение секреторной активности поджелудочной железы наблюдается при уменьшении М–холинергического и пептидергического (секретинового и холецистокининового) стимулирующего влияния на нее и при активации адренергического тормозного механизма. Эндогенными факторами, увеличивающими количество выделяемых панкреатических энзимов, являютсяСоветы гастроэнтеролога при панкреатите. Симптомы заболеваний поджелудочной железы
Кроме острой и хронической формы панкреатита, существует рак поджелудочной железы, который относится к одному из самых агрессивных видов онкологии. Каждое заболевание имеет характерные симптомы, появление которых должно стать прямым сигналом для прохождения комплексного обследования и консультации гастроэнтеролога, эндокринолога и онколога. При остром течении панкреатита, человек сталкивается с набором таких клинических симптомов:
- Выраженная боль в левом подреберье, которая может отдавать в бок, левую часть спины, плечо, иметь опоясывающий характер или локализоваться в левой части груди.
- Тошнота и рвота, не приносящая облегчение.
- Бледность кожных покровов.
- Сухость во рту.
- Учащенное сердцебиение.
Приступ острого панкреатита потенциально опасен для жизни человека, поэтому при появлении характерных симптомов, необходимо вызвать бригаду скорой помощи. Для хронической формы воспалительного поражения поджелудочной железы, характерен набор таких клинических признаков:
- Расстройства стула в виде диареи, возникающей после приема пищи.
- Не ярко выраженная, но периодически возникающая боль в левом подреберье.
- Тошнота и дискомфорт в подложечной области после приема острой или жирной пищи, а также алкоголя.
- Кал приобретает неоднородную консистенцию, могут быть видимы частицы непереваренной пищи.
- Снижение массы тела, частичная потеря аппетита.
Опасность хронического панкреатита заключается не только в том, что этот процесс нарушает весь акт пищеварения, но и в том, что хронический воспалительный процесс в любой момент может перерасти в острый. Онкология поджелудочной железы сопровождается набором общих и видоспецифичных симптомов. К тревожным признакам, указывающим на развитие рака поджелудочной железы , можно отнести:
- Боль в средней части живота.
- Полная или частичная утрата аппетита.
- Кожный зуд.
- Пожелтение кожных покровов.
- Повышенное газообразование в кишечнике, хронические запоры, диарея, тошнота и рвота.
- Резкая беспричинная потеря массы тела.
- Увеличение показателей глюкозы в крови.
Описанная клиническая картина может быть дополнена общей слабостью, недомоганием, а при выполнении ультразвукового исследования органов брюшной полости наблюдается увеличение размеров печени и желчного пузыря.
Симптомы панкреатита и острой формы гастрита могут быть схожи. В отличие от панкреатита, при остром гастрите рвота приносит облегчение, а боль в животе локализуется в одной области, и не является опоясывающей. Если говорить о том, как отличить гастрит от панкреатита при отсутствии специфических симптомов, то в данном вопросе поможет только комплексное обследование и консультация гастроэнтеролога.
Панкреатит клинические рекомендации 2021. Краткое описание
Разработчик клинической рекомендации
Ассоциация онкологов России
Общероссийская общественная организация «Российское общество клинической онкологии»
Общероссийская общественная организация "Российское общество хирургов" Общероссийска общественная организация содействия развитию лучевой диагностики и терапии "Российское общество рентгенологов и радиологов"
Одобрено Научно-практическим Советом Минздрава РФ
Клинические рекомендации
Рак поджелудочной железы
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: C25
Год утверждения (частота пересмотра): 2021
Возрастная категория: Взрослые
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Рак поджелудочной железы – злокачественная опухоль, исходящая из эпителия поджелудочной железы.
Панкреатит лечение таблетки. Панкреатит
- интоксикация алкоголем;
- желчнокаменная болезнь ;
- воспалительные заболевания двенадцатиперстной кишки ;
- травмы;
- прием некоторых лекарственных препаратов;
- наследственные нарушения обмена веществ, болезни соединительной ткани.
- сильная острая боль в животе с иррадиацией в спину (иногда описывается как опоясывающая боль);
- симптомы интоксикации ( лихорадка , тошнота, рвота , общая слабость, снижение аппетита);
- кашицеобразный стул с непереваренными частицами пищи.
- панкреонекроз;
- ложная киста поджелудочной железы;
- панкреатогенный асцит;
- абсцесс поджелудочной железы;
- легочные осложнения.
Общие сведения
Панкреатит – это воспаление поджелудочной железы, органа, который выполняет в нашем организме две невероятно важные функции: секрецию большинства пищеварительных ферментов и выработку инсулина (гормона, при недостаточности которого развивается сахарный диабет). В обычных условиях пищеварительные ферменты находятся в клетках в инактивированном состоянии. Однако под действием различных факторов может произойти их активация, и они начнут переваривать паренхиму поджелудочной железы и собственные ткани организма с такой же легкостью, как и экзогенные пищевые продукты. Воспаление поджелудочной железы и выход пищеварительных ферментов в кровь обуславливает развитие тяжелейшей интоксикации. Выделяют острый и хронический панкреатит. Основное различие состоит в том, что при остром панкреатите возможно восстановление нормальной функции поджелудочной железы; при хронической форме с течением времени наблюдаются неуклонное снижение функции.
Причины развития панкреатита
Симптомы панкреатита
Осложнения при панкреатите
При хроническом панкреатите недостаточность эндокринной функции поджелудочной железы может приводить к развитию сахарного диабета.
Что можете сделать Вы
Возникновение острого панкреатита или обострений хронического требует срочной госпитализации в хирургическое отделение стационара: даже небольшое промедление чревато тяжелыми последствиями. Поэтому в случае развития у вас или ваших близких описанных симптомов следует немедленно вызывать скорую помощь.
В период ремиссии хронического панкреатита рекомендуется полностью отказаться от алкоголя и соблюдать правильный режим питания. Больным показана диета с ограничением жиров и повышенным содержанием белка (употребление мяса, рыбы, творога), исключаются острые блюда и грубая растительная клетчатка (капуста, сырые яблоки, апельсины).
Лечение
Что может сделать врач
Для постановки диагноза проводят обследование, которое включает общий клинический анализ крови, который проводят с целью обнаружить признаки воспаления (повышение количества лейкоцитов, увеличение СОЭ и др.); биохимический анализ крови - для выявления повышенного уровня ферментов поджелудочной железы (амилаза, липаза, трипсин); анализ мочи – обнаружение амилазы в моче также свидетельствует о панкреатите; УЗИ органов брюшной полости позволяет выявить изменения поджелудочной железы и других органов (например, желчного пузыря); гастроскопия (ЭГДС); рентгенография органов брюшной полости; эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ); анализ кала; функциональные тесты.
При остром панкреатите назначают голодную диету, анальгетики для купирования болевого синдрома, капельницы для внутривенного введения солевых или коллоидных растворов, ингибиторы протеолитических ферментов (лекарства, блокирующие активность ферментов) и другие препараты. В редких случаях может потребоваться хирургическое лечение. Лечение хронического панкреатита предполагает: соблюдение диеты, обезболивающие препараты, витамины, заместительную терапию ферментами, лечение сахарного диабета и других эндокринных нарушений, своевременное лечение желчнокаменной болезни.
Профилактика
Профилактика заболевания предусматривает, прежде всего, полный отказ от алкоголя, своевременное лечение заболеваний желчных путей, желудка и двенадцатиперстной кишки, правильное питание (исключение грубых животных жиров и острых приправ). При хроническом панкреатите эти мероприятия будут препятствовать развитию обострений.
Лечение панкреатита. Хронический панкреатит. Причины развития
1. Алкогольная интоксикация — алкогольный панкреатит
В развитии хронического панкреатита основную роль играет хроническая алкогольная интоксикация (25-70% случаев). 
- Алкоголь оказывает непосредственное токсическое действие на клетки поджелудочной железы, вызывая воспаление, гибель клеток органа с замещением их соединительной тканью (фиброз и жировое перерождение ткани поджелудочной железы).
- Алкоголь повышает давление в протоках поджелудочной железы, слизистые протоков становятся проницаемыми для ферментов и начинается повреждение клеток поджелудочной железы.
- Алкоголь изменяет состав панкреатического сока, что нарушает проходимость протоковой системы поджелудочной железы и может привести к образования кальцинатов (пробок из белка и солей Са).
При прекращении приема алкоголя в большинстве случаев прогноз благоприятный!
2. Состояние желчевыводящей системы — билиарный панкреатит
В 25-40% случаев причиной хронического панкреатита может быть состояние желчевыводящей системы человека (см. раздел сайта, посвященный болезням желчевыводящих путей ) – билиарный панкреатит. 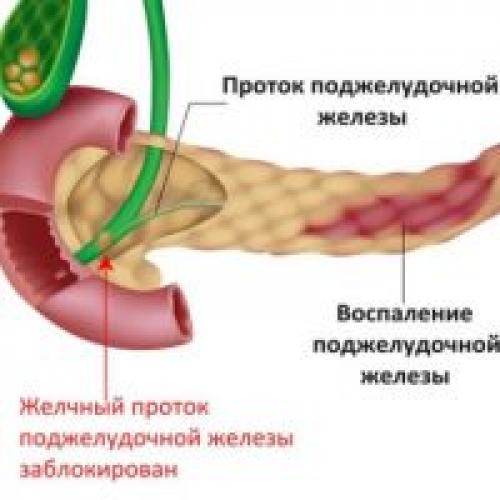
В развитии хронического панкреатита важную роль играет повышение давления в протоке поджелудочной железы вследствие препятствия в конечном отделе общего желчного протока (спазм сфинктера Одди, застой в 12-перстной кишке (дуоденостаз), воспаление дуоденального сосочка (папиллит), конкременты в протоках.
Проток поджелудочной железы и общий желчный проток находятся в анатомической близости и соединяются в зоне фатерова соска (сфинктера Одди), который открывается в 12-перстную кишку.
Неблагополучие в этой зоне в виде воспаления (папиллит), спазма, при явзенной болезни 12-перстной кишки вследствие отека фатерова сосочка развивается затруднение оттока секрета поджелудочной железы, повышение давления в протоках ее, а это в свою очередь приводит к активизации ферментов, обострению хронического панкреатита.
Важным является в силу анатомической особенности возможность заброса желчи (рефлюкс желчи), «густой» желчи (сладжа) из общего желчного протока в проток поджелудочной железы, что вызывает повышение давление в протоках железы и активизацию ферментов в самой железе.
Повышению давления в протоках в условиях затруднения оттока способствует и высокая кислотность желудочного сока.
Своевременное лечение нарушений болезней 12-перстной кишки, желчевыводящей системы и желчного пузыря сохраняет поджелудочную железу.
3. Прием медикаментов — лекарственный панкреатит 
Существенную роль в возникновении хронического панкреатита играют и некоторые лекарственные средства через проявление побочного влияния на функцию поджелудочной железы. В клинической практике отмечены такие препараты: гипотиазид, фуросемид, тетрациклин, парацетамол, эстрогены, сульфаниламиды, метронидазол, нестероидные против воспалительные средства (НПВП), кортикостероиды и др.
4. Травмы, врожденные пороки
Причинами хронического панкреатита могут быть: травмы брюшной полости, врожденные пороки развития поджелудочной железы .
5. Наследственный панкреатит
Наследственная предрасположенность к развитию хронического панкреатита известна, но встречается крайне редко и проявляет себя в подростковом возрасте (10-12 лет). У таких больных повышен риск развития рака поджелудочной железы.
В развитии хронического панкреатита могут иметь значение некоторые инфекции (вирусные гепатиты, острые кишечные инфекции, туберкулез и другие), паразитарные инфекции (описторхоз, лямблиоз).
6. Иные причины
К хроническому панкреатиту могут приводить:
- нарушения кровоснабжения поджелудочной железы (ишемия поджелудочной железы — ишемический панкреатит),
- дисметаболический хронический панкреатит,
- нарушение углеводного обмена (сахарный диабет),
- нарушения жирового обмена (гиперхолестеринемия),
- гиперкальциемия (повышение кальция в крови).
Терапия хронического панкреатита. Лечение панкреатита
Терапия направлена на уменьшение воспаления этого органа и предотвращение осложнений. Острый панкреатит является самоограниченным заболеванием, т. е. состояние ухудшается внезапно. При этом рекомендуется использовать препараты для облегчения боли в животе, вводить внутривенно сыворотку для контроля гидратации и организовать правильное питание для уменьшения воспаления и предотвращения серьезных осложнений.Лечение не отличается у мужчин и женщин, и может проводиться с восполнением основных ферментов, уменьшающих диарею и плохое пищеварение. Также врач прописывает обезболивающие средства для устранения дискомфорта. Хронический панкреатит, вызванный аутоиммунным заболеванием или алкоголизмом, как правило, не излечивается.лечение острой формы заболевания
острый панкреатит сопровождается интенсивным воспалением в поджелудочной железе и характеризуется быстрым развитием, поэтому лечение должно быть начато как можно раньше.основные методы терапии:- Специальная диета. Прием пищи обычно прерывается на срок до 48 часов, чтобы обеспечить отдых поджелудочной железы и ее восстановление. Обеспечивается энтеральное питание в виде пищевых добавок через назоэнтеральный зонд. Такой подход позволяет исключить стимуляцию поджелудочной железы. Как только симптомы уменьшатся, можно переходить на пероральный прием пищи.
- Внутривенная гидратация. Поддерживает водный баланс организма и увеличивает венозный возврата к сердцу. Это необходимо, т. к. во время панкреатита может произойти уменьшение количества циркулирующей крови.
- Медикаментозное лечение панкреатита включает обезболивающие и противовоспалительные препараты. Чаще всего назначают «Дипирон» или «Ибупрофен» для облегчения боли в верхней области живота.
терапия при хроническом панкреатите
при хронической форме болезни возникает воспаление поджелудочной железы, которое может привести к образованию рубцов и разрушению ткани поджелудочной железы. это может привести к частичной или полной дисфункции внутреннего органа.воспалительный процесс полностью не излечивается. лечение позволяет уменьшить последствия осложнений:- Препараты панкреатических ферментов. Восстанавливают процессы пищеварения и поглощения пищи, устраняют диарею и исключают потерю веса.
- Диетотерапия. Диетолог составляет план питания, адаптированный к потребностям человека. Нужно соблюдать диету с низким содержанием жиров. Продукты должны легко усваиваться, чтобы исключить ухудшения симптомов, которые обычно возникают. При необходимости назначаются минеральные и витаминные добавки.
