Лечение болевой формы диабетической полинейропатии. Лечение диабетической полиневропатии
- Лечение болевой формы диабетической полинейропатии. Лечение диабетической полиневропатии
- Диабетическая полинейропатия лечение препараты. Новые возможности лечения диабетической периферической невропатии
- Диабетическая полинейропатия диагностика. Диагностика и лечение диабетической полиневропатии
- Лечение диабетической полинейропатии нижних конечностей. Новые возможности патогенетического лечения диабетической полинейропатии
- Современные методы лечения диабетической полинейропатии. Симптомы диабетической полинейропатии
- Комплексное лечение диабетической полинейропатии. Нейрометаболическая терапия диабетической невропатии
- Диабетическая полинейропатия протокол. Определение болезни. Причины заболевания
- Стандарт лечения диабетической полинейропатии. Принципы диагностики и лечения диабетической полиневропатии
- Мази при диабетической нейропатии. Возможности нейропротекторной терапии в лечении диабетической полинейропатии
Лечение болевой формы диабетической полинейропатии. Лечение диабетической полиневропатии
К.м.н. И.A. Строков, кафедра эндокринологии и диабетологии РМАПО,
А.Н. Баринов, ММА имени И.М. Сеченова,
M.B. Новосадова, И.Н. Мамедова, О.А. Маркина
Кафедра эндокринологии и диабетологии РМАПО
Одним из наиболее частых осложнений сахарного диабета (СД) является диабетическая полиневропатия (ДПН), приводящая к снижению качества жизни, инвалидизации и смерти больных . При стаже СД более 25 лет ДПН развивается примерно у 50% пациентов .
Механизм развития полиневропатии при сахарном диабете
Несмотря на большие достижения в понимании патогенеза поражения периферических нервов при СД в последние годы, до настоящего времени не разработано метода лечения, который стал бы “золотым стандартом” эффективности терапии ДПН.
Лечение ДПН может быть направлено на ликвидацию ее проявлений и замедление прогрессирования поражения нервов (в том случае, если используется патогенетическая терапия) или только на борьбу с проявлениями ДПН, например, болевым синдромом, если применяется симптоматическая терапия.
Современная терапия ДПН
Компенсация сахарного диабета
Гипергликемия запускает каскад метаболических и сосудистых нарушений, вызывающих развитие ДПН. В связи с этим первоочередной задачей должно быть снижение уровня сахара до величин, близких к норме. Многолетние исследования показали, что интенсивная терапия СД с поддержанием уровня сахара, близким к нормогликемии, значительно снижает вероятность развития ДПН . Процент возникновения ДПН был выше в группе с традиционным ведением СД по сравнению с группой, получавшей интенсивную терапию. Вместе с тем и при интенсивной терапии СД у части больных развивалась ДПН. Это, скорее всего, свидетельствует о том, что даже незначительные и кратковременные колебания сахара крови могут приводить к развитию ДПН, и подчеркивает необходимость дополнительной терапии ДПН, в том числе, возможно, профилактической.
Антиоксиданты
При гипергликемии множество процессов – аутоокисление глюкозы, усиленное образование конечных продуктов избыточного гликирования белков (AGEs), активация перекисного окисления липидов, NO-синтазы приводит к избыточному образованию свободных радикалов – молекул, как правило, содержащих атом кислорода с непарными электронами и обладающих повышенной реагентной способностью. Свободные радикалы нарушают деятельность клеточных структур, в первую очередь эндотелия, вызывая эндоневральную гипоксию и приводя к развитию ДПН. Активность собственной антиоксидантной системы организма (“ловушки” свободных радикалов – ферменты супероксиддисмутаза, каталаза, глутатиона и другие) при СД снижена, что, возможно, связано с генетическими факторами . Это приводит к формированию феномена оксидантного стресса – нарушению баланса анти- и прооксидантных систем в пользу последних . В условиях оксидантного стресса угнетается синтез оксида азота (NO) – основного регулятора расслабления сосудистой стенки, и активируется ядерный фактор (NF-kB), инициирующий выделение субстанций, которые ухудшают кровоток, например, эндотелина-1 . В настоящее время роль оксидантного стресса в развитии ДПН считается одной из ведущих. Логичным поэтому является применение препаратов, обладающих антиоксидантным действием.
Диабетическая полинейропатия лечение препараты. Новые возможности лечения диабетической периферической невропатии
Е.Ю. Комелягина, М.Б. Анциферов
Эндокринологический диспансер Департамента здравоохранения, Москва
Диабетическая периферическая невропатия (ДПН) относится к числу частых и прогностически важных осложнений сахарного диабета. Своевременное лечение ДПН относится к числу чрезвычайно важных задач современной диабетологии. Представ- лены данные о факторах риска, прогнозе, патогенезе, клинической картине и принципах диагностики ДПН. Подчеркивается, что лечебно-профилактические мероприятия при ДПН должны начинаться как можно раньше и проводиться на фоне компенсации углеводного обмена. Рассматриваются современные возможности лечения ДПН с использованием патогенетической и симптоматической терапии. Приводятся клинические данные, подтверждающие эффективность применения при ДПН препарата Актовегин.
Ключевые слова: сахарный диабет, диабетическая периферическая невропатия, Актовегин
Диабетическая периферическая невропатия (ДПН) характеризуется наличием симптомов и/или признаков нарушения функции периферических нервов у больных сахарным диабетом (СД) после исключения других причин . Поражения нервной системы при СД встречаются достаточно часто, при этом их проявления довольно разнообразны. Кроме ДПН при СД встречаются быстрообратимые, фокальные и мультифокальные невропатии (табл. 1).
Таблица 1. Классификация невропатий
| Быстрообратимые невропатии | Невропатия на фоне гипергликемии |
| Постоянно существующие симметричные полиневропатии | Дистальная соматическая сенсорная/моторная полиневропатия с преимущественным поражением волокон большого сечения. Автономная невропатия. Невропатия с поражением волокон малого сечения |
| Фокальные/мультифокальные невропатии | Черепные (краниальные) невропатии. Торакоабдоминальные радикулопатии. Фокальные невропатии конечностей. Проксимальные невропатии. Компрессионные невропатии |
В клинической практике чаще всего приходится сталкиваться с сенсорно-моторной периферической полиневропатией. В среднем частота ДПН при СД составляет 20–30 %, или 2 % новых случаев, в год . Недавно получены данные о том, что ДПН встречается в 13 % случаев среди больных с нарушением толерантности к глюкозе и в 11,3 % – при повышенном уровне глюкозы плазмы натощак . Эти данные говорят о том, что ДПН не только является одним из самых распространенных осложнений СД, но и может развиваться гораздо раньше клинической манифестации этого заболевания. В 16–26 % случаев ДПН сопровождается болевым синдромом . Невропатическая боль существенно снижает качество жизни больных, в основном за счет нарушения сна . Кроме того, ДПН является прогностически значимым фактором риска развития язвенных дефектов стоп (невропатическая форма синдрома диабетической стопы – СДС) и нейроостеоартропатии (стопа Шарко). Поэтому своевременное лечение ДПН относится к числу чрезвычайно важных задач современной диабетологии.
Диабетическая полинейропатия диагностика. Диагностика и лечение диабетической полиневропатии
Опубликовано в журнале: «CONSILIUM MEDICUM»; ТОМ 11; № 9; стр. 70-76. О.С.Левин Кафедра неврологии Российской медицинской академии последипломного образованияПоражение периферической нервной системы (диабетическая невропатия) относится к наиболее частым осложнениям сахарного диабета (СД) . С другой стороны, СД является самой частой причиной периферических невропатий в развитых странах . В среднем частота невропатии среди пациентов с СД составляет около 25%, однако при углубленном клиническом исследовании этот показатель возрастает до 50%, а при применении электрофизиологических методов исследования, исследовании вегетативных функций и при количественной оценке чувствительности - до 90% . Полиневропатия с тяжелыми проявлениями при СД встречается в 5-10% случаев . Наличие диабетической невропатии, особенно с поражением вегетативных волокон, у больного СД повышает риск летального исхода и служит основным фактором развития диабетической стопы .
Классификация диабетической невропатии
Выделяют различные варианты диабетической невропатии, которые отличаются по клинической картине, патогенезу, гистологическим изменениям, течению, реакции на лечение, прогнозу . Как и другие заболевания периферической нервной системы, диабетические невропатии могут быть условно разделены на следующие:
- фокальные (мононевропатии, радикулопатии, плексопатии);
- множественные, или мультифокальные (множественные невропатии);
- диффузные (полиневропатии) .
Полиневропатия - наиболее частая форма поражения периферической нервной системы при СД - характеризуется диффузным поражением нервных волокон, вовлекающим их независимо от того, в состав какого нерва они структурно входят, и проявляющимся относительно симметричной симптоматикой. Особенностью СД является нередкая комбинация разных форм поражения периферической нервной системы, поэтому выделить «чистые формы» представляется возможным не всегда .
По течению дибетические невропатии можно разделить на острые (краниальные и другие мононевропатии, радикулопатии, радикулоплексопатию, острую сенсорную полиневропатию и др.) и хронические (дистальную сенсомоторную и вегетативную полиневропатию, туннельные невропатии и т.д.; табл. 1) . Первые часто бывают обратимыми, могут развиться на любой стадии диабета, в том числе и на ранней, а их тяжесть плохо коррелирует с уровнем гипергликемии. Они чаще возникают у пациентов с СД типа 2, особенно у мужчин среднего и пожилого возраста. Вторые наблюдаются более часто и, как правило, возникают у лиц, длительно страдающих СД и имеющих другие его осложнения. Они примерно с одинаковой частотой наблюдаются у пациентов с СД типа 1 и 2, у мужчин и женщин. Их тяжесть в большей степени соответствует уровню и длительности гипергликемии . По распределению симптомов невропатии могут быть разделены на симметричные и асимметричные. По определению только первые могут быть формально отнесены к полиневропатиям, и именно они преимущественно рассматриваются в данной статье.
Лечение диабетической полинейропатии нижних конечностей. Новые возможности патогенетического лечения диабетической полинейропатии
Ю.В. Каракулова, д-р мед. наук, проф., Т.А. Филимонова, аспирант
ГБОУ ВПО «Пермская государственная медицинская академия им. акад. Е.А. Вагнера» Минздрава России
Диабетическая полинейропатия (ДПН) является второй по частоте встречаемости причиной нейро-патической боли после болей в спине и наблюдается более чем у 80 % пациентов, страдающих сахарным диабетом (СД) 1 и 2 типов . ДПН — это дистальное симметричное поражение нервных волокон, преимущественно в нижних конечностях, характеризующееся развитием атрофии, дегенерации и демиелинизации аксонов, уязвимость которых четко зависит от их длины . Относительная симметричность вовлечения периферических нервных стволов при ДПН связана с диффузным поражением эндоневральных нервных волокон и периневрального пространства за счет в основном микрососудистых нарушений. Полинейропатия является не только самым частым, но и труднокурабельным осложнением СД, которое в некоторых случаях может выявляться на ранних этапах заболевания и прогрессировать, несмотря на активную терапию .
Патогенез ДПН сложен и до конца не ясен. Ключевую роль в развитии ДПН играет гипергликемия , которая может приводить к повреждению нервной ткани за счет различных механизмов. В настоящее время существует несколько теорий патогенеза ДПН: метаболическая, сосудистая, генетическая, иммунная, неоспоримый приоритет отдается микроангиопатиям .
Увеличение активности полиолового пути обмена глюкозы приводит к повышению метаболизма сорбитола и фруктозы, при этом снижается концентрация миоинозитола (источник энергии нерва), что ведет к инактивации Na+/К+-ATФaзы и в итоге к нарушению проведения нервного импульса; активация протеинкиназы С приводит к снижению активности Nа 7 К+-АТФазы и стимуляции простаглан-динов, отвечающих за вазоконстрикцию; накопление конечных продуктов неферментативного гли-козилирования в нервных клетках ведет к цитотоксичности . Поражение нервной системы при СД является результатом сложных многоуровневых метаболически-сосудистых нарушений, однако инициирующим механизмом, запускающим эту систему, можно считать оксидативный стресс, причиной которого является гипергликемия . Метаболические нарушения, вызывая изменение содержания в цитоплазме клеток фосфатных энергетических субстратов, утолщение сосудистой стенки эндоневральных сосудов и изменение реологических свойств крови при СД, приводят к развитию интраневральной гипоксии . Формирование нейропатического болевого синдрома происходит вследствие сложных структурно-функциональных нарушений сенсорных систем, которые обеспечивают процессы восприятия, проведения и обработки болевого сигнала .
Современные методы лечения диабетической полинейропатии. Симптомы диабетической полинейропатии
Среди всех форм диабетической полинейропатии чаще всего встречается хроническая дистальная сенсомоторная полинейропатия (поражение чувствительных и двигательных нервных волокон верхних и/или нижних конечностей). Её развитие зависит от типа СД: в случае инсулинозависимого сахарного диабета 1 типа симптомы могут развиваться через несколько лет после начала заболевания, тогда как при инсулиннезависимом сахарном диабете 2 типа клинические признаки полинейропатии могут быть первым проявлением СД .
На ранних стадиях развития ДПН больные могут жаловаться на чувство онемения, покалывания, "ползания мурашек" (парестезии), жгучие, стреляющие, режущие боли в ногах, которые усиливаются во второй половине дня и часто являются причиной нарушения сна.
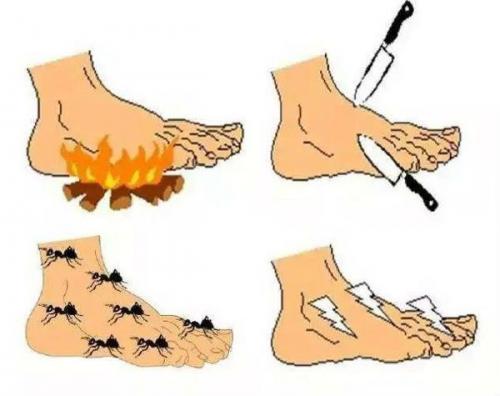
На более поздних стадиях болезни в патологический процесс вовлекаются тонкие нервные волокна, что проявляется возникновением гипералгезии или аллодинии. Гипералгезия характеризуется повышенной чувствительностью к боли от раздражителей, которые у здорового человека вызывают небольшую болевую реакцию (например, укол тупой иглой). Аллодиния — появление болевых ощущений в ответ на раздражение, которое в норме ими не сопровождается (прикосновение одеяла, кусочка ваты, кисточки).
Распространение клинических симптомов относительно симметрично, характерно начало с пальцев стоп по типу "носков" и по направлению снизу вверх. Вовлечение верхних конечностей отмечается на более поздних стадиях. Нарушение чувствительности рук распространяется по той же схеме, что и в нижних конечностях: снизу верх, принимая вид "перчаток". Наравне с нарушениями чувствительности при осмотре можно обнаружить снижение или выпадение сухожильных рефлексов, вначале дистальных (ахилловых) при проверке реакции подошвенного сгибания стопы на удар молоточком, затем коленных.
Со временем при прогрессировании диабетической полинейропатии появляются двигательные нарушения, такие как слабость и атрофия мышц. У некоторых больных на поздних стадиях характерным симптомом является паралич разгибателей стоп, в результате чего они не могут встать на пятки, а во время ходьбы выявляется патологическая походка — степпаж (при степпаже больной высоко поднимает ногу, выбрасывает её вперед и резко опускает). Скорость и вероятность развития двигательных симптомов зависит от множества факторов: как от контроля гликемии, так и от сопутствующих патологий (упомянутые ранее артериальная гипертензия, гиперхолестеринемия, курение, злоупотребление алкоголем).
Если у больного отмечаются резкие колебания уровня гликемии, например, при декомпенсации сахарного диабета или при резкой нормализации уровня глюкозы крови в начале лечения, может развиваться острая сенсорная полинейропатия (проявляется нарушением чувствительности). Среди основных остро развивающихся симптомов характерно появление интенсивных жгучих болей в стопах, ощущений "прострелов", "удара ножом или током", которые распространяются до уровня голеней, реже — бёдер. На фоне выраженного болевого синдрома нарушение чувствительности и двигательные симптомы практически никогда не выявляются. Снижение сухожильных рефлексов и атрофия мышц не характерны.
. .Комплексное лечение диабетической полинейропатии. Нейрометаболическая терапия диабетической невропатии
Опубликовано в журнале, Журнал Неврологии и психиатрии, 7, 2006 Л.А. Медведева, А.В. Гнездилов, О.И. Загорулько, А.В. Сыровегин, Н.В. Самойлова, Ю.И. СлашукОтделение терапии болевых синдромов Российского научного центра хирургии РАМН, Москва
Neurometabolic therapy of diabetic neuropathy
L.A. Medvedeva, A.V. Gnezdilov, O.I. Zagorulko, A.V. Syrovagin, N.V. Samoilova, Yu.I. Slashchuk
Поражения нервной системы при сахарном диабете, по разным данным, имеются у в 30-100% больных сахарным диабетом. Поэтому более правильно трактовать эти изменения не как осложнения, а как неврологические проявления заболевания . Чаще всего в своей практике врачи сталкиваются с диабетической полиневропатией. Данные расстройства возникают как при инсулинзависимом, так и при инсулиннезависимом сахарном диабете. При этом соответствующие неврологические проявления прогрессируют, несмотря на полноценность гипогликемизирующей терапии . Некомпенсированный сахарный диабет, естественно, усугубляет течение диабетической невропатии.
Наиболее целесообразным лечением диабетической невропатии является патогенетическое, т.е. воздействие на нарушенные при сахарном диабете обменные процессы и механизмы развития невропатии. К таким механизмам относятся: микроангиопатия; тканевая гипоксия; повышение синтеза сорбитола из глюкозы (в условиях дефицита инсулина при сахарном диабете); усиление деятельности сорбитолового пути, сопряженное с падением в периферическом нерве количества миоинозитола; включение глюкозы в белки клеточных мембран и обусловленное этим нарушение функциональной активности клеток с образованием аутоантител; окислительный стресс; дефицит эндотелиального релаксирующего фактора с развитием артериального спазма; повреждение ключевых ферментов метаболизма липидов.
В клинике диабетической невропатии доминирует болевой синдром, связанный прежде всего с нарушением чувствительности периферических нервов. При этом больные предъявляют жалобы на ощущение тяжести и слабость, как правило, в симметричных участках нижних конечностей и различной степени выраженности боли, чувство "жжения", стреляющие или диффузные боли, а также на наличие судорог в мышцах (чаще в икроножных), изменение чувствительности в виде парестезии, дизестезии. Наблюдается снижение всех видов чувствительности: температурной, болевой, вибрационной. При обследовании выявляется нарушение тактильной или температурной чувствительности - гипестезия, гипер- или гипалгия, снижение вибрационной чувствительности (в виде "рваных перчаток и носков"). Чаще эти изменения выявляются на стопах. Характерны при этом парестезии, а боли беспокоят в большей степени в нижних конечностях по ночам. Симптомы нарушения чувствительности сочетаются с умеренной слабостью в мышцах дистальных отделов конечностей и признаками вегетативной дисфункции. В тяжелых случаях парестезии приобретают характер жжения, нелокализуемых резких болей, усиливающихся по ночам. Болевые ощущения иногда достаточно интенсивны, распространяются на голень и бедро, носят гиперпатический оттенок, когда малейшее раздражение (прикосновение к коже) вызывает их обострение. Они могут невзирая на лечение сохраняться месяцы и даже годы. Происхождение таких болей определяется поражением симпатической нервной системы.
Диабетическая полинейропатия протокол. Определение болезни. Причины заболевания
Полинейропатия ( Polyneuropathy ) — это группа заболеваний периферической нервной системы, при которых повреждаются периферические нервные волокна, входящие в состав различных нервов. Полинейропатия может быть вызвана множеством причин, но проявляется общими симптомами: слабостью в руках и ногах, онемением, покалыванием и жжением в кистях и стопах.
Полиневропатия и полинейропатия — это разные варианты написания одного и того же термина.
Как часто встречается полинейропатия
Полинейропатией страдает около 2,4 % населения, заболевание чаще встречается среди пожилых людей.
Причины полинейропатии
Выделяют первичные и вторичные полинейропатии. Первичные полинейропатии — это наследственные формы, которые могут сочетаться с поражением других органов и отделов нервной системы. К наследственным полинейропатиям относятся транстиретиновая семейная амилоидная полинейропатия, болезнь Фабри, порфирийная полинейропатия, болезнь Рефсума.
Вторичные полинейропатии встречаются гораздо чаще. В зависимости от причинного фактора их можно разделить на несколько видов:
- Инфекционные и инфекционно-аллергические (с известным и неизвестным возбудителем, аллергические). В эту группу входит синдром Гийена — Барре .
- Токсические: медикаментозные, при хронических бытовых и производственных интоксикациях (ртутью, свинцом, литием), при токсикоинфекциях ( ботулизм , дифтерия , столбняк ), алкогольные. Медикаментозные полинейропатии могут развиться при приёме Амиодарона , Колхицина , Хлоракина, Хлорамфеникола , Дапсона , Дисульфирама , Этамбутола , Этионамида , Глутетимида, статинов , Изониазида , Гидралазина, Фенитоина, Никотинамида , препаратов золота. Чаще всего полинейропатия развивается при длительном применении больших доз этих лекарств. Также к ней может привести приём нуклеозидов — препаратов для лечения ВИЧ-инфекции . Полинейропатия может возникать на фоне химиотерапии — примерно через месяц после начала применения Цисплатина , если доза превышает 400 мг/м2; при терапии Винкристином и Винбластином — нередко в первые два месяца лечения, если суммарная доза препаратов превышает 30–50 мг. В редких случаях полинейропатию вызывает Интерферон-альфа , используемый при гепатите С и опухолях.
- При воздействии физических факторов: холода, вибрации, радиации, хронических компрессиях (из-за утолщения оболочек вокруг нерва при системных болезнях соединительной ткани) и т. д.
- Сосудистые: при системных заболеваниях соединительной ткани, специфических и неспецифических васкулитах, атеросклерозе .
- Метаболические: при болезнях обмена веществ, дефиците витаминов (алиментарные), эндокринных заболеваниях (например, при сахарном диабете), болезнях печени и почек. Полинейропатия может быть первым проявлением сахарного диабета, чаще всего 2-го типа .
- Паранеопластические (при злокачественных новообразованиях).
Около 20–30 % аксональных полинейропатий, т. е. возникших из-за повреждения длинных отростков нервов, являются идиопатическими: их причину не удаётся выявить, несмотря на полную диагностику. Иногда поиск причины полинейропатии может затянуться на месяцы. Это связано с многообразием провоцирующих факторов и трудностями при сборе анамнеза: пациенты не всегда честно рассказывают о вредных привычках и часто не знают, чем болели родственники.
Стандарт лечения диабетической полинейропатии. Принципы диагностики и лечения диабетической полиневропатии
«Эфективная Фармакотерапия. Неврология и психиатрия», 2011, № 2, с. 52-60
Д.м.н., проф. О.С. Левин
РМАПО, кафедра неврологии
Поражение периферической нервной системы (диабетическая невропатия) относится к наиболее частым осложнениям сахарного диабета (СД) . С другой стороны, СД является самой частой причиной периферических невропатий в развитых странах . В среднем частота невропатии среди пациентов с СД составляет около 25%, однако при углубленном клиническом исследовании этот показатель возрастает до 50%, а при применении электрофизиологических методов исследования, исследовании вегетативных функций и количественной оценке чувствительности - до 90% . Полиневропатия с тяжелыми проявлениями встречается в 5-10% случаев СД . Наличие диабетической невропатии, особенно с поражением вегетативных волокон, у больного с СД повышает риск летального исхода и служит основным фактором развития диабетической стопы .
Классификация
Выделяют различные варианты диабетической невропатии, которые отличаются по клинике, патогенезу, гистологическим изменениям, течению, реакции на лечение, прогнозу . Как и другие заболевания периферической нервной системы, диабетические невропатии могут быть условно разделены на:
- фокальные (мононевропатии, радикулопатии, плексопатии);
- множественные, или мультифокальные (множественные невропатии);
- диффузные (полиневропатии) .
Полиневропатия - наиболее частая форма поражения периферической нервной системы при СД - характеризуется диффузным поражением нервных волокон, вовлекающим их независимо от того, в состав какого нерва они структурно входят, и проявляющимся относительно симметричной симптоматикой. Особенностью СД является частая комбинация различных форм поражения периферической нервной системы, поэтому выделить «чистые формы» представляется возможным далеко не всегда . По течению диабетические невропатии можно разделить на острые (краниальные и другие мононевропатии, радикулопатии, радикулоплексопатия, острая сенсорная полиневропатия и др.) и хронические (дистальная сенсомоторная и вегетативная полиневропатии, туннельные невропатии и т.д.) (табл. 1) . Первые часто бывают обратимыми, могут развиться на любой стадии диабета, в том числе и на ранней, а их тяжесть плохо коррелирует с уровнем гипергликемии. Они чаще возникают у пациентов с СД 2 типа, особенно у мужчин среднего и пожилого возраста. Вторые наблюдаются более часто и, как правило, возникают у лиц, длительно страдающих СД и имеющих другие его осложнения. Они примерно с одинаковой частотой наблюдаются у пациентов с 1 и 2 его типами, у мужчин и женщин. Их тяжесть в большей степени соответствует уровню и длительности гипергликемии . По распределению симптомов невропатии могут быть разделены на симметричные и асимметричные. По определению только первые могут быть формально отнесены к полиневропатиям, и именно они преимущественно рассматриваются в данной статье.
Мази при диабетической нейропатии. Возможности нейропротекторной терапии в лечении диабетической полинейропатии
« Эффективная фармакотерапия . Эндокринология», 2011, № 3, с. 2-7
Первый МГМУ им. И.М. Сеченова, Городская клиническая больница № 67, Москва
К. м. н. Э.Р. Хасанова, д. м. н., проф. Н.А. Петунина, К.О. Галстян
В статье рассматриваются механизмы патогенетического лечения диабетической полинейропатии (ДПН), в частности, обсуждаются возможности применения нейротропных комплексов витаминов группы В. Приведены данные исследования эффективности препаратов Милъгамма®и Милъгамма композитум в лечении больных сахарным диабетом 1 и 2 типа с ДПН.
Сахарный диабет - одно из наиболее распространенных заболеваний. Согласно ежегодным отчетам ВОЗ о распространенности хронических заболеваний в мире, сахарный диабет (СД) занимает третье место после сердечно-сосудистой и онкологической патологий. Ранняя инвалидизация и высокая смертность среди пациентов с СД определили лечение данного заболевания в качестве приоритетного направления в национальных системах здравоохранения всех стран. В развитых европейских странах распространенность сахарного диабета составляет 3-10% в общей популяции, а среди лиц с факторами риска и у пожилых достигает 30% общей численности населения. Менее чем за 20 лет число больных СД в мире увеличилось в 6 раз и каждые 10-15 лет будет удваиваться. Во всех странах мира регистрируется рост заболеваемости СД. По оценкам экспертов ВОЗ, в 1995 г. больных СД было 135 млн, в 2001 г. их число достигло 175,4 млн, в настоящее время выявлены более 250 млн пациентов с СД, к 2025 г. это число возрастет до 300 млн и к 2030 г. достигнет 380 млн человек, причем на долю СД 2 типа (СД 2) будет приходиться от 92 до 97% всех случаев диабета. Эти данные позволили Американской диабетической ассоциации утверждать, что диабет принимает масштабы эпидемии . Диабетическая полинейропатия (ДПН) - наиболее часто встречающееся осложнение сахарного диабета. Распространенность ее колеблется в достаточно широких пределах (от 15 до 90%), причем у лиц с длительностью СД 15 лет это осложнение регистрируется более чем в 60% случаев.