Лечение артроза кистей рук в домашних условиях. Стадии болезни и их симптомы
Лечение артроза кистей рук в домашних условиях. Стадии болезни и их симптомы
Артроз межфаланговых суставов кистей рук – хроническое заболевание. Полностью излечиться от него нельзя, но остановить прогрессирование разрушения хрящевой ткани поможет обращение к травматологу, ортопеду, ревматологу при первых симптомах артроза. Это редкая патология. Она считается «женской», что связано с нарушениями гормонального фона в период менопаузы.
Причинами разрушения межфаланговых суставов рук являются:
- наследственность;
- особенности организма;
- врожденные заболевания.
При вторичном артрозе:
- профессиональная деятельность;
- стрессовые ситуации;
- травмы фаланг пальцев;
- воспалительные процессы – артриты, синовиты;
- возрастные изменения.

В зависимости от проявления и развития артроза мелких суставов кистей, выделяют 3 степени болезни: I, II и III. Для каждой характерны свои признаки. На I стадии
- Разрушаются молекулы протеогликанов (особых белков), ведущие к «высушенности» хряща. Теряются амортизационные, двигательные свойства мелких суставов верхних конечностей. Соединительная ткань уменьшается, возникает трение и деформация костей фаланг пальцев.
- После пробуждения отмечается скованность движений, периодически возникают легкие боли, которые проходят сами по себе. Когда человек двигает пальцами, слышен хруст, который многие ошибочно называют «отложением солей».
На II стадии:
- Поверхность фаланг пальцев, оставшись без смазки, разрушается. Происходит «перерождение» костной ткани, образуются остеофиты – наросты, заметные на рентгеновском снимке.
- Болевые ощущения обостряются в ночное время, после выполнения любой работы. Хруст в пальцах наблюдается при любых движениях. Поражение мелких суставов способствует ограничению подвижности.
III стадия:
- Характеризуется неподвижностью суставов, которые сильно разрушены. Остеофиты наглядно видны, образуя узелковые наросты: проксимальные (сбоку сустава) – Бушара, дистальные – Гебердена.
- Боль становится резкой, постоянной. Неприятные ощущения не покидают даже в состоянии покоя. Периодически возникают спазмы мышц рук, создавая впечатление «вывернутости».
Реабилитация после инсульта. Эффективная реабилитация после инсульта в домашних условиях, правила вторичной профилактики
Острое нарушение кровообращения мозга не приговор. Возможно ли быстрое и полное восстановление мозга и функциональности после инсульта?
При правильной реабилитации после инсульта в домашних условиях некоторые функции организма (речевая, зрительная, двигательная) могут быть частично или даже полностью восстановлены.
А правильный уход и поддержка улучшают качество жизни даже лежачего больного.
Как предотвратить осложнения при восстановлении после инсульта? При остром нарушении мозгового кровообращения . Происходит нарушение функций (речевой, двигательной, зрительной). Но благодаря явлению нейропластичности нервная система передает выполнение этих функций другим клеткам.
Чтобы передача произошла правильно, . Иначе существует вероятность, что процессы пойдут в другом направлении, вследствие чего сформируются компенсаторные движения, которые доставят неудобства и ухудшат качество жизни.
| частичное | полное | ||
| Любой вид | выраженные (грубый паралич, стойкие нарушения координации) | до 6 (возможность самообслуживания) | случается редко, процесс растягивается на годы |
| Тяжелые инсульты ( ишемические и геморрагические ) | паралич одной стороны тела, прочие дефекты | 12–24 (возможность сидеть) | невозможно |
Различают три уровня восстановления:
- истинное — возвращение к исходному состоянию;
- компенсаторное — передача функций от пострадавших структур здоровым;
- реадаптационное — при большом очаге поражения и невозможности компенсации нарушенной функции.

Восстановительный период делят на следующие периоды :
- ранний — до полугода болезни;
- поздний — полгода-год;
- резидуальный — после года.
Восстановление речи, психики, социальная реабилитация занимает больше времени.
Принципами реабилитации являются :
- раннее начало;
- систематичность;
- длительность;
- вовлечение в процесс медиков и близких.
Над возвращением к нормальной жизни работают специалисты разных направлений — неврологи, терапевты, логопеды, физиотерапевты, психологи и др.
Вашему вниманию
Уход за лежачими больными на дому
Еще до приезда больного следует подготовить следующие предметы:

- судно;
- памперсы для взрослых;
- впитывающие пеленки;
- противопролежневые круги, матрацы;
- шест у кровати или вожжи возле спинки;
- мягкий ковер возле кровати;
- кресло и др.
Ежедневно, 2 раза в день больного моют, чистят зубы, промывают слизистые, 1–2 раза в неделю чистят уши.
Чтобы не образовалось пролежней, постель расправляют, не оставляя складок . Тело разрешено смазывать специальным средством, приготовленным из 200 мл водки, 1 ст. шампуня, 1 л воды. Каждые 2–3 часа больного переворачивают набок.
При потере жевательной, глотательной функции пищу перетирают в пюре, кормят через коктейльные палочки. В качестве альтернативного питания используют детские консервы.
Кормление не проводят насильно — это вызывает рвоту. Если аппетит плохой, дают любимые блюда (в рамках назначенной диеты). Порции — небольшие, питание — 6 раз в день. Перед приемом пищи телу подопечного придают полусидячее положение.
Нередкое явление — недержание или задержка мочи . В последнем случае возникает потребность в катетеризации. При недержании, когда невозможно регулировать процесс медикаментозно или другими методами, используют гигиенические прокладки, памперсы.
Рекомендации для нележачих пациентов
Если больной способен самостоятельно двигаться, то первые действия — сидение.

Первые дни — по несколько минут, время постепенно увеличивают.
Следующий этап — стояние, затем ходьба , освоение переноса тяжести тела с одной ноги на другую.
Навыки ходьбы возвращаются постепенно. Чтобы не подворачивалась стопа, надевают высокую обувь.
Передвигаться нужно с опорой. Как опорное средство используют трость или специальную приставку с 3–4 ногами.
Диета и продукты питания
В меню включают такие продукты:
- растительные масла — рапсовое, соевое, оливковое, подсолнечное (не больше 120 г в сутки);
- морепродукты — не меньше 2 раз в неделю;
- овощи, фрукты, богатые клетчаткой, фолиевой кислотой — от 400 г ежедневно;
- очищенная вода — до 2 л в день (если нет противопоказаний).
Полезное действие на организм оказывают черника , содержащая большое количество антиоксидантов, и бананы, богатые калием.
Важно, чтобы больной получал достаточно фолиевой кислоты, витаминов А, Е, С, которые помогают преодолеть последствия недуга и снизить риск развития рецидива.
Мясо, рыбу, молочные продукты употребляют умеренно , нежирных диетических сортов. Продукты готовят на пару, тушат или варят. Слой жира с поверхности удаляют. Если правильно готовить эти продукты, то жирность сокращается вдвое.
Лечение позвоночника. Физические упражнения
Малоподвижный образ жизни губительно сказывается на состоянии организма. Эффективное лечение позвоночника в домашних условиях предполагает специальные упражнения. Существуют авторские комплексы лечебной физкультуры (академика Амосова, доктора Бубновского), можно воспользоваться рекомендациями и составить индивидуальную программу занятий.
Физкультура – главное лекарство от остеохондроза. Наклоны, повороты, закручивания, покачивания на спине – рекомендованные упражнения. Полезно выполнять висы на перекладине, использовать упражнения из йоги для растягивания позвоночника. Достаточное внимание нужно уделить укреплению мышц спины – подтягиваться, отжиматься. Есть ряд правил, которые нужно учесть, чтобы не навредить своему здоровью:
- лечебную гимнастику нужно начинать с разминки;
- скручивания нельзя делать при острой боли в поясничном отделе
- нежелательны прыжки, бег, их лучше заменить ходьбой, плаванием, велосипедной или лыжной прогулкой;
- при шейном остеохондрозе не всегда рекомендуются круговые вращения головой.
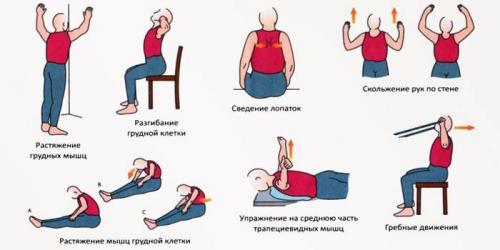
При выборе гимнастики нужно учитывать возраст, сложность упражнений, физическую подготовку. Заниматься лечебной физкультурой необходимо не менее 3 раз в неделю. Вылечить шейный остеохондроз дома самому поможет предложенный комплекс (все упражнения выполняются 10 раз):
- Сесть на стул, выпрямить спину, выполнить плавные повороты головы поочередно вправо и влево
- Исходное положение прежнее. Положить правую ладонь на правую щеку и мягко наклонять голову влево. Повторить упражнение в другую сторону.
- Сесть прямо, кисти сцепить на затылке, плавно наклониться вперед. Надавить руками на затылок, плавно опустить голову, подбородком коснуться груди, почувствовать натяжение мышц.
- Сесть, взяться руками сзади за край стула, медленно опустить голову назад, развести лопатки, вернуться в исходное положение.
- Поднять плечи, пытаться тянуться ними до мочек ушей, плечи опустить.
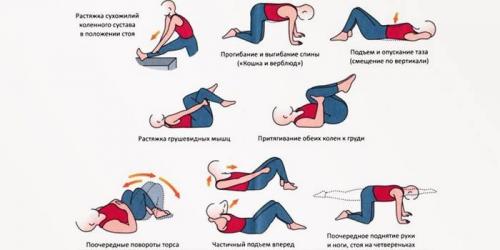
Преобладающими являются болевые ощущения в пояснице. Несложная регулярная гимнастика при поясничном остеохондрозе принесет больше пользы, чем постоянное применение обезболивающих препаратов (упражнения повторить 5-10 раз):
- Растягивание мышц спины – лечь на спину, поднять руки, носками тянуться вниз.
- Подъем таза – лечь на спину, согнуть ноги, руки в стороны, поднять таз (вдох), опустить (выдох).
Терафлекс
Фильтруемый список
Действующее вещество:
АТХ
Фармакологическая группа
Нозологическая классификация (МКБ-10)
Состав
| Капсулы | 1 капс. |
| активное вещество: | |
| глюкозамина гидрохлорид | 500 мг |
| хондроитина сульфат натрия | 400 мг |
| вспомогательные вещества: кислота стеариновая — 10 мг; магния стеарат — 5 мг; марганца сульфат — 1 мг |
Описание лекарственной формы
Прозрачные твердые желатиновые капсулы №00.
порошок белого или белого с желтоватым оттенком цвета и кристаллическими частицами.
Фармакологическое действие
— стимулирующее регенерацию хрящевой ткани .Фармакодинамика
Стимулирует регенерацию хрящевой ткани. Глюкозамин и хондроитина сульфат натрия принимают участие в синтезе соединительной ткани, способствуя предотвращению процессов разрушения хряща и стимулируя регенерацию ткани.
Введение экзогенного усиливает выработку хрящевого матрикса и обеспечивает неспецифическую защиту от химического повреждения хряща. Другим возможным действием глюкозамина является защита поврежденного хряща от метаболического разрушения, вызываемого и , а также собственное умеренное противовоспалительное действие.
служит дополнительным субстратом для образования здорового хрящевого матрикса. Стимулирует образование гиалуронона, синтез протеогликанов и коллагена типа II, а также защищает гиалуронон от ферментативного расщепления (путем подавления активности гиалуронидазы); поддерживает вязкость синовиальной жидкости, стимулирует механизмы репарации хряща и подавляет активность тех ферментов, которые расщепляют хрящ (эластаза, гиалуронидаза).
При лечении остеоартроза облегчает симптомы заболевания и уменьшает потребность в .
Фармакокинетика
Биодоступность глюкозамина при пероральном приеме — 25% (эффект первого прохождения через печень).
После абсорбции пероральной дозы радиоактивно меченый глюкозамин вначале обнаруживается в плазме и позднее проникает в ткани. Наибольшие концентрации обнаруживаются в печени, почках и суставном хряще. Около 30% принятой дозы длительно персистирует в тканях костей и мышц.
Выводится преимущественно почками в неизмененном виде; частично — через кишечник. 1/2 препарата составляет 68 ч.
Хондроитина сульфат
Абсорбция. При приеме внутрь хондроитина сульфата однократно в дозе 0,8 г (или 2 раза в сутки по 0,4 г) концентрация в плазме возрастает на протяжении 24 ч. Абсолютная биодоступность составляет 12%.
Метаболизм. Метаболизируется посредством десульфирования.
Элиминация. Выводится почками. T1/2 — 310 мин.
Показания препарата Терафлекс®
Дегенеративно-дистрофические заболевания суставов и позвоночника:
остеоартроз I–III стадии;
остеохондроз.
Противопоказания
гиперчувствительность;
тяжелая хроническая почечная недостаточность;
беременность;
период лактации;
возраст до 15 лет.
С осторожностью: сахарный диабет (рекомендуется периодически контролировать уровень глюкозы в крови, особенно в начале лечения); бронхиальная астма; сердечная и/или почечная недостаточность (при приеме хондроитина описаны единичные случаи развития отеков); повышенная чувствительность к морепродуктам.
При температуре не выше 25 °C.3 года.