Диагностика и лечение подагрического артрита. Лекарственные методы
- Диагностика и лечение подагрического артрита. Лекарственные методы
- Подагра лечение в домашних условиях. Лечение подагры
- Быстрое лечение подагры. Диагностика
- Подагра лечение. Купирование острого приступа подагрического артрита
- Лечение подагры водкой. Основные причины запрета
- Чего боится подагра. Подагра
- Подагра диагностика. Диагностика (амбулатория)
Диагностика и лечение подагрического артрита. Лекарственные методы
Лечение подагры противоотечными и обезболивающими препаратами поможет уменьшить симптомы заболевания. Анальгетики при подагре неэффективны.
Как лечить подагру в период обострения:
- колхицин и нестероидные противовоспалительные препараты — это первое, чем стоит лечить приступ подагры. Колхицин является растительным препаратом (производное безвременника). При приеме колхицина довольно часто возникают побочные эффекты (рвота, жидкий стул, сильный дискомфорт в животе, синдром мальабсорбции, геморрагический энтероколит, редко возникает миелосупрессия и гиперкоагуляция), поэтому стоит строго придерживаться рекомендуемых дозировок. Нестероидные противовоспалительные препараты (ацеклофенак, нимесулид, диклофенак, эторикоксиб) стоит принимать в максимальных терапевтических дозировках — меньшие могут быть неэффективны. Рекомендуется учитывать риск развития побочных реакций при их назначении у определённого контингента больных. К сожалению, использование НПВП ограничено вызываемыми ими побочными эффектами, которые включают гастро- и нефропатию, поражение печени и ЦНС, особенно у пожилых. При назначении колхицина надо помнить, что лечение будет более успешным, если его назначить в первые сутки и даже часы после развития приступа. Однократная доза не должна превышать 2 мг, а суммарная 4 мг Высокие дозы колхицина приводят к побочным эффектам( диарея, тошнота, рвота).
- глюкокортикоиды внутрисуставно, внутрь или парентерально, когда противопоказан колхицин, нестероидные противовоспалительные препараты или же лечение ими неэффективно. Эти препараты дают выраженный эффект, но должны быть назначены только врачом, злоупотребление глюкокортикоидами имеет необратимые последствия (развитие сахарного диабета, неконтролируемая артериальная гипертензия и т. д.);
- канакинумаб (Иларис) — моноклональные антитела к интерлейкину-1, используются у пациентов с частыми приступами (более трех приступов за последний год), которые не могут принимать колхицин и НПВП.
Подагра лечение в домашних условиях. Лечение подагры
Медикаментозное лечение подагры
Для лечения острой формы заболевания могут быть использованы следующие препараты при подагре:
- нестероидные противовоспалительные препараты, такие как диклофенак (один из наиболее популярных препаратов в лечении подагры), ибупрофен, напроксен, нимесилуд, мелоксикам и др.;
- колхицин - очень эффективное средство для лечения подагры, которое следует использовать только в случае;
- внутрисуставные инъекции кортикостероидов (при поражении одного сустава);
- средства, снижающие уровень мочевой кислоты в крови: аллопуринол, фебуксостат;
- средства, повышающие выведение мочевой кислоты с мочой (урикозурические препараты): бензобромарон, пробенецид и др.
Физиотерапевтические процедуры
В острой фазе подагры пациентам назначают аппликации димексида.
В хронической фазе используют фонофорез с гидрокортизоном, магнитолазеротерапию, различные виды аппликаций (из парафина, лечебной грязи, озокерита), а также разнообразные бальнеологические ванны (йодо-бромные, радоновые, хлоридно-натриевые, сероводородные). Это улучшает кровоснабжение в суставах, способствует рассасыванию кристаллов мочевой кислоты, снижению воспалительного процесса в суставах.
Хирургическое лечение при подагре
Хирургическое лечение подагры рекомендуется при:
- наличии крупных тофусов;
- появлении незаживающих свищей после вскрытия тофусов;
- изъязвлении тканей.
Диета при подагре
Диета при подагре подразумевает ограничение продуктов с высоким содержанием пуринов (мочевой кислоты), таких как:
- красное мясо (говядина, баранина, свинина);
- птица (курятина, индейка и др.)
- субпродукты (печень, почки);
- морепродукты;
- алкоголь;
- бобовые (горох, фасоль);
Рекомендуется включать в свой рацион фруктовые соки, молочные продукты, овощи (морковь, сельдерей, картофель), фрукты (апельсины, вишня, киви) и хлеб.
В ограниченном количестве можно употреблять кофе, некрепкий чай, сливочное масло, грибы, картофельные клецки, мороженое, рыбу, ветчину, вареные яйца.
Самолечение подагры может привести к опасным последствиям! Обратитесь к профессионалам!
В нашей клинике проводится комплексное обследование и лечение подагры,,,,,,,и других.
Мы знаем, как быстро убрать суставную боль, облегчить ваше состояние и добиться стойкой ремиссии заболевания!
Быстрое лечение подагры. Диагностика
Клиническая характеристика основных симптомов подагры.
Демонстрация кристаллов моноурата натрия (МУН) в синовиальной жидкости или в содержимом тофуса позволяет поставить определенный диагноз подагры (уровень доказательности IIb). Специфичность метода поляризационной микроскопии для демонстрации кристаллов крайне высока.
Основным клиническим проявлением, который позволяет заподозрить подагру является острый артрит. Острая атака с быстрым развитием выраженной боли и воспаления, которые достигают максимума в течение 6-12 часов, особенно сопровождающиеся эритемой, высоко подозрительны в отношении микрокристаллического воспаления, хотя не специфичны для подагры (уровень доказательности IIb).
Рутинный поиск кристаллов рекомендуется в любой синовиальной жидкости, полученной из воспаленного сустава у больных с отсутствием определенного диагноза (уровень доказательности IV).
Пунктировать суставы в диагностических целях можно и в межприступный период. Идентификация кристаллов МУН из невоспаленного сустава обеспечивает определенный диагноз в межприступном периоде (уровень доказательности IIb).
Подагра и сепсис могут сосуществовать, поэтому при подозрении на септический артрит окраска по грамму и исследования культуры синовиальной жидкости должны выполняться даже в случае идентификации кристаллов МУН (уровень доказательности IIb). Гораздо чаще септического артрита развиваются нагноения мягких тканей в области вскрывшихся подкожных тофусов.
Несмотря на то, что ГУ является наиболее важным фактором риска подагры, сывороточный уровень МК не является фактором исключения или подтверждения подагры: многие люди с ГУ не развивают подагры, а во время острой атаки сывороточный уровень МК может быть нормальным (уровень доказательности Ib).
Почечная экскреция мочевой кислоты должна определяться у некоторых больных подагрой, имеющих семейную историю подагры с ранним началом, начало подагры ранее 25 лет, с анамнезом МКБ (уровень доказательности IIb).
Рентгенологическое исследование суставов помогает в проведении дифференциального диагноза и может демонстрировать типичные признаки хронической подагры, но бесполезно в ранней диагностике подагры (уровень доказательности IIb). Формирование внутрикостных тофусов часто происходит одновременно с подкожными тофусами, в связи с чем, рентгенологическое исследование используется для определения тяжести тофусного поражения. В действительности, при остром подагрическом артрите, рентгенологические изменения не всегда могут быть полезны для постановки диагноза подагры. Тем не менее, в ряде ситуаций выполнение рентгенограмм вполне оправдано для проведения дифференциального диагноза с травмами и т.д.
Факторы риска подагры и сопутствующие болезни должны выявляться, включая признаки метаболического синдрома (ожирение, гипергликемия, гиперлипидемия, гипертензия) (уровень доказательности Ia или Ib для отдельных факторов).
Источник: https://shkola-krasoty.com/stati/simptomy-podagry-na-rukah-klinicheskie-formy-podagry
Подагра лечение. Купирование острого приступа подагрического артрита
В современных рекомендациях в качестве препаратов первой линии противовоспалительной терапии рассматриваются нестероидные противовоспалительные средства (НПВС), колхицин и глюкокортикостероиды (ГК) . Сравнительно недавний систематический обзор показал, что НПВС (в том числе селективные ингибиторы ЦОГ-2), ГК (перорально и внутримышечно), колхицин и ингибитор ИЛ-1β (канакинумаб) являются эффективными методами лечения острых приступов . Целесообразность персонифицированного выбора режима терапии обусловлена и индивидуальными особенностями больного, и гетерогенностью собственно подагрического процесса, протекающего с вовлечением многих органов и систем организма, что существенно модифицирует фармакодинамику препаратов, приводя к кумуляции нежелательных эффектов.
Терапия НПВС занимает лидирующие позиции в лечении как острого приступа, так и хронического подагрического артрита. Считается, чем раньше назначен препарат, тем быстрее может быть достигнут анальгетический эффект. НПВС следует использовать в максимальных суточных дозах, которые могут быть уменьшены по мере ослабления симптоматики. Выбор конкретного НПВС во многом зависит от личных предпочтений. И селективные ингибиторы ЦОГ-2, и традиционные НПВС эффективны при лечении острых приступов подагрического артрита. Недавний систематический обзор, объединяющий результаты шести рандомизированных клинических исследований (851 пациент), продемонстрировал одинаковый эффект эторикоксиба (120 мг в сутки), индометацина и диклофенака при остром артрите, с лучшей у эторикоксиба переносимостью со стороны желудочно-кишечного тракта . Другой селективный ингибитор ЦОГ-2 — целекоксиб также обнаружил сопоставимый с индометацином эффект в отношении умеренной и выраженной боли у пациентов с острым подагрическим артритом . Еще в одном систематическом обзоре был сделан вывод о том, что НПВС и селективные ингибиторы ЦОГ-2 обнаруживают эквивалентные преимущества в плане уменьшения боли, отечности и улучшения общего самочувствия, однако традиционные НПВС отличаются большей частотой отмены из-за нежелательных явлений .
Лечение подагры водкой. Основные причины запрета
Лечение подагры предполагает пожизненный прием лекарств, которые помогают нормализовать уровень мочевой кислоты и предотвращают кристаллизацию ее солей. Но основная часть терапии – коррекция рациона питания. Грамотно подобранная диета не только минимизирует риск осложнений, но и позволяет уменьшить объем лекарств.
Любая диета и правильное питание предполагают отказ от алкоголя, так как спиртосодержащие напитки пагубно отражаются на функционировании внутренних органов и систем организма. Особенно вреден алкоголь для людей с сердечно-сосудистыми заболеваниями, патологиями печени и почек. На вопрос, можно ли пить алкоголь при подагре, врачи дают однозначно отрицательный ответ, что обусловлено следующими причинами:
- даже минимальное количество спиртного может спровоцировать сильную болезненность в суставах уже через несколько часов после застолья;
- этанол нейтрализует фармакологическое действие многих препаратов и повышает риск возникновения местных и системных побочных эффектов;
- распитие спиртного ведет к нарушению кровообращения, из-за чего к сочленениям не поступают питательные вещества и витамины;
- алкоголь провоцирует застой жидкости в околосуставных тканях, из-за чего болезненность усиливается.
Но самое главное – вино, пиво и более крепкие напитки ухудшают работу почек, из-за чего их активность снижается, а риск формирования конкрементов существенно возрастает. Почки утрачивают способность очищать кровь, концентрировать и выводить урину, что приводит к образованию тофусов в сочленениях.
Чего боится подагра. Подагра
Общие сведения
Подагра является одним из распространенных видов артрита (воспаления суставов). Подагра возникает чаще у мужчин (преимущественно среднего возраста), чем у женщин.
Причины
Возникновение заболевания тесно связано с количеством мочевой кислоты, которая возникает в результате переработки в организме определенных продуктов питания, богатых пуринами.
В норме мочевая кислота выводится почками с мочой. Однако у пациентов с подагрой мочевой кислоты или слишком много образуется, или она плохо выводится почками, в результате в организме накапливаются ее излишки. Когда мочевой кислоты слишком много в организме, она начинает откладываться в суставах в виде крошечных кристаллов, что и приводит у воспалении и боли. Следует иметь в виду, что четкой связи между уровнем мочевой кислоты в крови и развитием подагры нет – в некоторых случаях приступы подагры развиваются у людей, у которых уровень мочевой кислоты находится в пределах нормы.
Повышение уровня мочевой кислоты в организме может быть связано с нарушением функции почек, а также с приемом некоторых лекарственных препаратов.
Симптомы подагры
Возникает острая боль, отек и покраснение сустава (обычно одного или двух). Такое острое состояние (его часто называют приступом подагры) может продолжаться в течение нескольких дней или недель (если не проводить никакого лечения). Приступ подагры часто возникает в ночное время, сустав становится горячим на ощупь и очень чувствительным даже к легким прикосновениям.
Очень часто поражаются суставы большого пальца на стопе, но могут быть вовлечены и другие суставы (голеностопный, коленный, пальцев рук и кисти). В некоторых случаях одновременно воспаляются сухожилия сустава.
Осложнения
Если приступы подагры возникают часто и в течение длительного времени, то это может приводить к серьезному повреждению суставов и к ограничению их подвижности. В некоторых случаях под кожей суставов или вокруг ушной раковины отмечаются белые узелки (тофусы), которые являются скоплением кристаллов мочевой кислоты.
Что можете сделать Вы
Следует обратиться к врачу, чтобы точно поставить диагноз. Чем быстрее вы обратитесь к врачу, тем раньше будет начато лечение. При правильно подобранной терапии обострение подагры проходит через 1-2 дня. Если у вас действительно подагра, то, кроме выполнения всех предписаний врача, следует очень строго соблюдать диету.
Вам нельзя употреблять (особенно в период обострения) все продукты, богатые пуринами: мясные субпродукты (сердце, почки, печень, мозги и т.д.), жирные сорта рыбы (особенно в период обострения), соленую и жареную рыбу, консервы (мясные и рыбные), острые и соленые сыры, красное мясо и продукты из него, сало, супы на мясном, курином, рыбном, грибном бульоне; копченые мясные продукты, бобовые (чечевица, горошек, бобы, фасоль, соя).
Не следует употреблять спиртные напитки, которые повышают содержание мочевой кислоты и ухудшают выведение её почками (пиво, коньячные напитки, шипучие и десертные вина).
Рекомендуется пить достаточное количество воды, зеленого чая.
При приступе подагры необходимо обеспечить достаточный отдых для пораженных суставов и постараться как можно меньше травмировать сустав одеждой или обувью.
Следите за своим весом. Однако любую программу по снижению веса следует проводить под контролем врача, т.к. резкая потеря веса может привести к обострению подагры.
Обязательно расскажите врачу обо всех лекарственных препаратах, которые вы принимаете.
Что может сделать врач
Врач должен поставить диагноз, проведя различные дополнительные исследования (включая анализ крови и определение уровня мочевой кислоты). При длительно протекающей подагре может потребоваться рентгенологическое обследование суставов.
Врач назначит медикаментозную терапию в период обострения, даст рекомендации по диете и режиму физических нагрузок и двигательной активности.
По результатам проведенных дополнительных исследований врач подберет лечение, направленное на снижение уровня мочевой кислоты в крови. Имейте в виду, что лекарства, назначаемые в период обострения, не предназначены для длительного приема и, как правило, не влияют на уровень мочевой кислоты.
Профилактика подагры
Если в вашей семье есть случаи заболевания подагрой, то вы находитесь в группе риска. В этом случае рекомендуется контролировать уровень мочевой кислоты в крови регулярно, а также стараться придерживаться здорового образа жизни. Подагра часто возникает у лиц с повышенной массой тела и высоким артериальным давлением. Правильное питание с ограничением мясных и других богатых пуринами продуктов играет решающую роль в профилактике подагры.
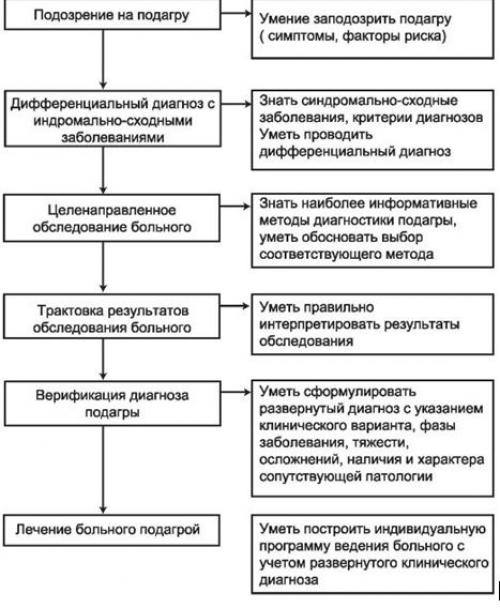
Подагра диагностика. Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы:
· Внезапное начало, быстрое нарастание интенсивных болей, как правило, в одном суставе, чаще в I ПФС стопы
· Выраженность локальных признаков воспаления в суставе: гиперемия кожи, припухлость и нарушение функции поражённого сустава.
· Чаще развивается в ночное время или ранние утренние часы, длительность атаки без лечения варьирует от 1 до 10 дней.
· Наличие общих признаков воспаления: повышение температуры, слабость.
Анамнез:
· Острый подагрический артрит может быть спровоцирован приёмом алкоголя, погрешностями в диете, травмой, переохлаждением, хирургическими процедурами, посещением сауны, обострением сопутствующих заболеваний, приемом лекарственных препаратов (диуретиков).
Физикальное обследование:
Суставной синдром:
· первая подагрическая атака проявляется поражением первого плюснефалангового сустава (I ПФС) стопы (характерна для 90% больных), но могут вовлекаться локтевые, коленные и другие суставы стопы, а также суставы кистей;
· гиперемия кожи, припухлость, резкое нарушение функции пораженного сустава;
· общими признаками воспаления: повышенной температурой, слабостью, ознобом;
Особенности подагрического артрита в зависимости от пола и возраста:
· у мужчин преимущественно поражаются суставы стопы, особенно большого пальца;
· у женщин в начале заболевания чаще развивается олиго- или полиартрит (связано с тем, что у женщин подагра развивается в более пожилом возрасте), чаще поражаются суставы кистей;
· у лиц пожилого возраста чаще наблюдается полиартрикулярный вариант начала подагрического артрита: поражение суставов верхних конечностей (включая мелкие суставы кистей).
Особенности течения подагрического артрита в зависимости от cтадии:
· При остром подагрическом артрите - полное спонтанное выздоровление и отсутствие симптомов между приступами. Без лечения наблюдаются учащение атак, более затяжное течение, вовлечение в процесс новых суставов.
· Межприступная («интервальная») подагра и рецидивирующий подагрический артрит - характерно сокращение продолжительности бессимптомного периода, учащение и удлинение приступов артрита, то есть переход в хроническое течение болезни.
· Хроническая тофусная подагра - стойкий хронический артрит, тофусы (часто множественные), поражения почек.
Тофусы:
· подкожно или внутрикожно в области пальцев кистей и стоп, коленных суставов, на локтях, ушных раковинах;
· иногда с изъязвлением кожи и выделением содержимого в виде пастообразной белой массы, содержащей кристаллы МУН;
· внутрикостно;
· могут образовываться практически в любых участках тела и во внутренних органах.
Поражение почек:
· мочекаменная болезнь;
· хроническая уратная (подагрическая) нефропатия;
· острая почечная недостаточности.
Осложнения, связанные с сопутствующей патологией :
· ожирение;
· сахарный диабет;
· артериальная гипертензия;
· гиперлипидемия, особенно гипертриглицеридемия;
· атеросклеротическое поражение сосудов.
Лабораторные исследования:
· Общий анализ крови - нейтрофильный лейкоцитоз, ускорение СОЭ;
· Общий анализ мочи - стойко кислая рН мочи (5,0), протеинурия, гематурия, снижение относительной плотности мочи, кристаллурия (ураты и др.);
· Биохимические исследования крови - повышение уровня мочевой кислоты в крови – гиперурикемия (у мужчин – более 0,42 ммоль/л (более 7 мг/дл), у женщин - более 0,36 мммоль/л), но в острый период возможна нормоурикемия, дислипидемия (гиперхолестеринемия, снижение ЛПВП, повышение ЛПНП и триглицеридов) - при наличии сопутствующей кардиоваскулярной патологии;
гипергликемия – при нарушениях углеводного обмена; повышение уровня креатинина – при наличии подагрической нефропатии.
· СРБ – положительный;
· Повышенная суточная экскреция мочевой кислоты с мочой – гиперурикозурия (более 1100 мг/сут), может быть снижена из-за нарушения функции почек;
· Поляризационная микроскопия синовиальной жидкости, содержимого тофусов или других тканей – обнаружение кристаллов МУН иглообразной формы с отрицательным двойным преломлением луча.
Инструментальные исследования:
· R-графия пораженных суставов: симптом «пробойника»-типичный, но поздний рентгенологический критерий, в начале болезни могут быть неспецифические признаки - сужение суставной щели, деструкция суставной поверхности, субкортикальные кисты;
· УЗИ почек - наличие конкрементов различных размеров, коралловидный нефролитиаз.