Суставные поверхности покрыты. Суставы
- Суставные поверхности покрыты. Суставы
- Причина подскакивания ножа на поверхности парафинового блока. ЗАЛИВОЧНЫЕ СРЕДЫ
- Мезенхима. Мезенхимома. Особенности мезенхимомы.
- Текучим паром стерилизуют. Стерилизация текучим паром
- Возбудители газовой гангрены. Газовая гангрена
- Гепатит, а передается путем. Пути заражения болезнью Боткина
- Эозинофилы в мокроте обнаруживаются при. Эозинофилы общий анализ мокроты норма
Суставные поверхности покрыты. Суставы
Суста́вы
Суставы (articulationes; синоним сочленения) — подвижные соединения костей скелета, которые участвуют в перемещении отдельных костных рычагов относительно друг друга, в локомоции (передвижении) тела в пространстве и сохранении его положения.
Различают фиброзные и хрящевые соединения костей. К фиброзным соединениям относят синдесмозы, швы (см. Череп ) и вколачивание— зубоальвеолярное соединение (см. Зубы ), а к хрящевым — синхондрозы (например, черепа, грудины), симфизы (например, рукоятки грудины, межпозвоночный, лобковый), синовиальные соединения (суставы). Так называемые неподвижные сочленения костей, или синартрозы, в свою очередь, подразделяют на синдесмозы и синхондрозы. Синдесмоз — непрерывное соединение костей посредством соединительной ткани, например костей черепа, остистых отростков позвонков, костей предплечья и голени (межкостная мембрана). Особыми формами синдесмозов являются роднички и связки. Синхондроз — непрерывное соединение костей посредством хрящевой ткани. По длительности существования их делят на временные, т.е. существующие до определенного возраста и затем замещающиеся на синостозы (например, между эпифизом и метафизом, между тремя костями таза, сливающимися в единую тазовую кость), и постоянные, т.е. присутствующие в течение всей жизни (например, клиновидно-затылочный синхондроз, каменисто-затылочный синхондроз). Клиновидно-решетчатый синхондроз превращается не в синостоз, а в симфиз. В полуподвижных сочленениях костей, или симфизах (раньше их называли переходными соединениями, полусуставами или гемиартрозами), так же как и в синхондрозах, кости соединены между собой хрящевой тканью, однако они имеют зачаток суставной полости, что позволяет совершать небольшие движения. В подвижных соединениях костей, или диартрозах (истинных синовиальных суставах), кости полностью отделены друг от друга хрящом. Суставные поверхности сочленяющихся костей в диартрозах окружены суставной капсулой, между ними образуется суставная полость. В детском возрасте суставные концы соединяющихся костей состоят из хрящевой ткани, которая затем трансформируется в костную. Некоторые суставы и у взрослых образованы полностью хрящевыми образованиями, например суставы гортани (перстнещитовидный, перстнечерпаловидный и др.), межхрящевые суставы реберных хрящей, суставной сумкой которых служит надхрящница. Наряду с постоянными истинными синовиальными суставами в корме встречаются и некоторые добавочные суставы. Так, в части случаев кроме постоянного плечевого сустава формируется добавочный субакромиальный С., образованный большим бугорком плечевой кости и акромионом. Существуют также добавочные клювоключичные, ключично-реберные суставы и др. От ложных суставов (псевдоартрозов) они отличаются тем, что их появление не связано с патологическим процессом.
Причина подскакивания ножа на поверхности парафинового блока. ЗАЛИВОЧНЫЕ СРЕДЫ
Для получения тонких (до 6 мкм) гистологических срезов необходимо фиксированный и промытый материал залить в плотную среду, предварительно пропитав ею кусочки тканей. В зависимости от способа растворения все заливочные среды разделяют на растворимые в органических растворителях и водорастворимые. К первым относятся парафин, пластические полимеры на основе парафина, целлоидин, ко вторым — желатин, полиэтиленгликоли, полиэфиры, некоторые метакрилаты и т.д.
1.Заливка ткани в парафин
Парафин — смесь высокомолекулярных предельных углеводородов, продукт перегонки нефти; растворяется в анилине, бензоле, бергамотном масле, целлозольве, хлороформе, декалине, диоксане, бутаноле, пропаноле, толуоле, трихлорэтилене, ксилоле. Каждый из этих растворителей можно использовать в качестве промежуточной среды между спиртом и парафином. Температура плавления различных парафинов от 27 до 62 °С. В гистологической технике применяют парафин с температурой плавления 56 °С. Зарубежные фирмы производят специальный парафин для гистологических исследований, содержащий различные пластические полимеры, такие как диметилсульфоксид. Их коммерческие названия «Парапласт», «Парапласт плюс», «Гистопласт С», «Гистозес».
Важнейшим условием успешной заливки материала является своевременная смена реактивов в процессе их загрязнения, а также соблюдение рекомендуемых временных и температурных параметров. Кроме того, нужно стремиться к тому, чтобы одновременно заливать одинаковые по толщине и плотности кусочки ткани.
Мезенхима. Мезенхимома. Особенности мезенхимомы.
Мезенхимома (ангиофибролипома, рабдомиофиброангиолипома, ангиолипосаркома, остеофибролипома и т. д.) опухоль сложного строения, состоящая из производных нескольких тканей мезенхимного происхождения. Впервые детально изучивший эту опухать G. Gilmour (1942) описал ее как новообразование, по своей структуре близкое к мезенхиме, с начальными признаками дифференцировки. Позже термин «мезенхимома» получил более широкое толкование и им стали обозначать опухали, в которых представлены разные производные мезенхимы, т е. являющиеся мезенхимальными тератомами.
В настоящее время многие склонны оба толкования выделять и объединять однокомпонентные мезенхимомы , строение которых близко к мезенхиме, и многокомпонентные или дифференцированные мезенхимомы, в состав которых входят несколько производных мезенхимы. Опухоли 2-й группы встречаются чаще.
Мезенхимома относится к редким опухолям. Локализуется преимущественно в толще мышц конечностей, особенно бедра (нередко параоссально), в забрюшииной клетчатке, на шее. Имеет форму узла. Может достигать большого размера, особенно при забрюшннной локализации. Макроскопически чаще всего определяют как фибролипому, фибролипоостеому и т. п. Обычно опухоль растет медленно, иногда же характеризуется быстрым ростом Склонна к рецидивам, может озлокачествляться. Микроструктура отличается пестротой беспорядочно перемешанные участки жировой, фиброзной, рыхлой соединительной, сосудистой тканей, островки кроветворения, островки хряща, кости, недифференцированная ткань типа мезенхимы. Последняя представлена полиморфными клетками — звездчатыми, веретенообразными, овальными, заключенными в аморфную миксоматозную основную субстанцию с небольшим количеством аргирофильных и коллагеновых волокон, сосудов капиллярного или синусоидного типа. Клетки образуют синцитий, реже — лежат изолированно. Местами в них намечается липобластическая дифференцировка.
Текучим паром стерилизуют. Стерилизация текучим паром
(дробная стерилизация) производится в аппарате Коха или автоклаве при незавинченной крышке и открытом выпускном кране. Аппарат Коха представляет собой металлический полый цилиндр с двойным дном. Пространство между верхней и нижней пластинкой дна заполняют на 2/3 водой (для спуска оставшейся после стерилизации воды имеется кран).Крышка аппарата конической формы имеет в центре отверстие для термометра и несколько небольших отверстий для выпуска пара. Стерилизации текучим паром подвергаются, в основном, питательные среды, свойства которых изменяются при температуре выше 100° (питательные среды с аммиачными солями, молоко, желатин, картофель, некоторые углеводы). Стерилизацию проводят по 15-30 мин в течение трех дней подряд. При первой стерилизации погибают вегетативные формы микробов, некоторые споры при этом сохраняются и прорастают в вегетативные особи в процессе хранения питательных сред при комнатной температуре, погибая при последующих прогреваниях.Тиндализация - дробная стерилизация с применением температуры ниже 100 °С, предложенная Тиндалем. Используется для стерилизации материалов, легко разрушающихся при высокой температуре (сывортки, витамины). Стерильность достигается повторным прогреванием объекта при температуре 60 °С по часу ежедневно в течение 5-6 дней подряд.
Пастеризация - частичная стерилизация многих пищевых продуктов (вино, пиво, соки), проводится при 65-80 °С в течение 10-60 мин (споры микроорганизмов не уничтожаются).
Возбудители газовой гангрены. Газовая гангрена
Газовая гангрена — возбудитель болезни, симптомы и варианты лечения
Газовая гангрена – заболевание, вызванное анаэробной инфекцией. Часто наблюдается при пулевых ранениях, открытых ранах или сильных ушибах, переломах или отрывах частей тела, внутренних разрывах органов и прочих серьезных травм. Спектр расширения гангрены напрямую зависит от глобальности повреждений покровов и тканей.В качестве возбудителя выступают микробы анаэробного типа. Средой их обитания, а также основным источником питания, выступают омертвевшие ткани, которые неизбежно появляются в ранах.
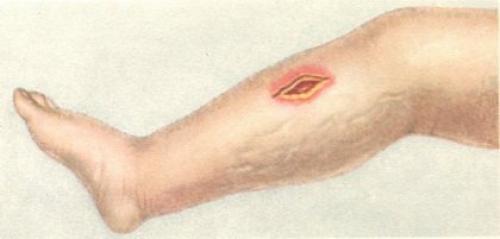
Что это такое?
Газовая гангрена – это очень тяжелый инфекционный процесс, который развивается в результате инфицирования ран анаэробными бактериями, обитающими в земле и уличной пыли.
Особенно предрасположены к возникновению газовой гангрены пациенты с обширными ранами, сопровождающимися массивным размозжением мышечной ткани, возникновением карманов и участков с плохим кровоснабжением.
Возбудители газовой гангрены
Основной возбудитель газовой гангрены — Clostridium perfringens. Также инфекцияможет быть ассоциирована с Clostridium septicum, Clostridium histolyticum, Clostridium bifermentans, и др.
Clostridium perfringens относится к анаэробным организмам, полностью приспособленным жить в бескислородных условиях. Обитает в почве, фекалиях животных, сточных водах – везде, куда может попасть их кишечника человека или животного. Клостридии долгое время могут сохранять жизнеспособность, так как образуют защитную капсулу для устойчивости во внешней среде. Кроме того, клостридии приспособлены выживать в экстремальных условиях, достаточно устойчивы к воздействию высоких и низких температур, ультрафиолетовых лучей, химических дезинфицирующих веществ.
Токсин клостридий, попадая в пищеварительный тракт с зараженной пищей, вызывает тяжелую интоксикацию, которая может закончиться летально.
Раны, зараженные Clostridium perfringens, могут стать причиной гангрены. При этом важным условием для этого является отсутствие к ране доступа кислорода и артериальной крови. Обычно такие поражения бывают от острых тонких предметов (ножа, шила, гвоздя), которые проникают вглубь тканей, не задевая крупные сосуды и не вызывая сильного кровотечения. Если из раны вытекло большое количество крови, скорее всего она очистилась естественным способом от всех микроорганизмов. Другой возможный вариант благоприятных условий для размножения клостридий – обширная рваная рана, с участками отделенных тканей лишенными кровоснабжения, фасциальными карманами. Такие условия могут создаваться в ранах на нижних конечностях. Заражение раны клостридиями чаще происходит с землей или фекалиями животных.
Наиболее благоприятная среда для размножения Clostridium perfringens — рН 7,2-7,4; наличие глюкозы, белка; отсутствие кислорода; t 39-43°С. Диагностическими критериями наличия в ране клостридий является выделение методом газовой хроматографии пропионовой, масляной, уксусной кислот.
Классификация
Характер развития заболевания зависит от разновидности возбудителя инфекции – клостридии. Различают виды газовой гангрены:
| Классическая форма | Характеризуется наличием большого количества газа, отсутствием гнойных выделений и умеренной отечностью. С увеличением поражения мышц конечность приобретает бурый цвет. Нарастание интоксикации вызывает исчезновение пульса на местных периферических артериях. |
| Путридная (гнилостна) форма | Название произошло через присоединение к возбудителю инфекции анаэробной клостридии – гнилостных микроорганизмов. Характеризуется высокой степенью поражения, бурным течением – мгновенно распространяется на клетчатку и мышцы, развивается обширный некроз. С гноем из раны выделяются куски некрозных тканей. Разрушение артерий сопровождается кровотечением. |
| Флегмонозная форма. | Самая легкая форма. Отличается небольшим отеком, выделением гноя с пузырьками газа. Мышцы в области повреждения розовые с небольшими участками некроза. Кожа теплая без изменения окраски, пульс сохранен. |
| Отечно-токсическая форма. | Отек развивается моментально, газовых выделений мало, гнойные выделения отсутствуют. Подкожная клетчатка приобретает зеленоватый оттенок, исчезает пульс на местных периферических артериях. |
Гепатит, а передается путем. Пути заражения болезнью Боткина
Каким образом происходит заражение? Инфекция передается фекально-оральным путем, то есть при употреблении продуктов или воды, загрязненных остатками испражнений больного человека.
Часто такие ситуации происходят при прорывах сточных труб, стихийных бедствиях, использовании речной воды в домашних условиях. Употребление пищи в ресторанах также может сопровождаться риском заражения болезнью Боткина, если санэпидемстанция не следит за состоянием здоровья работников. Зато не стоит бояться передачи гепатита А по наследству, даже если мама имела неосторожность во время беременности заразиться вирусом.
Вирус теплолюбив, поэтому вспышки заболевания наблюдаются в летний период.
Как передается гепатит А:
- При контакте с больным человеком без соблюдения правил гигиены (в том числе через рукопожатие, слюну, половые контакты). Поэтому особенно важно в местах скопления людей — школах, интернатах, рынках — мыть руки и не пренебрегать санитарными правилами. При соблюдении правил гигиены и ограничении себя от контакта с больным человеком, в том числе бесед, поцелуев, риск заражения сводится к минимуму.
- Через зараженную пищу и воду. Опасность несут в себе сырая вода из-под крана, продукты питания, которые не прошли термическую обработку (салаты, грязные овощи, фрукты и ягоды). Достаточно прокипятить воду в течение 5 минут, и вирус будет уничтожен. Летом безопасно употреблять только тщательно вымытые овощи и фрукты.
- Трансмиссивным путем передачи вируса — через насекомых. Как передается гепатит А через мух, ученые до конца не выяснили, но эту версию также берут во внимание. Особое внимание следует обратить на такие продукты питания, как сухофрукты и сушеная рыба, купленные с прилавков. Именно на них чаще всего садятся мухи. Если не провести термическую обработку, употреблять такую еду не стоит.
- Очень редко гепатит А передается парентеральным путем (через кровь).
Эозинофилы в мокроте обнаруживаются при. Эозинофилы общий анализ мокроты норма
Анализ мокроты расшифровка — это микроскопическое изучение клеток и их расшифровка. которая позволяет установить активность процесса при хронических болезнях бронхов и легких, диагностировать опухоли легкого.
Расшифровка анализа мокроты позволяют выявить различные заболевания.
Эозинофилы, составляют до 50-90% всех лейкоцитов, повышенные эозинофилы диагноструют заболевания:
- аллергические процессы;
- бронхиальная астма;
- эозинофильные инфильтраты;
- глистная инвазия лёгких.
Если количество нейтрофиов более 25 в поле зрения это говорит о наличии в организме инфекционного процесса.
Плоский эпителий, более 25 клеток в поле зрения — примесь отделяемого из полости рта.
Эластические волокна — Деструкция лёгочной ткани, абсцедирующая пневмония.
Спирали Куршмана диагностируют — бронхоспастический синдром, диагностика астмы.
Кристаллы Шарко-Лейдена диагностируют — аллергические процессы, бронхиальная астма.
Альвеолярные макрофаги — Образец мокроты идет из нижних дыхательных путей.
Мокрота выделяется при разнообразных заболеваниях органов дыхания. Анализ мокроты собирать ее лучше утром, перед этим надо прополоскать рот слабым раствором антисептика, затем кипяченой водой.
При осмотре отмечают суточное количество мокроты характер, цвет и запах мокроты, ее консистенцию, а также расслоение при стоянии в стеклянной посуде.
Анализы мокроты могут содержать:
- клеточные элементы крови,
- опухолевые клетки,
- простейшие микроорганизмы,
- личинки аскарид,
- растительные паразиты,
- различные бактерии и др.
Повышенное выделение мокроты наблюдается при:
- отеке легких;
- абсцессе легких;
- бронхоэктатической болезни.
Если увеличение количества мокроты связано с нагноительным процессом в органах дыхания, это является признаком ухудшения состояния больного, если с улучшением дренирования полости, то расценивается как положительный симптом.
- гангрене легкого;
- туберкулезе легких, который сопровождается распадом ткани.
Пониженное выделение мокроты наблюдается при:
- остром бронхите;
- пневмонии;
- застойных явлениях в легких;
- приступе бронхиальной астмы (в начале приступа).
Зеленоватый
Зеленоватый цвет мокроты наблюдается при:
- абсцессе легкого;
- бронхоэктатической болезни;
- гайморите;
- посттуберкулезных нарушениях.
Различные оттенки красного
Отделение мокроты с примесью крови наблюдается при:
- туберкулезе;
- раке легкого;
- абсцессе легкого;
- отеке легких;
- сердечной астме.
Ржавый цвет мокроты наблюдается при:
- очаговой, крупозной и гриппозной пневмонии;
- туберкулезе легких;
- отеке легких;
- застойных явлениях в легких.
Иногда на цвет мокроты влияет прием некоторых лекарственных препаратов. При аллергии мокрота может быть ярко-оранжевого цвета.
Желто-зеленый или грязно-зеленый
Желто-зеленый или грязно-зеленый цвет мокроты наблюдается при различной патологии легких в сочетании с желтухой.
Черноватый или сероватый
Черноватый или сероватый цвет мокроты наблюдается у курящих людей (примесь угольной пыли).
Гнилостный запах мокроты наблюдается при:
- абсцессе легкого;
- гангрене легкого.
При вскрытии эхинококковой кисты мокрота приобретает своеобразный фруктовый запах .
- бронхите, осложненном гнилостной инфекцией;
- бронхоэктатической болезни;
- раке легкого, осложненном некрозом.
Двухслойная мокрота
Разделение гнойной мокроты на два слоя наблюдается при абсцессе легкого.
Трехслойная
Разделение гнилостной мокроты на три слоя – пенистый (верхний), серозный (средний) и гнойный (нижний) – наблюдается при гангрене легкого.
Кислую реакцию, как правило, приобретает разложившаяся мокрота.